Quirónsalud
Blog del Dr. Alfonso Vidal Marcos. Anestesiología y Reanimación. Hospital Sur.
- 202422mar
COADYUVANTES
En el tratamiento del dolor hemos aprendido, con los años y la ciencia que muchos cuadros no responden a las medidas convencionales. De hecho, no dejamos de aprender, porque no dejan de surgir incógnitas que apenas se resuelven abren nuevas preguntas.
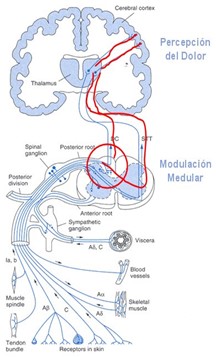
El impulso doloroso es un fenómeno electroquímico multimodal complejo, sometido a muchas interacciones a varios niveles. Un estimulo doloroso debe vencer el umbral de excitabilidad de los receptores, la resistencia a activarse, precisa una intensidad suficiente, como un timbre, no funciona hasta que no se presiona lo bastante.
En la zona de inicio del dolor, el área de estimulo o lesión, se suele generar un conjunto de reacciones humorales inflamatorias inespecíficas que liberan mediadores químicos, abren los vasos sanguíneos y activan a otros intermediarios, moléculas o células. El resultado es la "sopa inflamatoria" que facilita la generación de dolor y su transmisión a la siguiente estación, que suele ser la sustancia gris del ganglio de la raíz dorsal y el cordón posterior de la medula espinal. En ambos la neurona implicada en llevar el dolor, "dialoga" con otras neuronas con las que está en contacto y transmite el impulso reforzado o lo inhibe si esas otras neuronas le aconsejan o no seguir.
Este dialogo es lo que se llama modulación y se produce por un entramado de interneuronas y fibras descendentes que casi siempre mediante, sodio, potasio, noradrenalina y serotonina, aunque también con endorfinas, sustancia P, Glutamato producen un cambio en la transmisión favoreciéndola o inhibiéndola.
Esta es la razón por la que un dolor establecido, desarrollado y en proceso de transmisión, o un dolor originado en el sistema de transmisión no responda a analgésicos convencionales y necesite otros que más bien impiden el paso del impulso, otros que impidan su desarrollo.
Este es el fundamento de la acción de los llamados coadyuvantes, medicamentos no analgésicos en su acción teórica pero que alivian o ayudan a aliviar el dolor por esa acción desactivadora del sistema nervioso o activadora de los mecanismos relajantes
Este efecto que reduce la hiperactividad del sistema nervioso o que aumenta los niveles sanguíneos de mediadores químicos implicados en el control de los impulsos nerviosos lo producen los antidepresivos y los antiepilépticos, por eso son medicamentos de estas familias los que se emplean para este fin.
La amitriptilina y los antidepresivos de nueva generación inhibidores de la recaptación de serotonina y noradrenalina como venlafaxina o fluoxetina. La carbamacepina, la oxcarbamacepina o la eslicarbamacepina, que bloquean canales de sodio; topiramato interfiriendo GABA y receptores Kainato o AMPA; gabapentina o pregabalina que bloquean el receptor del GABA impidiendo su activación; todos ellos son herramientas decisivas en muchos dolores mixtos, como cervicalgias o lumbalgias, y son la base del tratamiento en neuralgias o neuropatías.
Casi todos los cuadros dolorosos tienen un componente neuropático más o menos intenso que los hace útiles en dolor nociceptivo, en dolor de músculos huesos articulaciones, casi todos los dolores neuropáticos tienen una parte inflamatoria localizada en la zona de nervio afectada. Por eso el diagnostico muchas veces es complejo, por eso el tratamiento también lo es, especialmente en cuadros persistentes.
(los componentes, emocionales, sociales, afectivos terminan de complicar las cosas convirtiéndolo en un autentico galimatías) hace falta conocimiento, mucha dedicación y paciencia por parte de todos (y algo de suerte) para conseguir un resultado
0 comentarios - 202412ene
Cefalea post-punción
Ocasionalmente se nos presenta en nuestro centro algún caso de cefalea post-punción epidural. Aunque es muy poco frecuente por nuestra forma de trabajar y por la experiencia que acumulamos, eso no quiere decir que no se nos pueda presentar.

La cefalea post-punción, es un cuadro de dolor de cabeza muy intenso opresivo, en cabeza y cuello, que se incrementa de forma exponencial al incorporarse el paciente, sentado o de pie, y que mejora hasta casi hacerse asintomático con el decúbito.
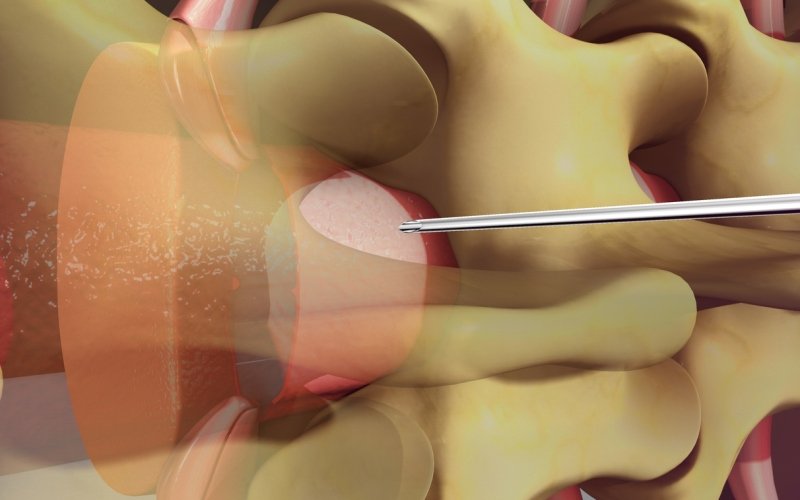
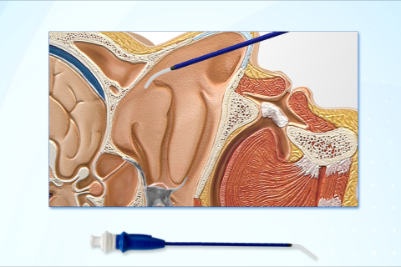
La fisiopatología del dolor se atribuye a la irritación o perforación durante la punción de la duramadre, dando lugar a una pérdida de presión hidrostática en la bolsa que rodea el sistema nervioso central.
Aunque la punción se produzca a nivel distal (sea cervical, torácico o lumbar el lugar de punción) la clínica, el dolor se presenta a nivel craneal o craneal y cervical, probablemente por la mayor área de contacto de las membranas meníngeas a nivel superior.
Este dolor de cabeza es mucho más frecuente e intenso usando agujas gruesas y en jóvenes que en mayores, de hecho, durante años la punción dural se relacionaba de forma sistemática a este tipo de cefalea cuando se producía en gente jóvenes, contraindicando la técnica en los mismos.
El análisis de estructura de la duramadre y sus fibras longitudinales, hizo pensar que las agujas biseladas cortaban las fibras dando cefalea y otras agujas no biseladas no la generarían.
Se introdujeron estas agujas "atraumáticas" y la incidencia de cefalea casi se redujo a cero confirmando clínicamente la sospecha, aunque los estudios anatomopatológicos con microscopia electrónica de los lugares de punción no evidencian una gran diferencia de unas a otras punciones. Parece que la causa hidrostática necesita una segunda causa que se puede relacionar con irritación de estructuras sensitivas centrales, como el ganglio esfeno-palatino.

El tratamiento tradicional ha recogido la perdida hidrostática como diana de su acción, aumentar la hidratación, añadir vasoconstrictores como cafeína y analgésicos como paracetamol, metamizol o AINES, corticoides, expansores de plasma y, por último, la realización de un "parche hemático" es decir, administrar una dosis de sangre en el espacio epidural para tratar de generar un efecto barrera en el lugar de la lesión dural.
El resultado suele ser favorable con todas estas medidas, la propia naturaleza de los pacientes seguro que es el principal factor de recuperación y el resto de las medidas parecer acelerar esa recuperación según los casos.
Recientemente se ha propuesto la realización de bloqueos del ganglio esfeno-palatino para abordar el problema. El abordaje vía lateral es invasivo y requiere un entrenamiento especifico mientras que un nuevo abordaje vía transnasal puede ser una prometedora solución (sobre todo si simplemente necesita una torunda de algodón impregnada en anestésico local en ambas fosas nasales, sería muy interesante, aunque aun es necesaria evidencia suficiente)
Sea como fuere, quiero hacer una última reflexión a este caso, solo no tienen complicaciones quienes no hacen nada. Todas las acciones de la vida tienen sus consecuencias y también los buenos actos realizados con profesionalidad y siguiendo los criterios de las sociedades científicas pueden seguirse de complicaciones.
No es deseable tener incidencias durante nuestro trabajo, aunque lo malo no es tener complicaciones, que como humanos que somos es inevitable, lo malo es no identificarlas y tratarlas precozmente o, peor, no reconocerlas para mantener una reputación intachable pero basada en una falsedad.
Somos humanos, con todas las cualidades de los humanos, las buenas y las malas, felicitémonos de las buenas y trabajemos para aprender a reducir las malas.
2 comentarios - 20233nov
Dolor en la artritis
El dolor es el síntoma central de múltiples enfermedades, constituye la manifestación esencial y la queja principal de un sinnúmero de patologías. Sin embargo, muchas enfermedades cursan de una forma insidiosa, afectando múltiples estructuras y generando una afectación progresiva y sistémica. Es más, la alteración anatómica y la impotencia funcional son las responsables de la verdadera patogenia, así como la liberación de inmunocomplejos vectores de las lesiones articulares…

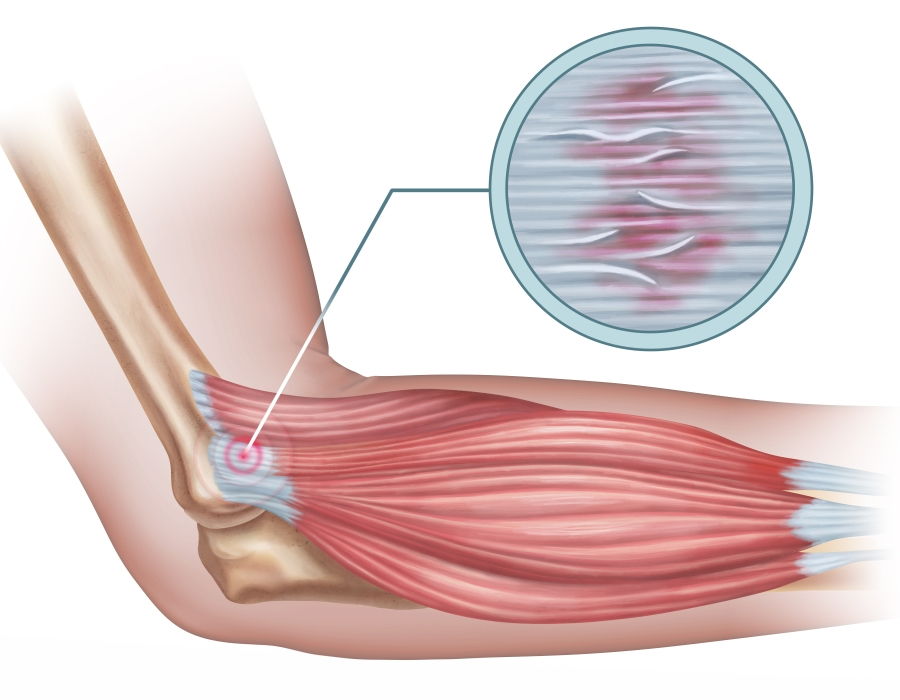
La artritis reumatoide, es una enfermedad autoinmune de causa desconocida, aunque se han involucrado razones hereditarias, infecciones por virus, priones u otros gérmenes, etc., que aparece, predominantemente, en mujeres en la segunda o tercera década de la vida y que afecta fundamentalmente a las estructuras articulares, cartílagos y sinoviales que son atacados por un sistema inmune alterado.
El sistema inmune es el responsable de preservar nuestra integridad, reconoce lo propio y lo distingue de lo ajeno, actuando sobre aquello que se identifica como distinto y potencialmente nocivo.
Este mecanismo mantiene la uniformidad de células, tejidos y órganos, evitando su degeneración, una especie de policía celular, identifica al resto de las células y, si hay alguna alterada o extraña, la neutraliza y destruye.
Pero a veces la policía puede no funcionar bien y ser la estructura alterada, dando lugar a un daño colateral sobre tejidos sanos. Es el sistema inmune el alterado, aunque el daño se concentra en los tejidos periarticulares.
El dolor inicialmente es, leve, relacionado con la actividad y habitualmente más o menos simétrico, afectando pequeñas articulaciones de manos y pies.
El diagnostico, se consigue por pruebas de imagen de las articulaciones, radiografías, tomografías, ecografías… por análisis de proteína C, factores reumatoides en sangre o de líquido sinovial.
El tratamiento consiste en medidas generales de higiene en los movimientos y posturas, analgésicos antiinflamatorios, metrotexato, leflunomida, corticoides, antipaludicos y recientemente toda una nueva línea de medicamentos biológicos diseñados a medida para disminuir la manera de presentarse la enfermedad.
Los moduladores de los glóbulos blancos como el Abatacept o Rituximab; inhibidores del factor de necrosis tumoral, el gran activador de la respuesta inmune, como el Adalimumab, Etanercept, Infliximab, Golimumab o Certolizumab, y también inhibidores de la interleuquina 6 como el Tocilizumab.
Todo este grupo de medicamentos ha modificado la historia natural de esta enfermedad, reduciendo significativamente la intensidad y frecuencia de los brotes, reduciendo la incapacidad y por tanto mejorando la calidad de vida de estos pacientes, aunque no están exentos de efectos secundarios como infecciones, leucemia o psoriasis que hacen necesario un control estrecho de los pacientes.
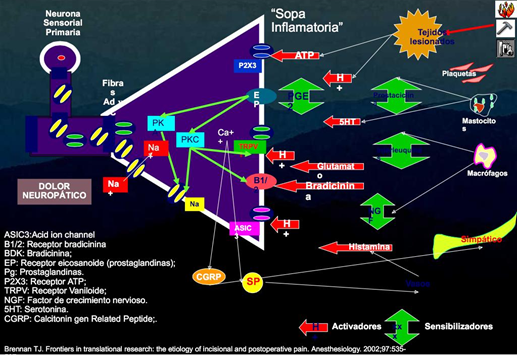
Para conseguir estos medicamentos, los científicos han tenido que desgranar el funcionamiento del sistema inmune, de la respuesta inflamatoria y de la transmisión del dolor.
Cada avance en el conocimiento de los mecanismos de producción de la inflamación y dolor, se han descrito incontables elementos transmisores o moduladores haciendo el proceso de control extremadamente complejo, un auténtico galimatías.
La ciencia progresa a impulsos de sus protagonistas, muchas veces mal reconocidos y pagados los investigadores siguen un camino basado en el conocimiento previo, también en la intuición y desde luego en el azar.
Pero la ciencia también progresa movida por la demanda social, por el empuje de pacientes y asociaciones que remueven la conciencia de investigadores, de mecenas o de las autoridades.

Todos los actores son necesarios y la batalla no está ganada, estos tratamientos mejoran y controlan, pero no curan, la cronicidad es el mal menor de las enfermedades de nuestro siglo. No nos matan, pero ponen a prueba el alcance de nuestra ciencia y la tenacidad de nuestros pacientes. El esfuerzo colectivo es la mejor respuesta que podemos dar como sociedad y el compromiso personal, cada uno como individuo.
Podemos empezar por compartir nuestros conocimientos y experiencias, la red nos facilita sobremanera esta tarea, sin duda, será el escenario de información, educación y comunicación del futuro.
1 comentario - 20237sep
Neuromodulación
En el estudio del dolor se han ido desarrollando multitud de explicaciones, de teorías elucubradas y posteriormente comprobadas por científicos de todo el Mundo. A medida que se avanza en el proceso de investigación, se encuentran nuevas moléculas, receptores, interacciones, mecanismos no conocidos con protagonistas hasta el momento ignorados. Una de las fases imprescindibles en esa investigación es la de nombrar, definir los términos.

La razón por la que esos procesos se llaman así, o esos medicamentos terminan con uno u otro nombre, daría no ya para un escrito, para un autentico tratado enciclopédico, aunque casi siempre el nombre define en gran manera aquello que representa.
El termino neuromodulación pudo comenzar su andadura tras la picadura de un pez torpedo al emperador Tiberio aquejado de Gota. Aunque fue en el siglo XX cuando los trabajos de neurofisiología de Hagbarth y Kerr sobre el control de las vías neurales ascendentes o Carpenter sobre las vías descendentes y sus aferencias, o Wall y Melzack al desarrollar la TEORIA DE LA PUERTA DE ENTRADA definieron la posibilidad de interactuar sobre la transmisión del dolor en sentido ascendente al saturar las fibras Ad con estímulos sensitivos no dolorosos. Es decir, ocupar la atención del sistema nervioso periférico con estímulos de otro tipo, hace que la percepción del dolor sea menor. Alivia el dolor.

El concepto actual de neuromodulación se consolida con los hallazgos de Greenfield que identifica la acción no solo con la respuesta celular inmediata sino como una modificación mantenida de la excitabilidad neural. La neuromodulación va mas allá de la transmisión simple, generaría un efecto a largo plazo en la actividad metabólica neural, activando segundos mensajeros intracelulares que se mantienen durante un tiempo prolongado de días o semanas, relacionándose con la memoria y el aprendizaje.
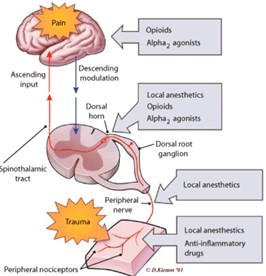
La neuromodulación seria por tanto una forma de reconducir la percepción simple, empleando los mecanismos que la revisan en cada una de las estaciones en las que, a modo de centralitas telefónicas, el impulso recibe la autorización para seguir el camino, se modifica o cancela.
Cuando un mosquito se posa en nuestra pierna y comienza a actuar, sentimos una sensación pequeña no suficiente para generar respuesta, solo cuando supera un umbral, cuando la picadura se realiza el estimulo sobrepasa las primeras centralitas y se transmite dando sensación dolorosa. Al pasarnos la mano repetidas veces en el sitio realizamos una interacción sobre otros receptores y modula la trasmisión, he aquí la neuromodulación.

Sin embargo, basándonos en estos diferentes elementos de la ciencia y de la experiencia hemos desarrollado muchas nuevas herramientas de neuromodulación, desde la acupuntura, electroterapia, TENS a los más sofisticados sistemas de estimulación eléctrica medular de cordones posteriores. Todos ellos emplean la misma estrategia de matización del impulso simple aunque realizándose a diferentes niveles podemos obtener una eficacia mayor con un estimulo más pequeño cuanto más profundo o central sea el punto de actuación.

La neuromodulación también incluye la actuación de medicamentos no estrictamente analgésicos sobre el dolor modificando el impulso o su interpretación.
Una última forma de modulación estaría basada en la interpretación misma del dolor, las terapias de condicionamiento, bio-feedback y las estrategias de afrontamiento y de valoración psicológica del dolor se encaminan a modificar las emociones que se asocian a la percepción del dolor, la comprensión, la atención personalizada, el afecto o la música pueden ser también terapéuticas.

Conocerlas y emplearlas de una forma honesta y sensata puede reconducir dolores de difícil control o reducir las dosis de analgésicos convencionales. Emplearlas de una forma coordinada y progresiva, de menor a mayor agresividad, en el contexto de una atención individualizada, es una estrategia excelente para el tratamiento del dolor.
 1 comentario
1 comentario - 202314jun
Estreñimiento y dolor
El tratamiento del dolor severo viene teniendo como pilar esencial la utilización de medicamentos analgésicos opioides, aquellos emparentados con la morfina que actuan de forma especifica en ciertos repectores de las neuronas gernerando un bloqueo de la activacion de segundos mediadores intracelulares y, por tanto, bloqueando su activacion. En suma, evitan la activacion de los mecanismos de generacion y tranmision de una respuesta dolorosa.
Son medicacamentos muy eficaces con un rango de dosis elevado y escasos efectos secundarios, sobre todo somnolencia, nauseas y estreñimiento.
De este queremos hablar hoy, el estreñimiento afecta a un gran porcentaje de la poblacion, fundamentalmente femenino, ello se bebe a diaetas inadecuadas, escaso aporte de fibra, de agua, estilo de vida sedentario, alimentación pobre en residuos y, probablemente a factores hereditarios y una cierta forma de responder a las situaciuones nuevas o de estrés.
Pareciera como si el tubo digestivo, una parte del exterior que circula por nuestro interior, lleno de habitantes ajenos a nuestra identidad celular -fundamentalmente bacterias- tuviera vida propia y también ideas propias. Imponiendo su criterio al del conjunto del individuo y, por supuesto, a la dirección del sistema nervioso central.
El estreñimiento supone una hiperactividad del intestino grueso, que es mas frecuente en mujeres, que se asocia con cuadros como colon espastico y que se ha tratado con mil y una estrategias, ninguna cien por cien eficaz.
Existen estrategias basadas en incrementar el volumen de las heces, osmoticos, que retienen la humedad evitando que la deshidratacion de las heces se produzca en exceso. Tenemos los que facilitan la propulsion de las heces facilitando su evacuacion. Elementos detergentes o que lubrican el tubo digestivo en su interior, administrados por vía oral o rectal, muchas soluciones con eficacia desigual.
Los opioides actuan sobre los receptores mu produciendo analgesia y en esos mismos receptores, pero en el intestino, se identifica la acción astringente, es decir, tomar opioides estriñe siempre que este medicamento actue en el intestino.

Solución, no usar opioides, o tratar de evitar la acción sobre el intestino, utilizando medicamentos con afinidad menor en esos receptores, absorcion por vía distinta a la intestinal o antagonismo de los receptores intestinal de forma selectiva. Desgraciadamente esto no es posible desde un punto de vista razonable, ademas, los opioides no son los unicos medicamentos que generan estreñimiento.
Quiza la combinacion de oxicodona con naloxona (que no se absorbe por vía oral), los parches de fentanilo por su vía de absorcion o el tapentadol por su perfil farmacologico sean la solución mas exitosa para minimizar este secundarismo en el momento actual sin estar exentas de algunas dificultades.

Mientras algunos antagonistas especificos se perfeccionan o se desarrollan nuevos analgesicos o nuevas dianas terapeuticas, podemos afirmar que la solución pasa como siempre por incidir en los habitos de vida, en el ejercicio moderado, en el control del suelo pelvico, en la alimentación adecuada , rica en fibra, en la ingesta suficiente de agua.
Estamos lejos de controlar un problema menor en cuanto a severidad o mortalidad, pero mayor en cuanto a incidencia y a afectacion en la calidad de vida de nuestros pacientes y en casos acompañado de complicaciones como la aparicion de hemorroides que se añaden a la patologia que estamos tratando.
0 comentarios
Un blog de dolor, anestesia y reanimacion desde un punto de vista clinico y sanitario pero tambien social y cultural
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
 2.016
2.016
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.