Quirónsalud
Blog del Servicio de Alergología del Hospital Universitario Quirónsalud Madrid
- 20224ago
Helados y Alergia Alimentaria en el niño
Entrados en el verano queremos daros unas recomendaciones acerca de la ingesta de un alimento típico de esta estación, el helado.

Son frecuentes las dudas que los padres de niños con alergia alimentaria nos plantean con respecto a la ingesta de este refrescante postre.
Os daremos unas pinceladas y consejos sobre los alérgenos más frecuentes presentes en los helados.
El principal alérgeno que presenta un helado es la leche. Puede estar presente en forma de leche en polvo, leche evaporada, nata…pero desde el punto de vista alergénico su peligrosidad es la misma.
De manera que los niños con alergia a proteínas de leche de vaca suponen el principal grupo de alérgicos que deben evitar dicho alimento.
Es importante resaltar que muchos helados llevan en el envoltorio el letrero "sin lactosa". Estos helados están prohibidos en niños alérgicos a leche porque contienen leche aunque hayan retirado su azúcar, la lactosa.
Un alérgeno importante también de los helados cremosos es el huevo. Tanto la clara como la yema pueden emplearse en la elaboración de helados artesanales para dar mayor cremosidad. Por lo que es importante buscar este ingrediente para ser evitado en caso de alergia a huevo.
El tercer grupo de alérgenos potencialmente presentes en los helados son, los frutos secos.
Son tradicionales los helados almendrados, pero actualmente se emplean todo tipo de frutos secos con alto poder alergénico, como cacahuetes, avellanas, nueces, pistachos, etc.
En caso de alergia a frutos secos debe prestarse especial atención a los establecimientos donde se despachan helados con "toppings."
Los toppings son una cobertura adicional del helado que suele consistir en chocolates, frutos secos, cereales, galletas o frutas frescas.
El problema que suponen en el paciente alérgico es el elevado riesgo de contaminación con trazas de alérgeno que puede arrastrar la pinza o cuchara con la que se sirven.
La recomendación que os damos en general en el caso de alergia alimentaria es evitar helados artesanales en donde no esté determinada la composición exacta ni la potencial presencia de trazas.
El helado "más seguro" es el helado comercial con etiquetado de la UE donde se declaran de forma obligatoria los ingredientes de forma detallada.
Tras estos consejos os deseamos un feliz verano dulce, fresco y seguro
Autor: Dra. Arancha Plaza Díaz
leche - helado - sin lactosa - niños alérgicos - alergias - huevo - frutos secos - helado seguro - etiquetado UE - feliz verano - alérgenos - azúcar - lactosa - trazas0 comentarios - 20226jun
¿Cómo es el tratamiento de la anafilaxia con autoinyectores de adrenalina?
La anafilaxia, es una reacción alérgica generalizada, grave, de inicio rápido y que puede causar la muerte.
Su incidencia está en aumento, especialmente en los niños menores de 5 años. Siendo sus causas más frecuentes los alimentos, fármacos y picadura de insectos.
Es una emergencia médica que requiere una identificación y tratamiento rápidos.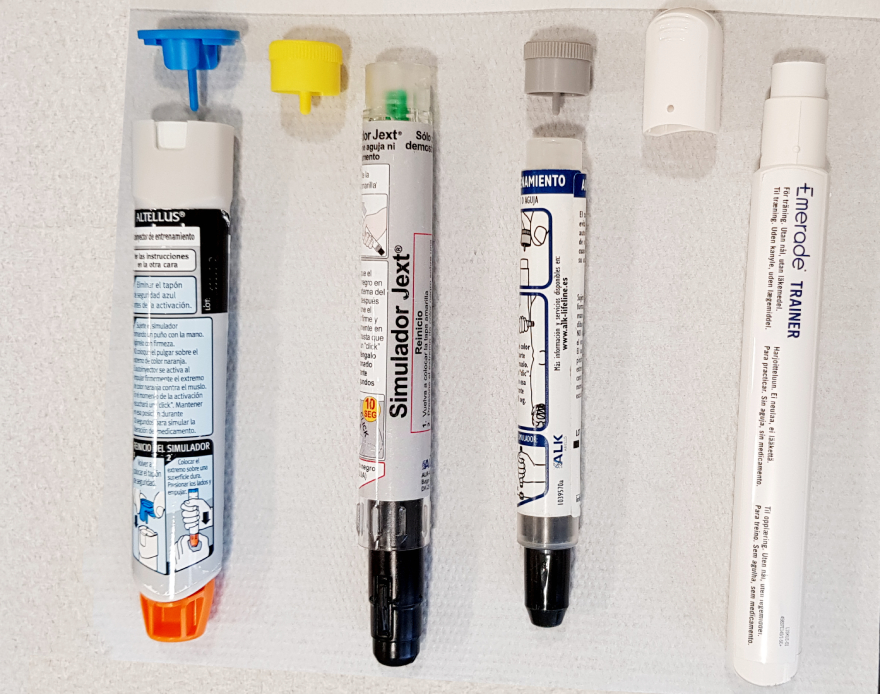
El tratamiento esencial de una anafilaxia es la adrenalina, y es fundamental administrarla PRECOZMENTE.
Los pacientes con riesgo de presentar anafilaxia deben llevar siempre consigo un AUTOINYECTOR DE ADRENALINA que deberán utilizar en caso de presentar reacciones graves como dificultad para respirar o a la deglución, mareo y pérdida de conocimiento.Es muy importante que los pacientes y su entorno (familiares, colegio) estén familiarizados con estos dispositivos.
Se prescribirán a aquellos pacientes que ya hayan presentado una reacción anafiláctica o si se considera que existe un riesgo alto de que esta tenga lugar.
Autoinyectores de adrenalinaSon dispositivos que dispensan dosis fijas de adrenalina intramuscular. Los más utilizados contienen dosis de 0,15 y 0,30 mg, pero también hay dispositivos conteniendo 0,50 mg. Su médico especialista en Alergia le indicará la dosis adecuada en cada caso, de acuerdo con la edad y peso.
Como se usan: Son de fácil uso y permiten la inyección incluso a través de la ropa.- Coger el autoinyector con la mano dominante, por el centro, como un puñal. El tapón protector debe quedar en la parte superior.
- Con la otra mano, Quitar el tapón protector. Nunca poner la mano en los extremos.
- Apoyar el dispositivo en ángulo recto en la cara anterolateral del muslo, y presionar fuerte, hasta oír un click. NO se debe aplicar en nalgas.
- Mantener 10 segundos la presión, contando hasta 10 pausadamente
- Masajear circularmente la zona de la inyección durante otros 10 segundos.
- Después de la inyección se debe llamar o acudir SIEMPRE a Urgencias, aunque haya mejoría de los síntomas, informando de que se ha administrado esta medicación.
Si no hay respuesta, se puede repetir la dosis en 5-15 minutos, por ello se aconseja disponer de dos unidades.

- Ana Novalbos Wischer
 , alergóloga del Hospital Universitario Quirónsalud Madrid
, alergóloga del Hospital Universitario Quirónsalud Madrid
0 comentarios - 202217may
¿Qué son las alergias gastrointestinales?
En este capítulo vamos a hablar de un grupo de alergias alimentarias que cursan con síntomas predominantemente digestivos a diferencia del otro grupo más conocido de alergias alimentarias que presentan síntomas principalmente cutáneos ( tipo picor, enrojecimiento, habones,..), que según la gravedad pueden asociar otros síntomas de tipo respiratorio ( tales como dificultad para respirar) , digestivo ( dolor abdominal o vómitos) y/o cardiovasculares ( mareo, sudoración, pérdida de conocimiento).

Este grupo de alergias se conocen como Alergias Gastrointestinales, Alergias a Alimentos no mediadas por IgE o Gastroenteropatías por proteínas y se definen como una reacción adversa iniciada tras la ingesta de un alimento, caracterizada por estar mediada por un mecanismo de base inmunológica no mediado por anticuerpos de tipo IgE ( lo que las diferencia del otro tipo de alergias alimentarias), que se manifiesta con síntomas predominantemente digestivos de aparición tardía, generalmente a partir de las 2-3 horas de haber consumido el alimento. Se trata de unas patologías con una importancia creciente, que afectan fundamentalmente a la población pediátrica. Existen tres cuadros clínicos bien definidos: proctocolitis alérgica, enteropatía alérgica y el síndrome de enterocolitis inducido por proteínas ( también conocido por FPIES por su siglas en inglés: Food Proteins Induce Entherocolitis Syndrome). También quiero hacer mención que las intolerancias alimentarias suelen cursar con síntomas digestivos pero no son alergias reales, dado que el mecanismo implicado en las intolerancias no es inmunológico como sí ocurre en el caso de la patología alérgicas.
Vamos a explicar muy brevemente las principales características de cada patología para aprender a reconocerlas.
• PROCTOCOLITIS ALÉRGICA:Es la alergia gastrointestinal más frecuente, siendo la forma clínica más benigna, caracterizada por inflamación a nivel distal de intestino grueso. El cuadro clínico típico es el de un lactante sano que presenta en los primeros meses de vida, hebras de sangre en heces. Otros síntomas que pueden presentarse son irritabilidad, diarrea, deposiciones con moco, vómitos intermitentes, entre otros. Los alimentos implicados con mayor frecuencia son leche, huevo y soja. En la mayoría de los casos, el pronóstico es bueno con adquisición de tolerancia natural en torno al año de edad.
• ENTEROPATÍA ALÉRGICA:Entidad decreciente, caracterizada por inflamación que afecta al intestino delgado. Clínicamente se caracteriza por diarrea crónica que puede cursar en el 50% de los casos con estancamiento ponderoestatural, es decir , los niños dejan de crecer y coger peso. En menor frecuencia, puede haber distensión abdominal, saciedad precoz, vómitos intermitentes, ... Los alimentos más implicados son leche seguido de soja, huevo y trigo. La tolerancia suele adquirirse hacia los 24-36 meses.
• FPIES:Entidad con aumento del número de casos detectados en últimos años. Se trata de la forma clínica potencialmente más grave. La leche de vaca es el alimento causal más frecuentemente descrito en España, seguido en frecuencia de pescado, huevo y arroz. La edad de inicio típica en 2-7 meses. Se ha descrito tolerancia entre los 18-36 meses con leche de vaca y cereales y más tardía, a los 4-5 años con huevo y pescado.
La forma típica se manifiesta con vómitos de repetición iniciados de 1-4 horas ( 2-3 horas lo más frecuente) de la ingesta del alimento, asociando afectación del estado general con letargia, somnolencia y palidez. A veces a las horas puede aparecer diarrea con sangre y mucosidad. En casos graves puede evolucionar a importante deshidratación, acidosis metabólica e hipotensión grave. Resolución del cuadro clínico a partir de las 24 horas de la eliminación del alimento.Ante cualquier síntoma asociado a la ingesta de un alimento es muy importante la valoración por un especialista ya sea Alergólogo o Digestivo para realizar el estudio pertinente y realizar el diagnóstico correcto para establecer y aconsejar la actitud terapéutica más adecuada, que será diferente en función de cada patología. En todos los casos, es importante señalar la importancia de consultarnos y evitar la retirada de alimentos por cuenta propia sin una valoración médica previa.

- Elena Sierra
 , alergóloga del Hospital Universitario Quirónsalud Madrid
, alergóloga del Hospital Universitario Quirónsalud Madrid
0 comentarios - Elena Sierra
- 20228mar
Recomendaciones para pacientes alérgicos a ácaros
En este post repasaremos medidas útiles para los alérgicos a los ácaros.
Los ácaros son artrópodos y están distribuidos por todo el mundo. Los ácaros asociados con el hombre y que pueden producir problemas alérgicos se localizan en viviendas y almacenes.

- El principal factor para el crecimiento de los ácaros es la humedad, también les influye la temperatura ambiente siendo su situación ideal entre 25ºC y 30ºC. Los ácaros que más frecuente encontramos en las viviendas son los Dermatophagoides y Euroglyphus. Éstos se alimentan de los restos de piel muerta que principalmente van a acumularse en colchones, sillones, alfombras... En base a lo anterior explicado, podemos establecer unas medidas higiénicas para disminuir o evitar el crecimiento de los mismos. Veamos algunas de ellas:
- Es aconsejable retirar aquello que pueda convertirse en reservorio de ácaros: alfombras y/o moquetas, acumulación de mantas, peluches y libros en exceso.
- Cubrir colchones y almohadas con un protector impermeable a los ácaros y lavar los protectores, las sábanas y mantas semanalmente en agua caliente (a una temperatura mayor de 55ºC con cualquier detergente). También se debe aspirar y solear la ropa de cama con frecuencia. La Sociedad Española de Alergología e Inmunología Clínica avala el producto Allerban
 como tratamiento anti-ácaro y antibacteriano integrado en las fibras para relleno de almohadas y edredones. Hollofill, Qualofill y Comforel Allerbran es una protección anti-ácaros y antimicrobiana que impide el desarrollo de los ácaros del polvo en las fibras textiles.
como tratamiento anti-ácaro y antibacteriano integrado en las fibras para relleno de almohadas y edredones. Hollofill, Qualofill y Comforel Allerbran es una protección anti-ácaros y antimicrobiana que impide el desarrollo de los ácaros del polvo en las fibras textiles.
- Una o dos veces por semana deberá limpiarse la habitación con bayeta húmeda y aspirador con filtro HEPA. El paciente debe mantenerse alejado mientras se realice la limpieza y los 20 minutos siguientes. En caso de llevarla a cabo personalmente puede ser útil el uso de mascarillas.
- Se recomienda mantener una humedad relativa por debajo del 60%, evitando el uso de humidificadores ambientales de cualquier tipo. Deberá evitar la estancia prolongada en ambientes húmedos y lugares que hayan estado cerrados durante largo tiempo (sótanos, bodegas, trasteros, etc.). Evite asimismo el exceso de plantas de interior, montoneras de leña y hojas secas.
- Puede ser útil el uso de mascarillas para disminuir la exposición a los ácaros. La Sociedad Española de Alergología (SEAIC) avala el uso de la mascarilla 3M Nexcare™ Polvo y Polen
- En la actualidad existen diversos productos acaricidas disponibles en el comercio, aunque hay que advertir que el uso de estos productos son más controvertidos, pues suelen ser tóxicos para los asmáticos, niños y animales y además la muerte del ácaro no soluciona el problema debido a que, lo que da la alergia permanece y por tanto es necesario limpiar después de aplicar el producto. Pueden resultar de utilidad en combinación con las anteriores medidas. Algunos de estos productos son: Acarexan® (Merck), Acarosan® (Pharmacia), Frontac® (Bayer), Solrex® (Searle).
En resumen, las medidas más eficaces son la combinación del uso de cubiertas anti-ácaros, lavado semanal de la ropa de cama, aspirado semanal de la cama y el dormitorio con filtro HEPA y reducción de la humedad ambiental.
Lourdes Pérez González
 , alergóloga del Hospital Universitario Quirónsalud Madrid
, alergóloga del Hospital Universitario Quirónsalud Madrid
0 comentarios - El principal factor para el crecimiento de los ácaros es la humedad, también les influye la temperatura ambiente siendo su situación ideal entre 25ºC y 30ºC. Los ácaros que más frecuente encontramos en las viviendas son los Dermatophagoides y Euroglyphus. Éstos se alimentan de los restos de piel muerta que principalmente van a acumularse en colchones, sillones, alfombras... En base a lo anterior explicado, podemos establecer unas medidas higiénicas para disminuir o evitar el crecimiento de los mismos. Veamos algunas de ellas:
- 202210feb
Los otros pólenes de invierno: fresno, aliso, sauce, chopo
Cuando hablamos de alergia a pólenes, pensamos siempre en la primavera, sin embargo, durante el invierno también hay pólenes que pueden provocar síntomas, siendo el más abundante el pólen de los árboles de la familia de las cupresaceas destacando, el Cupressus Arizonica (cipres arizónica) y el cupressus sempervirens (cipres común), en la zona centro y otras especies, como enebros y sabinas (género juníperus) que se encuentran ampliamente distribuidos en el área mediterránea. De estos pólenes ya nos ocupamos más ampliamente anteriormente
 , por lo que hoy vamos a ver otros árboles y plantas que polinizan también en invierno y pueden provocar síntomas en pacientes sensibilizados.
, por lo que hoy vamos a ver otros árboles y plantas que polinizan también en invierno y pueden provocar síntomas en pacientes sensibilizados.
Alergia al polen de fresno
El fresno (Fraxinus excelsior) es un árbol perteneciente a la familia de las oleáceas (Olivo) que poliniza en invierno, de diciembre a febrero. El potencial alergizante de este polen es alto y puede provocar síntomas de alergia en zonas donde este árbol abunda.. Pensaremos en este polen cuando un paciente no alérgico a las cupresáceas pero si alérgico al olivo, tenga síntomas también en invierno. Otras oleáceas como aligustres o lilas, polinizan más adelante.
Alergia al polen de aliso
El aliso(Alnus glutinosa) que se encuentra en las riberas de los ríos, también se utiliza mucho en parques y jardines. Su polen, aunque no es muy alergénico, se detecta en la zona centro de enero a marzo, normalmente en pequeñas cantidades, con máximos a finales de enero. Su presencia es más importante en la zona norte y Extremadura.
Alergia al polen de sauce
El polen de SAUCE (Sálix) se encuentra en Madrid en baja cantidad durante los meses de febrero, marzo y abril.
Alergia al polen de chopo
El chopo (Populus nigra), es abundante en la zona centro donde se cultiva como árbol ornamental y de sombra en parques y carreteras. Su pico de polinización se registra en Madrid a finales de febrero y marzo y a pesar de su mala fama, es un pólen con baja capacidad alergénica.
La pelusa blanca que invade nuestras calles en primavera no es pólen, sino un material llamado vilano, que envuelve a las semillas del chopo para facilitar su dispersión y ¬no provoca alergia. Puede parecer que los síntomas de alergia coinciden con la explosión de esta pelusa, pero lo que ocurre es que su aparición coincide en mayo, con el momento de máxima polinización de otras plantas que si provocan alergia, como olivo y gramíneas.
Aunque la polinización de las GRAMÍNEAS se produce en un 80% entre los meses de mayo y junio, en Madrid se puede recoger polen de gramíneas, a veces más de 10 granos/m³, ya desde mediados de enero durante los días soleados, siendo esta cantidad suficiente para provocar síntomas en los pacientes más sensibles.
Otros pólenes que se pueden encontrar en invierno son ARTEMISA, de octubre a diciembre o CHENOPODIUM (chenopodiaceae amaranthaceae) plantas muy resistentes cuyos pólenes pueden encontrarse en cualquier época del año.
El diagnóstico, se basará en una historia clínica compatible, junto con pruebas cutáneas (prick test) con los reactivos específicos y un estudio en sangre para detectar IgE específica.

- Ana Novalbos Wischer
 , alergóloga del Hospital Universitario Quirónsalud Madrid
, alergóloga del Hospital Universitario Quirónsalud Madrid
0 comentarios - Ana Novalbos Wischer
Se dará información y se resolverán dudas sobre las alergias en niños en especial a las alergias alimentarias
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.

















