Quirónsalud
Blog Materno infantil de los Hospitales Quirónsalud Murcia y Valencia
- 202129abr
Los mejores anticonceptivos para tu salud sexual
Texto elaborado por Solayne Navas, ginecóloga de Hospital Quirónsalud Murcia

Los anticonceptivos o método contraceptivo es aquel que impide o reduce significativamente las posibilidades de una fecundación, es decir la posibilidad de un embarazo en las relaciones sexuales.
Estos métodos contribuyen al control de la natalidad, es decir, el número de hijos que se desea tener o no, la prevención de embarazos, así como la disminución de los embarazos no deseados.
Una duda frecuente suele ser el mejor método anticonceptivo, los expertos en la materia podemos decir que ningún anticonceptivo es mejor que otro, ni totalmente seguro. Cada método tiene sus indicaciones y se debe buscar el idóneo para cada persona y que permita una mejor salud sexual.
Consideraciones para elegir tu método anticonceptivo.
A la hora de elegir un método anticonceptivo, lo mejor es consultarlo con tu médico para hacer una valoración sobre cuál es la opción que mejor te puede servir.
Entre algunos aspectos que entran en consideración para su elección son:
- Estado de salud general del paciente.
- Frecuencia de las relaciones sexuales.
- Número de parejas sexuales.
- Si se desea tener hijos (deben descartarse los métodos irreversibles).
- Eficacia de cada método en la prevención del embarazo.
- Efectos secundarios de los anticonceptivos.
- Facilidad y comodidad de uso del método elegido.
Tipos de métodos anticonceptivos
A día de hoy podemos encontrar dos tipos de anticonceptivos, los hormonales y los no hormonales.
Los métodos anticonceptivos hormonales.
La función principal de los métodos hormonales es el control de la fertilidad, pero a veces también se usan anticonceptivos hormonales para tratar los períodos menstruales abundantes y la endometriosis, así como para aliviar los síntomas premenstruales severos.
Los anticonceptivos hormonales no protegen contra las enfermedades de transmisión sexual.
Tipos de anticonceptivos hormonales.
Entre los métodos hormonales podemos encontrar:
La píldora.
La mayoría de estas se toman durante 21 días. A ello le sigue un descanso de siete días antes del próximo tratamiento de 21 días con el siguiente ciclo de pastillas hormonales. Tendrás pérdida de sangre cuando dejes de tomar las tabletas. A esto se le llama sangrado de retiro.
La píldora anticonceptiva oral combinada está diseñada para tomarse todos los días. Si dejas de tomar una tableta, ello podría significar que tienes riesgo de quedar embarazada.
Antes de tomarla te recomendamos que consultes con tu médico para valorar si es la mejor opción para tu salud.
Minipíldora Progestágeno
Las píldoras de progestágeno es un método hormonal que se toma cada día y no se toma un descanso.
Si tomas la píldora de progestágeno, el efecto de este anticonceptivo hormonal puede perderse tan solo unas horas después de dejar de tomar una píldora (o 12 horas en el caso de Cerazette). Lo que significa que es importante tomar la píldora a la misma hora todos los días.
Si dejas de tomar una píldora y te das cuenta unas horas después, sería necesario usar métodos anticonceptivos no hormonales de barrera masculinos (condón) o femeninos (condón, diafragma, espermicida) durante los dos días siguientes para evitar el embarazo.
Adhesivo anticonceptivo
Estos se colocan cada semana durante tres semanas y luego se descansa una semana sin parche.
Los parches hormonales son muy adhesivos y deben mantenerse en su lugar incluso si se está tomando una ducha, nadando o haciendo ejercicio. Sin embargo, si el parche se desprende, quedarás protegida de quedar embarazada si lo reemplazas en las siguientes 48 horas. Si el parche ha estado desprendido durante más de 48 horas, necesitarás usar otro método anticonceptivo no hormonal de barrera durante los siete días siguientes.
Anillo vaginal
Este método anticonceptivo hormonal se coloca en tu vagina. Con las manos limpias, puedes colocar y sacar el anillo con tus dedos.
Debes mantener el anillo en tu vagina durante tres semanas para que haga su efecto y pasado este tiempo sacarlo. Entonces pasarás una semana sin el anillo, antes de colocar otro nuevo.
Anticonceptivo inyectable
Las inyecciones anticonceptivas hormonales, se inyectan en uno de tus músculos grandes, como las nalgas o brazos. La frecuencia de inyección suele ser de 8 a 12 semanas.
Implante anticonceptivo
Los implantes de progestágeno son varillas flexibles estrechas que se inserta bajo la piel de tu brazo usando anestesia local, para que no sientas ningún dolor. El implante puede permanecer adentro por hasta tres años.
Método anticonceptivo no hormonal
Hay una amplia gama de opciones no hormonales que varían en costo, efectividad y duración
Los condones son el único anticonceptivo que ofrece protección contra el embarazo y las ITSs (infecciones de transmisión sexual)
No existe un método anticonceptivo perfecto: la clave está en conocer las diferentes opciones y encontrar el que mejor se ajuste a ti.
Entre las opciones encontramos
Preservativo masculino y femenino
Éstos impiden que los espermatozoides tengan acceso al aparato reproductor femenino e impiden que los microorganismos (Enfermedades de Transmisión Sexual -ETS-, incluyendo el VIH) pasen de un miembro de la pareja al otro (sólo los condones de látex y vinilo.)
No tiene efectos perjudiciales para ningún miembro de la pareja, salvo que alguno de los dos tenga alergia al látex. En ese caso existen preservativos hechos de otro tipo de material.
Preservativo femenino
Los condones femeninos son un recubrimiento delgado de plástico poliuretano con aros de poliuretano en extremos opuestos.
Éstos se introducen en la vagina antes del coito. Al igual que los condones masculinos, los femeninos impiden que los espermatozoides tengan acceso al aparato reproductivo femenino e impiden que los microorganismos (Enfermedades de Transmisión Sexual -ETS-, incluyendo el VIH) pasen de un miembro de la pareja al otro.
Espermicidas
Es una sustancia que se aplica en el interior de la vagina cerca del cuello uterino o cérvix antes de las relaciones sexuales. El espermicida es capaz de ralentizar o destruir a los espermatozoides.
Se pueden encontrar en forma de crema (solo para su uso en diafragmas), gel, espuma, supositorios o láminas. Se deben utilizar con otro método anticonceptivo como, por ejemplo, los preservativos.
Esponja vaginal
La esponja anticonceptiva es un tipo de método anticonceptivo que impide que los espermatozoides ingresen en el útero.
Esta esponja es suave, tiene forma de disco y está hecha de espuma de poliuretano. Este método anticonceptiva contiene espermicida, que bloquea o destruye los espermatozoides.
Antes de tener relaciones sexuales, introduce la esponja en el fondo de la vagina de manera que cubra el cuello uterino. Los músculos vaginales la sostienen en su lugar. La esponja anticonceptiva tiene una cinta en un lado para extraerla con mayor facilidad.
La esponja anticonceptiva puede prevenir el embarazo; sin embargo, no protege contra las infecciones de transmisión sexual.
En Quirónsalud contamos con un equipo cualificado para conocer cuáles son tus necesidades y recomendarte el mejor método anticonceptivo para tu caso.
Texto elaborado por la doctora Solanye Navas,
 ginecóloga del hospital Quirónsalud de Murcia
ginecóloga del hospital Quirónsalud de Murcia 0 comentarios
0 comentarios - 202327dic
El impacto que las malformaciones uterinas pueden tener sobre tu fertilidad, conoce los síntomas
Texto elaborado por el Doctor José Enrique Martín, jefe de Ginecología de Quirónsalud Valencia.
Consulta también con nuestros especialistas en ginecología de Quirónsalud Alicante, Quirónsalud Murcia y Quirónsalud Torrevieja.
La prevalencia de alteraciones uterinasen la población general suele ser de un 3%, no obstante, en pacientes que acuden a centros de fertilidad por trastornos reproductivos, la prevalencia de las alteraciones anatómicas uterinas es mayor, siendo en el caso de las pacientes que acude por infertilidad, el doble de frecuente.
Cuando la paciente acude por abortos de repetición (2 o más abortos) la posibilidad de una alteración anatómica uterina se triplica con respecto a la población general y en los casos en que existe asociación de infertilidad más abortos, el riesgo de tener una anomalía uterina se multiplica por 5.
Cómo saber si un útero está sano
Habitualmente la gran mayoría de las alteraciones anatómicas del útero no suelen dar síntomas hasta que la mujer alcanza una edad en la que se plantea la maternidad y es cuando se pone en evidencia la alteración, ya que dificulta en muchas ocasiones la gestación y conlleva un incremento muchas veces en las tasas de aborto
Solo en aquellos casos de alteraciones anatómicas complejas como la ausencia de útero o hemiuteros llamados no comunicantes (ya que no hay conexión con la vagina), suelen manifestarse como síntoma la "ausencia de menstruación" durante la pubertad; sin embargo, afortunadamente son la minoría de los casos que se suelen presentar.
¿Cuáles son las consecuencias de las malformaciones uterinas en las mujeres?
Muchas de las alteraciones anatómicas uterinas desde el nacimiento se relacionan a largo plazo con el desarrollo de endometriosis. Esta es una enfermedad relacionada con las menstruaciones, donde suele haber dolor menstrual, al mantener relaciones y asocia infertilidad muchas veces.
Por otra parte, debido a que el desarrollo embriológico del útero comparte ciertos procesos con el sistema urinario, en muchas ocasiones las alteraciones anatómicas del útero van asociadas a alteraciones renales y/o genitourinarias, por lo cual es mandatario ante la presencia de alteraciones uterinas estudiar las vías urinarias.
Finalmente, debido a que el útero representa el órgano reproductor femenino por excelencia, es lógico pensar que sus alteraciones llevan a repercusiones negativas en el ámbito reproductivo.
Malformaciones uterinas y sus consecuencias en la fertilidad
Todas las malformaciones uterinas pueden afectar el embarazo en mayor o menor medida, dependiendo del tipo de alteración que tenga la paciente.
Algunas de las malformaciones uterinas tienen asociado un incremento en las tasas de aborto, asimismo durante la gestación pueden ocasionar alteraciones del crecimiento fetal (como el bajo peso al nacer, malposiciones fetales durante el parto que obliguen a culminar con una cesárea y riesgo de prematuridad), los casos complejos, que son muy excepcionales, pueden imposibilitar del todo la gestación.
En Quirónsalud contamos con médicos especializados para el tratamiento y seguimiento de las malformaciones uterinas.
¿Qué prueba se realizan para detectar las malformaciones uterinas?
Tradicionalmente, muchas de las alteraciones se diagnosticaban durante un acto quirúrgico por visualización directa como una laparoscopia (inspección de la cavidad pélvica con una Cámara que se introduce a través del ombligo); sin embargo, con el avance de la tecnología esto ha caído en desuso y cobra importancia actualmente las técnicas de imagen como la resonancia magnética y la ecografía 3D.
Con este tipo de técnicas es posible hacer una representación tridimensional del útero y su cavidad para diagnosticar el tipo de anomalía anatómica que posee, son técnicas inocuas y muy bien toleradas por el paciente, más aún la ecografía que está muy difundida en la mayoría de las consultas ginecológicas rutinarias, especialmente en centros de fertilidad.
La resonancia magnética tiene la peculiaridad que a la vez permite valorar las vías urinarias y riñones que en ocasiones pueden estar alterados ante anomalías del desarrollo uterino.
Otro tipo de prueba que podría tener alguna relevancia es la histerosalpingografía que no es más que la aplicación de un medio de contraste (radiopaco) a través del cuello del útero para dibujar la silueta de la cavidad uterina y las trompas de Falopio, no obstante, requiere la confirmación del hallazgo con los estudios de imagen antes mencionados.
¿Qué tratamientos se utilizan para tratar las malformaciones uterinas?
Desafortunadamente, existen malformaciones uterinas que no pueden corregirse de ninguna manera; sin embargo, son las menos frecuentes o presentes en muy raras ocasiones.
El grueso de las alteraciones uterinas y las que más se suelen ver en los centros de reproducción asistida suelen ser susceptibles de corrección quirúrgica y la buena noticia es que con los avances tecnológicos hoy en día, los procedimientos de corrección suelen ser relativamente sencillos (en manos experimentadas, como el equipo de Quirónsalud.
Habitualmente la vía de abordaje para corregir este tipo de alteraciones es mediante una histeroscopia que implica la introducción de una cámara con un canal de trabajo a través del cuello del útero para acceder a la cavidad uterina y corregir la anomalía que presente la paciente. Hablamos de equipos de entre 4 y 7mm de diámetro, por tanto suele ser un procedimiento que en la mayoría de los casos es ambulatorio (el paciente se opera y en 3-4hrs es dada de alta a su domicilio) y puede reanudar su actividad física o laboral al día siguiente de la intervención, por tanto, es conveniente que ante la presencia de una alteración de este tipo, la paciente acuda a un centro de fertilidad o a su ginecólogo para valorar correctamente su caso y proponer una solución al mismo que en la mayor parte de los casos existe.
Quirónsalud - QuirónsaludAlicante - QuirónsaludTorrevieja - Quironsalud Murcia - Ginecólogo - unidad ginecología - médico ginecólogo Quirónsalud - ginecólogos Quirónsalud alformaciones uterinas - clasificación malformaciones uterinas - útero arcuato consecuencias - clasificación afs malformaciones uterinas0 comentarios - 20218jul
Otitis en verano en niños, puedes prevenirla con estos consejos
Texto elaborado por la doctora Flavia Toriell
 i, pediatra del hospital Quirónsalud Murcia
i, pediatra del hospital Quirónsalud Murcia
El verano es una de las estaciones preferidas de los niños. Las vacaciones, los helados, estar todo el día en el agua ya sea de la piscina o la playa… Sin embargo, una de las patologías más frecuentes en verano en niños son las otitis externas debidas a la exposición prolongada a la humedad durante los baños en playas y piscinas.
La continua exposición al agua del oído supone un riesgo para este a padecer inflamaciones en la piel que recubre el conducto auditivo externo. Como consecuencia, se produce una acumulación de agua en el oído que genera una maceración de la piel que recubre su parte externa, sobre la que actúan las bacterias causantes de las otitis en verano. Esta suele producir síntomas como dolor, picor o pérdida leve de la audición.

Hablamos de otitis externa cuando dicha inflamación se produce a nivel del conducto auditivo externo y, conocemos como otitis media, cuando la infección se produce en el oído medio, por detrás de la membrana timpánica. Esta última, cursa habitualmente con fiebre, mucosidad y pueden existir signos de otalgia.
¿Qué es la otitis de nadador?
La otitis externa también es conocida como otitis de nadador, sin embargo, no tiene que ver con la práctica de la natación. Esta es una inflamación difusa del conducto auditivo externo que puede extenderse al pabellón auricular o a la membrana timpánica.
Causas de la otitis
Las causas por las que se pueden producir otitis en los niños son diversas, igual que pasa en el caso de los adultos.
Hay que tener en cuenta que en el oído está el cerumen, una capa protectora que recubre el conducto y repele el agua, entre su función también está la protección del oído de infecciones.
Podemos decir que, si en el oído hay una humedad excesiva, causado por el baño, la práctica de natación o deportes acuáticos, o la excesiva humedad ambiental pueden provocar infección en el oído.
La sequedad de la piel del conducto auditivo, provoca escasez de cerumen y también hace que el oído sea más vulnerable a infecciones.
Hay que tener en cuenta que es importante una buena higiene en los oídos, sin embargo, hay que tener cuidado en la forma de limpiar estas zonas ya que podemos producir traumatismos con los dedos, con el uso de bastoncillos o cualquier otro cuerpo extraño que introducimos en la cavidad.
Por otra parte, la presencia de enfermedades dermatológicas como infecciones previas o eccemas, también hacen que el oído sea vulnerable a infecciones.
Síntomas de la otitis en niños
Los síntomas de la otitis pueden ser diversos y en función de cada niño presentarse de una forma u otra. Sin embargo, podemos mencionar algunos de los síntomas más comunes que los pediatras de los centros de Quirón Salud solemos encontrarnos en consulta.
El síntoma que se suele presentar en los niños es un dolor intenso, generalmente se da cuando se toca la oreja o al tragar.
Esto puede ir acompañado de una secreción blanca, blanda y grumos.
Las edades más frecuentes en las que se suele dar la otitis son entre los 7 y los 12 años, siendo el verano la estación en la que mayor infecciones se dan.
Trucos para evitar la otitis en niños en verano.
La otitis es una infección que se puede dar en cualquier época del año, sin embargo, como decíamos, es en verano cuando más consultas recibimos con este tipo de problema.
Los médicos especialistas de Quirónsalud Murcia siempre dan los siguientes consejos a los padres para ayudar a evitar este tipo de problema, tan molesto para los niños en verano.
La limpieza del conducto auditivo es fundamental. Hay que tener cuidado con los que se elige para hacerlo y evitar la limpieza enérgica del oído en su conducto externo.
A la hora del baño, ya sea en la piscina o mar, o simplemente una ducha en casa, es importante evitar la humedad del oído, por ello recomendamos secar la parte externa del oído después de bañarse o ducharse. Se puede usar la toalla o incluso el secador para asegurarnos que queda completamente seco.
En verano a la hora de darse un baño, o incluso en actividades acuáticas como la natación recomendamos el uso de gorro para nadar, ya que estos evitaran que entre agua en los oídos y a mantener el conducto seco.
En caso de los pacientes que tengan tendencia a sufrir este tipo de dolores, especialmente los niños que practican natación, se les recomienda el uso de gotas de ácido acético al 2%, o alcohol 70° boricado a saturación tras el baño.
Texto elaborado por la doctora Flavia Torielli, pediatra del hospital Quirónsalud de Murcia
Puedes solicitar más información sobre la otitis infantil en nuestras unidades de pediatría de Valencia
 y Torrevieja
y Torrevieja
0 comentarios - 202123sep
Ecografías 3D, la forma más realista de ver a tu bebé en el embarazo
Texto elaborado por María José Alfageme, ginecóloga de Quirónsalud Alicante

Las ecografías nos permiten ver la imagen del interior del útero. Éstas se realizan a las mujeres embarazadas para ver la evolución de las estructuras embrionarias y fetales a lo largo de la gestación. Además de esto nos permite a los doctores valorar la edad de gestación, la situación de la placenta y el número de fetos en el útero.
Ecografías durante el embarazo
Las ecografías son de gran utilidad para los doctores. En un embarazo normal se realizan al menos tres ecografías. Cada una de ellas se hace en diferentes momentos de la gestación.
Primera ecografía
Ésta se suele realizar entre la semana 11 y la 13 para ver la situación de la placenta, el número de fetos y el pliegue nucal.
Gracias a esta ecografía se puede revelar la edad gestacional.
Segunda ecografía
Ésta tiene lugar entre la semana 20 y 21 para ver la morfología fetal, así como determinados aspectos relacionados con el buen mantenimiento de la unidad materno-fetal.
Tercera ecografía
Durante las semanas 33 y 34 suelen realizarse exámenes para valorar el crecimiento fetal y detectar, en caso de que lo haya, posibles anomalías de desarrollo tardías.
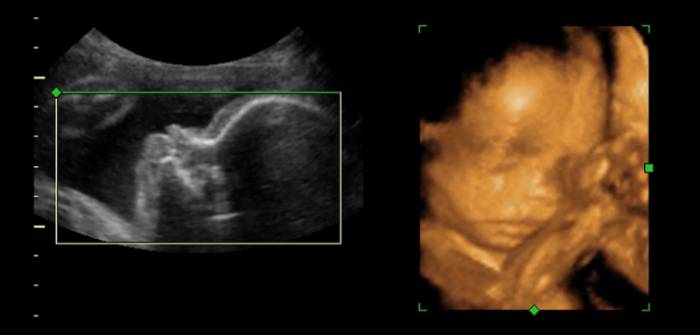
Beneficios de las ecografías 3D
A diferencia de lo que ocurre en la ecografía convencional (2D), en la que se dispone de dos planos: el longitudinal y el transversal; en la ecografía tridimensional hay aportación del plano coronal, lo que permite la reconstrucción volumétrica de los órganos estudiados.
Con las ecografías 3D se toman miles de fotos del bebé para convertirlas en imágenes tridimensionales. Esto permite que se pueda ver al bebé en tres dimensiones en lugar de dos, pudiendo ver profundidad y forma dando claridad a la silueta del bebé.
En las ecografías 3D, se hace uso de un software más avanzado y moderno, por lo que hace que el precio de estas sea un poco más elevado.
Diferencias entre Ecografías 3D y 4D
La importancia de la ecografía ginecológica 3D-4D es la aportación del tercer plano, lo que supone un cambio sustancial en el estudio de los órganos de la pelvis femenina, ya que es posible observar y analizar volumétricamente tales órganos.
Hablamos de ecografías 4D cuando éstas se realizan y analizan en tiempo real.
Cuándo es el mejor momento para hacerse una Eco 3D
Normalmente, las ecografías rutinarias de revisión, o solicitadas por algún motivo, se hacen con la ecografía convencional (bidimensional con Doppler color).
Se suelen realizar también ecografías 3D-4D cuando en la ecografía convencional se observan alteraciones tales como: malformaciones uterinas, patología de la cavidad del útero y quistes o tumoraciones en los ovarios.
En cuanto a ecografía obstétrica, l mejor momento es en la semana 26-30 de gestación.
Cómo se realizan
La realización de una ecografía 3D-4D es muy similar a una ecografía ginecológica convencional.
En algunos casos el tiempo de duración de la prueba puede ser incluso más corto, debido a que en realidad lo que se hace cuando se realiza la ecografía a la paciente es adquirir la información, que es guardada en el mismo ecógrafo o en un ordenador para posteriormente ser tratada.
Ventajas de los diferentes tipos de ecografía
Ecografía Ginecológica
Si bien parece ser que la ecografía 3D/4D en general ofrece una potencial mejora en el diagnóstico de algunas patologías ginecológicas, debe dejarse claro que, hoy por hoy, es una técnica complementaria a la ecografía convencional, y que probablemente no será una sustitución de ésta, incluso, a pesar de las eventuales ventajas sobre la escasa dependencia del operador que tiene, y su baja variabilidad inter-observador.
En nuestra experiencia, la ecografía 3D parece ser una técnica de fácil realización, una vez pasada la curva de aprendizaje, reproducible y asequible, en particular para el diagnóstico de malformaciones uterinas.
Ecografía obstétrica
Además de la utilidad en el campo de la Ginecología es debidamente conocido por todos la proyección que tiene, cada vez más, en el seguimiento gestacional.
Generalmente se recomienda hacérsela entre las 26 y 30 semanas de gestación. En este momento, hay suficiente grasa debajo de la piel para ver el aspecto facial del bebé y no solo su estructura ósea. La duración media suele ser de unos 30 minutos.
Precio Ecografías en 3D
El precio de la eco 3D/4D suele oscilar entre unos 150 y 240€ dependiendo del equipo utilizado, del centro, etc. No obstante, suele haber packs y ofertas promocionales que hacen más asequible esta experiencia que lleva también un componente psicológico e íntimo para cualquier padre o madre (Eco obstétrica).
Texto elaborado por la doctora Maria José Alfageme, especialista de la Unidad de Ginecología y Obstetricia de Quirónsalud Alicante
4 comentarios - 202115oct
Las secuelas de la pandemia en la salud mental de tu hijo
Texto elaborado por la doctora Luisa Mompó, especialista en salud mental infantil y del adolescente del hospital Quirónsalud Valencia

Los adolescentes son felices cuando pueden disfrutar de la vida, se sienten seguros, libres y cómodos con su entorno, haciendo así que tengan una estabilidad emocional y una buena salud física.
Cualquier alteración que perturbe su entorno personal, familiar y social repercute en su salud mental y por tanto en su bienestar.
 Factores de riesgo de trastornos en adolescentes.
Factores de riesgo de trastornos en adolescentes.A día de hoy existen diferentes factores de riesgo que aumentan la posibilidad de que el adolescente sufra un trastorno de índole psicológica.
Entre estos factores nos encontramos los biopsicológicos, como son la edad, el sexo, el cociente intelectual, el temperamento y la genética.
Por otra parte encontramos los ambientales, entre los que podemos los que encontramos, la educación, acontecimientos vitales estresantes como separación de los padres, el fallecimiento de algún familiar, el acoso escolar o violencia de género, entre otros.
La llegada de la pandemia se ha convertido en un importante acontecimiento vital estresante.
El estrés, el miedo y la incertidumbre que ha generado la pandemia del COVID-19 pueden desgastar a cualquiera, sin embargo para los niños y adolescentes puede ser aún más devastadora emocionalmente.
Las relaciones sociales a través de una pantalla
A causa de la pandemia los jóvenes han visto alterada su vida en muchos aspectos, lo que ha provocado la aparición de diferentes tipos de trastornos entre los adolescentes.
Nuestras vidas ha cambiado, la forma de relacionarnos también lo ha hecho. Tras muchos meses en casa, se produjo una falta de interacción social. Los jóvenes dejaron de acudir a las aulas y relacionarse con sus amigos para pasar de forma drástica a las clases online. Esto ha provocado que las nuevas tecnologías fueran su medio de comunicación y a la vez de aprendizaje.
Dado el cambio en esta nueva forma de relacionarse y el excesivo uso de las tecnologías durante tantos meses, ha llevado a que muchos jóvenes crearan una adicción a las mismas, por un uso descontrolado de estas.
 Sedentarismos como forma de vida.
Sedentarismos como forma de vida.Durante los meses de pandemia nuestra vida se redujo a simplemente unos metros cuadrados, lo que supuso un aumento del sedentarismo entre los jóvenes.
El estar en casa hizo que las horas frente al televisor, móvil u ordenador aumentaran, buscando el entretenimiento. Esto creó unos hábitos sedentarios entre nuestros jóvenes, quienes dejaron de salir a pasear o practicar sus deportes favoritos.
La tasa de sedentarismo aumentó, lo que le acompañó una pérdida de hábitos alimentarios adecuados.
La ansiedad como compañero en nuestro día a día.
Si hay algo que ha acompañado a la pandemia es la ansiedad y el estrés producidas por la gran incertidumbre.
Sensaciones de estrés, tristeza o preocupación por la COVID-19, fueron comunes en todos los adolescentes. Agravándose en aquellos casos en los que algún familiar o ellos mismos enfermaron por el virus.
Cada adolescente sobrellevó la situación de una forma distinta y a cada uno le afectó en diferente grado.
Las principales preocupaciones eran la incertidumbre y el miedo al contagio de sí mismos o de sus familiares, provocando estrés de forma continua.
Trastornos en el sueño
Muchos adolescentes presentaron trastornos del sueño ya que sus rutinas cambiaron y por tanto las horas de sueño.
Los jovenes han sufrido y sufren trastornos del sueño, teniendo problemas para conciliar el sueño, despertarse de forma constante durante las noches o por el contrario, estar durmiendo todo el día.
Cambios en su alimentación.
La pandemia trajo consigo ciertos cambios de peso o patrones alimentarios, como no tener hambre o comer todo el tiempo.
Lo que a día de hoy mayor o menor medida dependiendo del adolescente sigue presente.
Otros efectos de la pandemia y la salud mental.
Como consecuencia de la pandemia los casos de depresión han aumentado, el cambio de hábitos, la forma de socializarse, la "nueva normalidad", la pérdida de algún ser querido ha afectado a nuestro jóvenes haciendo que su salud mental se vea perjudicada, necesitando ayuda.
Los intentos de suicidio entre la población joven han aumentado tras la pandemia también han aumentado. Siendo mayor el número de intentos en hombre que en mujeres.
Cómo ayudar a nuestros hijos tras la pandemia
Los cambios provocados por la pandemia han hecho que muchos jóvenes cambiaran. La etapa de la adolescencia es una etapa importante para ellos y su personalidad. Como padres es importante ayudarles y apoyarles en esta etapa y tras lo vivido ya que puede ser complicado para ellos.
El equipo de psicólogos de Quirónsalud quiere recomendarte algunas cosas que son importantes enseñarles:
Es importante concienciarles a ser cuidadosos consigo mismos y con los demás, utilizando las medidas de protección establecidas para evitar contagios por COVID 19.
Enséñales a potenciar su cuidado personal y autoestima.
Ayúdales a organizarse y aprender a tener hábitos saludables: alimentación equilibrada, ritmos de sueño y descanso adecuados, practicar ejercicio físico, sobre todo al aire libre.
Anima a implicarse en actividades en casa y al aire libre con su familia o amigos.
Advierte sobre el consumo de drogas, incluido el tabaco y el alcohol.
Hablad de salud mental sin tapujos.
Edúcales en la práctica de sexo de una forma responsable.
Incentívales a limitar el tiempo de uso de los dispositivos móviles y las redes sociales para pasar tiempo con sus amigos o con su círculo más cerano.
La adolescencia es una etapa muy importante en el desarrollo personal del individuo por ello debemos de prestar una especial atención a todos aquellos factores que les afecten, tenemos que escucharlos y acompañarlos en su transición a la edad adulta.
Hablar abiertamente sobre la salud mental hará que entiendan la importancia de esta para ellos, para su vida y para su desarrollo. Si has notado cambios muy drásticos tras la pandemia en tu hijo, también sería recomendable hablar con un profesional.
Texto elaborado por la doctora Luisa Mompó
 , especialista en salud mental del adolescente de Quirónsalud Valencia
, especialista en salud mental del adolescente de Quirónsalud Valencia
0 comentarios
Un espacio materno infantil donde se resuelven las dudas frecuentes sobre la aventura de ser madre, desde el inicio hasta que nace el bebé. Hablamos de Pediatría, partos, lactancia, reproducción asistida, etc... Cómo cuidarte antes, después y durante el embarazo, qué necesitas y cómo prepararte para la llegada de tu bebé, sus cuidados, su alimentación y todo lo que quieras saber para esta nueva etapa que comienza lo encontrarás en nuestro blog. Un espacio donde cambiamos pañales, tenemos chupetes y te ayudamos a preparar el biberón para tu pequeño. Bienvenid@ a nuestra aventura, bienvenid@ a la etapa más emocionante de tu vida, ser mamá.
 2.023
2.023
 2.022
2.022  Diciembre
Diciembre - El VPH o virus del papiloma humano, la enfermedad de transmisión sexual que casi todos los hombres y mujeres contraen en algún momento de su vida.
- Consejos efectivos que te ayudarán a aliviar los síntomas de las hemorroides durante el embarazo
- Conoce las ventajas del examen prenatal que te ayudará a detectar patologías en tu bebé, el estudio de amniocentesis.
 Noviembre
Noviembre
 Octubre
Octubre
 Septiembre
Septiembre
 Agosto
Agosto
 Julio
Julio
 Junio
Junio
 Mayo
Mayo
 Abril
Abril
 Marzo
Marzo
 Febrero
Febrero
 Enero
Enero
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
- El impacto que las malformaciones uterinas pueden tener sobre tu fertilidad, conoce los síntomas
- Todo lo que tienes que saber sobre a epistomía antes de tu parto
- Conoce los síntomas de la bronquiolitis en niños, el tratamiento más eficaz y cómo ayudarles a prevenirla
- Conoce los beneficios de conservar el cordón umbilical de tu bebé al nacer
- Conoce el quiste que podría estar provocando sequedad vaginal y problemas en tus relaciones sexuales
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.

















