Quirónsalud
Blog de cardiología de Hospital Quirónsalud Barcelona
- 201828sep
El hospital realiza más de 70 revisiones gratuitas con motivo del Día Mundial del Corazón
Con motivo del Día Mundial del Corazón, que se celebra el 29 de septiembre, y conscientes de la importancia de poner el foco en la prevención de las enfermedades cardiovasculares, el Servicio de Cardiología del Hospital y profesionales de enfermería realizaron diferentes pruebas -tensión arterial y determinación de glucemia y colesterol total- para determinar el riesgo de sufrir estas enfermedades con la tabla SCORE, y valorar en cada caso qué hábitos debían modificar o qué controles a seguir en caso de que fuera necesario.
La enfermedad cardiovascular es la principal responsable de la mortalidad global en el mundo, ya que ocasiona 17,7 millones de muertes al año -el 31% del total de muertes. Un 80% de las muertes de origen cardiovascular son secundarias a ataques al corazón e ictus. Una tercera parte mueren con menos de 70 años, por lo que se considera que la muerte prematura por ataques al corazón e ictus es una amenaza para la salud y el desarrollo globales.
Se considera que los principales factores de riesgo de enfermedad cardiovascular son el tabaquismo, el consumo de alimentos ricos en sal y la hipertensión arterial. Se estima que más de 1.000 millones de adultos tienen la presión arterial elevada y que, de éstos, menos del 20% la tiene controlada.
La prevención cardiovascular es un conjunto de medidas coordinadas a escala poblacional o dirigidas a escala individual que tienen el objetivo de eliminar o disminuir el impacto de los factores de riesgo cardiovascular y los problemas que generan. La prevención es efectiva; la eliminación de conductas de riesgo para la salud podría prevenir hasta un 80% de las enfermedades cardiovasculares.
En los últimos treinta años más de la mitad de la reducción de la mortalidad cardiovascular se ha atribuido a actuaciones sobre los factores de riesgo, básicamente reduciendo los niveles de colesterol, la presión arterial y el tabaquismo. Esta tendencia favorable se ha visto parcialmente contrarrestada por el aumento de la obesidad y la diabetes de tipo 2. El envejecimiento de la población también aumenta los episodios cardiovasculares.
El riesgo puede reducirse evitando el tabaquismo activo y pasivo, evitando el consumo excesivo de alcohol, mediante dietas sanas y fomentando la actividad física. Reducir el estrés también contribuye a mejorar la salud cardiovascular.
Día Mundial del Corazón: 20 años poniendo el foco en la salud cardiovascular
La World Heart Federation (WHF) celebra en 2018 el cuadragésimo aniversario. Se fundó con el objetivo de ayudar a las personas a conseguir una mejor calidad de vida gracias a la prevención y el control de las enfermedades del corazón, especialmente en países con pocos recursos económicos y sanitarios. En esta línea, la WHF impulsó nuevas iniciativas que la situaron como el referente mundial en la prevención de estas enfermedades. Una de estas iniciativas, sin duda la más exitosa, fue la creación del Día Mundial del Corazón (World Heart Day), que ha tenido un papel fundamental en la promoción y la implementación de medidas preventivas para las enfermedades a escala mundial. El concepto fue idea del Dr. Antoni Bayés de Luna, que impulsó esta iniciativa como presidente de la WHF entre 1997 y 1999, y que forma parte del Servicio de Cardiología del Hospital Quirónsalud Barcelona.
La necesidad de designar un día especial para actividades para prevenir la enfermedad cardíaca y el accidente cerebrovascular creció a partir del desafío planteado por el aumento de la carga de las enfermedades cardiovasculares y sus implicaciones, particularmente en el contexto de los países en vías de desarrollo. A partir de este momento se identificaron 6 factores de riesgo que son relevantes para las enfermedades cardiovasculares en los países en vías de desarrollo: presión arterial alta, colesterol alto en la sangre, consumo de tabaco y alcohol, baja ingesta de fruta y verdura y obesidad. La magnitud de los beneficios que se pueden conseguir reduciendo estos riesgos hace que la prevención sea rentable.
1 comentario - 201814ago
Las cardiopatías no son incompatibles con el embarazo

Hasta un 4% de las mujeres puede sufrir algún tipo de complicación cardiológica durante su embarazo en los países desarrollados. Esto no significa necesariamente para la mayoría de las madres una contraindicación insalvable que no le permita llevar a buen puerto su gestación. Solo la necesidad de llevar un control por especialistas que puedan adaptar los tratamientos de la mejor forma posible.
Para hacerlo, en el Hospital Quirónsalud de Barcelona han creado una unidad especializada en el seguimiento de estas cardiopatías durante el embarazo. "Es muy importante contar con profesionales especializados en este tipo de patología, que realicen el acompañamiento de estas embarazadas para adaptar sus tratamientos a su condición de la mejor forma posible, evaluando cuales son viables y los que no" explica la Dra. Laura Galian Gay, cardióloga responsable de esta unidad. "Cuando no hay un seguimiento de especialistas, por norma general se suelen suprimir todos los tratamientos cuando esto no es lo necesario ni lo más aconsejable".
Tras una primera consulta rápida en la que se lleva a cabo un electrocardiograma y un ecocardiograma para comprobar el estado de la gestante, se evalúa el riesgo de sufrir complicaciones cardiovasculares y se establecen los protocolos de seguimiento y actuación. En aquellas embarazadas cuyo riesgo se considera moderado-alto, se establece un calendario de visitas como mínimo trimestral. En cada una de estas se realiza un nuevo electrocardiograma y ecocardiograma y se valora el estado hemodinámico y clínico de la paciente. Para las pacientes de riesgo bajo, estas visitas se realizan uno o dos veces solamente durante la gestación.
Consejo pre-concepcional
Aunque esta unidad no se limita únicamente al seguimiento durante el embarazo. También ofrece un servicio de consejo pre-concepcional. "Muchas pacientes con cardiopatías diagnosticadas comienzan su embarazo sin una asesoría adecuada por temor a que se les contraindique por su estado. Esto no es siempre así y aquí ofrecemos consejo a estas mujeres que quieren quedarse embarazadas para que lo hagan de la mejor forma posible" explica la Dra. Laura Galian Gay.
De esta forma, los especialistas de la unidad evalúan los riesgos y orientan a las futuras gestantes sobre las precauciones que deberán tomar durante el embarazo. También se lleva a cabo una adaptación de los tratamientos que están siguiendo para evitar futuras complicaciones tanto para la madre como para el feto, haciendo que estos sean compatibles con el embarazo.
Y una vez llegado el momento del parto también se procede a elaborar un plan en colaboración con obstetras y anestesistas para que este se pueda desarrollar de la mejor forma posible. "Hay que recalcar que una cardiopatía no implica necesariamente una cesárea y que el parto vaginal es posible con las precauciones adecuadas. De hecho, en la mayoría de los casos y si es de forma controlada con un plan de parto establecido, el parto vaginal supone una ventaja para las pacientes con enfermedad cardiovascular" recalca la Dra. Galian Gay. El trabajo de la unidad continua una vez el parto ha finalizado, llevando a cabo un seguimiento de la madre en los tres meses siguientes para poder comprobar que no se dan más complicaciones o se empeora su estado y actuar en caso de que esto no fuera así. También se controlan los fármacos que se administran a la madre para facilitar la lactancia sin riesgo para el recién nacido.
Tipología de pacientes
Las cardiopatías congénitas son las complicaciones más frecuentes que se dan durante el embarazo, seguidas de las enfermedades valvulares en segundo lugar y de las miocardiopatías. La edad cada vez más avanzada de las embarazadas, sumada a otros factores de riesgo cardiovascular, como la diabetes, la obesidad o el tabaquismo, hacen que el infarto y la angina de pecho hayan aumentado en los últimos años. "No hay que olvidar que la principal causa de mortalidad durante el embarazo son precisamente las complicaciones cardiológicas" explica la Dra. Galian Gay.
La unidad, que da servicio a unas 140 mujeres al año, tiene dos perfiles diferentes de pacientes. Por un lado, están aquellas que ya están diagnosticadas y que necesitan este seguimiento de especialistas. Pero por otro están el de aquellas pacientes que se supone que pueden tener algún problema. En este caso, tras una consulta rápida, se establece si es o no así y en caso de que exista la cardiopatía se inicia todo el protocolo. En las embarazadas que no se les descubre esta cardiopatía son remitidas nuevamente a sus médicos con ciertas recomendaciones para que en caso de que se produzcan nuevos síntomas sean remitidas nuevamente a la unidad en el menor tiempo posible.
3 comentarios - 201819jun
Tengo un tumor en el corazón
Dra. Pilar Tornos
Jefa del Servicio de Cardiología del Hospital Quirónsalud Barcelona
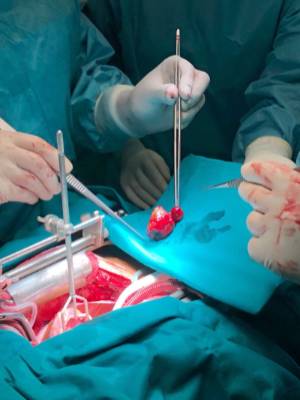 Los tumores cardíacos son muy poco habituales, pero existen. La mayoría son implantaciones de tumores de otras partes del organismo (metástasis o tumores secundarios) pero el corazón también puede tener tumores propios, que son los que denominamos primarios. Más de tres cuartas partes de los tumores cardíacos primarios son benignos y, entre ellos, el más habitual es el mixoma que suele alojarse en la aurícula izquierda.
Los tumores cardíacos son muy poco habituales, pero existen. La mayoría son implantaciones de tumores de otras partes del organismo (metástasis o tumores secundarios) pero el corazón también puede tener tumores propios, que son los que denominamos primarios. Más de tres cuartas partes de los tumores cardíacos primarios son benignos y, entre ellos, el más habitual es el mixoma que suele alojarse en la aurícula izquierda.
Su diagnóstico puede hacerse de forma casual, al estudiar otro problema del paciente, o por los síntomas que pueda ocasionar.
El paciente con un tumor cardíaco puede tener diferentes síntomas, como ahogo, palpitaciones, tos o hinchazón de piernas. Estos síntomas son debidos no tanto al tipo de tumor como a la afectación de las válvulas o la ocupación del espacio por el que normalmente pasa la sangre. Algunos tumores pueden ocasionar embolias y en ocasiones estas son la primera manifestación de la enfermedad.
El diagnóstico de los tumores del corazón suele hacerse mediante las técnicas de imagen disponibles en la actualidad: el ecocardiograma, el TAC (o scanner) y la resonancia magnética cardíaca. Estas técnicas también permiten determinar en qué parte del corazón se encuentra, su tamaño, las estructuras con las que se relaciona, si está infiltrando la pared del corazón u otras estructuras y a veces orientan sobre qué tipo de tumor puede ser.
El tratamiento del mixoma suele ser la cirugía precoz para retirarlo y evitar así el riesgo de embolia que puede comportar. Los tumores malignos, en función de donde se encuentren y qué partes estén afectando, también pueden operarse pero pueden reproducirse. En los tumores por metástasis la cirugía raramente aporta un beneficio clínico.
Los dos tumores cardíacos operados en Hospital Quirónsalud Barcelona en el último año fueron hallazgos casuales en pacientes que acudieron por otras enfermedades que, al hacerse el TAC torácico, se observó la presencia de una masa en la aurícula. Se completo el estudio mediante ecocardiograma y resonancia magnética. Los dos eran mixomas y la cirugía se realizó sin ninguna complicación.
7 comentarios - 201828may
Perder el conocimiento al mover la cabeza: un problema no tan infrecuente y que puede pasar desapercibido
Dra. Pilar Tornos
Jefa del Servicio de Cardiología del Hospital Quirónsalud Barcelona
Recientemente un señor de 84 años, con muy buen estado general, acudió a la consulta relatando que el día anterior, mientras hacía una maniobra con el coche (concretamente hacía marcha atrás entre dos columnas para salir de una plaza de parking) perdió momentáneamente la conciencia y tuvo un pequeño accidente afortunadamente sin consecuencias.
En el momento de la visita el paciente estaba bien, la presión arterial era de 140/80 , la frecuencia cardíaca de 70 latidos por minuto y en el electrocardiograma el ritmo cardíaco era normal. Teniendo en cuenta las circunstancias en las que había ocurrido la pérdida de conciencia (conduciendo marcha atrás, vigilando las columnas, por lo que con seguridad había girado el cuello) consideramos que existía la posibilidad de que la causa de la pérdida de conciencia (también llamada síncope) fuera lo que conocemos como hipersensibilidad del seno carotideo. En la misma consulta realizamos un pequeño masaje en la zona lateral del cuello y pudimos ver como el corazón dejaba de latir durante más de 10 segundos y el paciente presentaba sensación de mareo. Todo se recuperó en breves momentos.
El seno carotideo es una dilatación localizada de la arteria carótida interna en su origen (zona lateral del cuello). Esta estructura contiene unos receptores que modulan la tensión arterial y la frecuencia cardíaca.
 La estimulación del seno carotideo se puede producir espontáneamente, al girar el cuello, al anudar la camisa o la corbata, o al pasar una máquina de afeitar por la zona. La respuesta normal a la estimulación es una leve reducción de la frecuencia cardíaca sin consecuencias. Si la persona tiene una hipersensibilidad, la estimulación puede provocar disminuciones importantes de la frecuencia cardíaca que pueden llegar a provocar, como en nuestro paciente, pérdida de conciencia. Esta enfermedad se conoce como Síndrome de Hipersensibilidad del Seno Carotídeo.
La estimulación del seno carotideo se puede producir espontáneamente, al girar el cuello, al anudar la camisa o la corbata, o al pasar una máquina de afeitar por la zona. La respuesta normal a la estimulación es una leve reducción de la frecuencia cardíaca sin consecuencias. Si la persona tiene una hipersensibilidad, la estimulación puede provocar disminuciones importantes de la frecuencia cardíaca que pueden llegar a provocar, como en nuestro paciente, pérdida de conciencia. Esta enfermedad se conoce como Síndrome de Hipersensibilidad del Seno Carotídeo.
En personas de edad avanzada las pérdidas de conocimiento transitorias son frecuentes y pueden obedecer a causas muy diversas. A veces los pacientes sufren caídas y no son claramente conscientes de haber perdido la conciencia antes de la caída. En todos estos casos debe realizarse un interrogatorio dirigido a intentar aclarar cómo fueron los momentos previos a la caída o a la pérdida de conciencia, valorando de manera específica la posibilidad de que se hubieran realizado movimientos bruscos del cuello o compresiones en la zona. Muchas veces no se consigue un interrogatorio fiable. Por ello es muy importante que la valoración de las pérdidas de conciencia o síncopes en las personas de edad avanzada incluya además de un electrocardiograma básico un masaje del seno carotideo. Es muy sencillo de realizar: basta con hacer un suave masaje sobre la zona del seno carotideo y valorar si la respuesta al mismo es adecuada o, como en nuestro caso, demuestra claramente una hipersensibilidad grave.
Masaje del seno carotideo
En personas mayores se considera que cerca de un 30% de pérdidas de conciencia pueden obedecer a esta causa.
El tratamiento de esta situación consiste en la implantación de un marcapasos que asegurará una frecuencia cardíaca estable. A nuestro paciente le fue implantado un marcapasos sin complicaciones y ha reanudado su actividad normal.
1 comentario - 201812abr
Causas y efectos de la hipertensión arterial
Artículo del Dr. Josep Massó, cardiólogo del Hospital Quirónsalud Barcelona
La hipertensión arterial (HTA), el término médico para la presión arterial alta, es conocida como «la muerte silenciosa». Unos 50 millones de estadounidenses sufren de hipertensión y unos 15 millones de ellos ni siquiera lo saben. Sin tratamiento, la presión arterial alta aumenta apreciablemente el riesgo de un ataque al corazón o de un accidente cerebrovascular (trombosis o derrame cerebral).
El corazón bombea sangre a través de una red de arterias, venas y capilares. La sangre en movimiento empuja contra las paredes de las arterias y esta fuerza se mide como presión arterial. En otras palabras para que la sangre llegue a todas las partes de nuestro organismo, debe vencer unas resistencias (creadas por la propia red arterial) que se oponen a la circulación. Es al superar a estas resistencias que la sangre puede discurrir y abarcar todo el sistema vascular. La HTA supone un incremento de estas resistencias, por lo cual la sangre debe generar una mayor tensión sobre el músculo cardíaco y una mayor presión sobre el árbol arterial.
La HTA puede afectar a la salud de cuatro maneras principales:
- Pérdida de elasticidad de las arterias. La presión dentro de las arterias puede aumentar el grosor de las células musculares que tapizan las paredes de las arterias. Este aumento del grosor, reduce la luz vascular, es decir, hace más estrechas las arterias.
- Hipertrofia y dilatación del corazón. La hipertensión obliga al corazón a trabajar con más intensidad. Como todo músculo con sobrecarga, el corazón aumenta su grosor. Es lo que llamamos hipertrofia. En fases avanzadas de la HTA, no sólo se halla hipertrofiado sino que además aumenta su tamaño, es decir se dilata. Cuanto más dilatado se halla, menos capaz es de mantener el flujo sanguíneo adecuado. Cuando esto sucede, el corazón ha comenzado a fallar y entonces debemos hablar de insuficiencia de causa hipertensiva.
- Daño renal. La hipertensión prolongada puede dañar los riñones si las arterias que los riegan se ven afectadas.
- Daño ocular. La hipertensión puede generar rupturas en los pequeños capilares de la retina del ojo, ocasionando derrames. Este problema se denomina «retinopatía».
¿Qué factores causan HTA?
Aproximadamente el 95% de todos los casos de HTA constituyen lo que se denomina hipertensión primaria o esencial. Esto significa que se desconoce la verdadera causa de la presión arterial alta, pero existen diversos factores relacionados con la enfermedad. El riesgo de sufrir de hipertensión es mayor si la persona:
- Tiene antecedentes familiares de hipertensión.
- Es afroamericana. Los afroamericanos tienen una mayor incidencia de hipertensión arterial que los blancos, y la enfermedad suele aparecer a menor edad y ser más grave.
- Es de sexo masculino. En las mujeres el riesgo es mayor después de los 55 años.
- Tiene más de 60 años. Los vasos sanguíneos se debilitan con los años y pierden su elasticidad.
- Se enfrenta a niveles altos de estrés. Según algunos estudios, el estrés, la ira, la hostilidad y otras características de la personalidad contribuyen a la hipertensión, pero los resultados no han sido siempre uniformes. Los factores emocionales muy probablemente contribuyan al riesgo de ciertas personas que presentan otros factores de riesgo de hipertensión.
- Sufre de sobrepeso u obesidad.
- Es fumador.
- Usa anticonceptivos orales. Las mujeres que fuman y usan anticonceptivos orales aumentan considerablemente su riesgo.
- Lleva una alimentación alta en grasas saturadas.
- Lleva una alimentación alta en sodio (sal).
- Bebe más de una cantidad moderada de alcohol.
- Es físicamente inactiva.
- Es diabética.
El 5% restante de los pacientes con presión arterial alta sufren de lo que se denomina hipertensión secundaria. Esto significa que la presión arterial alta es causada por otra enfermedad o afección. Muchos casos de HTA secundaria son ocasionados por trastornos renales.
Los siguientes son otros factores que pueden causar hipertensión secundaria:
- Alteraciones de las glándulas paratiroides.
- Acromegalia, que es cuando la glándula pituitaria produce un exceso de hormona del crecimiento.
- Tumores en las glándulas suprarrenales o la glándula pituitaria.
- Reacciones a medicamentos recetados para otros problemas médicos.
- Embarazo.
155 comentarios
Bienvenido al blog del servicio de cardiología de Hospital Quirónsalud Barcelona. Este espacio está creado para aconsejarte e informarte sobre las enfermedades cardiovasculares, principal causa de muerte en todo el mundo. La mayoría de las enfermedades cardiovasculares pueden prevenirse actuando sobre los factores de riesgo, y es por este motivo por el que te ofreceremos información periódica para que puedas actuar en consecuencia. Estamos abiertos a que nos plantees tu duda o cuestión. Será un placer atenderte.
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
 2.016
2.016
 2.015
2.015
 2.014
2.014
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.


















