Quirónsalud
Blog de la Dra. Irene Rubio Bollinger. Experta en Sueño. Hospital Quirónsalud Sur
- 202418abr
INSOMNIO Y APENA OBSTRUCTIVA DEL SUEÑO: UN BINOMIO FRECUENTE
El insomnio y la apnea obstructiva del sueño (AOS), son los dos problemas de sueño mas prevalentes. Debemos sabe que además frecuentemente coexisten.
Tanto el insomnio crónico como el AOS ocurren en hasta un 20% de la población adulta. Ambos problemas están asociados con un aumento de riesgo de alteración de la salud física y mental, reduciendo la calidad de vida de la persona.
La asociación entre insomnio y AOS fue descrita por primera vez en 1973, pero no ha sido hasta la última década cuando la investigación sobre esta simbiosis entre ambas ha sido más profundamente estudiada. En ingles recibe las siglas de COMISA (co-morbid insomnia and sleep apnea).
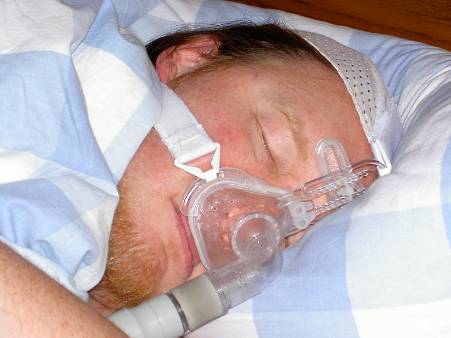
Los estudios nos muestran que un 30 a 50% de pacientes con AOS refieren síntomas de insomnio y que hasta un 40% de pacientes con insomnio tienen un AOS del que no son conscientes ni ha sido diagnosticado.
Esta asociación llamada COMISA puede provocar síntomas como la depresión en un porcentaje mayor que en aquellos pacientes que solo tienen insomnio o solo AOS, por lo cual tiene un efecto potenciador sobre el empeoramiento de la salud de la persona.
Muchos de los pacientes insomnes son tratados con medicación sedante como las benzodiacepinas sin percatarse en muchas ocasiones de que pudiera existir debajo un problema de AOS y eso podría aumentar sus síntomas diurnos de somnolencia o cansancio y mas probabilidad de tener accidentes o caídas, al no estar bien diagnosticados.
Esto nos lleva a que en las unidades de sueño debemos plantearnos como abordar un paciente que pudiera padecer ambas cosas conjuntamente. Para eso contamos con especialistas en sueño y pruebas del sueño que nos ayudan a dar con la problemática.
Pero previamente debemos entender por qué tienen una relación bidireccional estas dos entidades.
Se ha visto que la interacción entre ambas puede producir la aparición o el empeoramiento de cada una de ellas a lo largo del tiempo.
Algunos investigadores apuntan a que el AOS puede contribuir directamente a generar insomnio: los eventos respiratorios durante las apneas/ hipopneas y los alertamientos que éstos producen pueden provocar un aumento de la actividad simpática y esto a su vez provocar síntomas de insomnio.
La teoría sobre como puede influir el insomnio en la generación o empeoramiento de eventos respiratorios seria que el insomnio produce una hiperalerta del organismo de tal manera que provoca la generación de un sueño más inestable modificando el umbral de respuesta respiratoria, es decir alteraría la respuesta de nuestros receptores de oxigenación con más facilidad; pudiendo aumentar la severidad de los episodios de apnea o incrementar su número.
¿Cómo debemos tratar pacientes con COMISA?
Sabemos que el tratamiento de elección para pacientes con solo AOS y apneas moderadas y severas sería la CPAP; pero se ha visto que en pacientes con insomnio y AOS la adherencia del paciente al tratamiento con CPAP es menor. Esto tiene su explicación: por un lado, los insomnes aceptan peor pasar a un tratamiento que incluye ponerse una máscara nasal o naso bucal que va unido a un aparato que insufla aire y hace ruido y a veces, aunque la CPAP este disminuyendo los eventos respiratorios puede que el paciente continue con síntomas diurnos de fatiga debidos al insomnio y por lo tanto sienta de manera equivocada que la CPAP no le está beneficiando; dejando así el tratamiento.
Por lo tanto, el mejor tratamiento para estos pacientes con COMISA es tratar primero el insomnio con terapia cognitivo – conductual (4-6 semanas) y después aplicar la CPAP para que la adherencia sea mejor. De hecho, dada la asociación que hemos descrito antes entre ambas entidades, se ha visto que una intervención de 4-6 semanas de terapia cognitivo -conductual para el insomnio puede disminuir el índice de eventos respiratorios al pasar a tener un sueño mas consolidado, reparador y con menos alertamientos, reduciendo así la inestabilidad respiratoria y bajando el índice de eventos respiratorios.
Por tanto, será en una unidad de sueño donde se pueda valorar adecuadamente estos pacientes y aplicar un tratamiento efectivo.
- 202430ene
Tengo diabetes tipo 2… ¿influye esto en mi descanso?
Hay una variedad de razones por las que personas diagnosticadas de diabetes tipo 2 pueden tener problemas para dormir. La diabetes tipo 2 suele darse en adultos mayores y vamos a describir algunas de las posibles causas de un mal descanso en estos pacientes.
Los pacientes con diabetes pueden tener niveles de azúcar en sangre demasiado altos o bajos incluso con cambios bruscos y que pueden producir diferentes síntomas derivados de esto que pueden dificultar quedarse o permanecer dormido. Niveles altos pueden causar ganas de orinar con frecuencia por la noche teniendo que levantarse constantemente de la cama. En cambio, un bajo nivel de azúcar puede producir mareos o sudoración que es lo que llamamos hipoglucemia nocturna.

Cuando dormimos poco se elevan los niveles de cortisol, que es contrario a la insulina, y aumentan también otras sustancias en sangre que aumentan la resistencia a la acción de la insulina, como la proteína C reactiva y la interleucina 6.
De hecho, durante las fases profundas de sueño se producen en nuestro organismo cambios metabólicos y hormonales para restablecer el equilibrio corporal. Durante el sueño hay una menor utilización de glucosa por el cerebro con menor actividad y menor secreción de corticoides que contribuye a la autorregulacion corporal de niveles de insulina.
Las personas con diabetes pueden desarrollar también apnea del sueño con paradas respiratorias durante varios segundos que hacen que la saturación de oxigeno en sangre disminuya y provoque constantes alertamientos nocturnos o fragmentación del sueño produciendo un sueño muy irregular y cansancio y sueño diurno. Suele ser debido al sobrepeso que pueden presentar estos pacientes. La propia apnea influirá en el daño de células pancreáticas responsables de la secreción de insulina, por lo que se convierte en un círculo vicioso la relación entre apnea y diabetes.
Los pacientes que desarrollan como complicación de su diabetes una neuropatía periférica, es decir, un daño de los nervios en piernas, pueden mostrar síntomas como ardores o quemazón nocturna en los pies. Este daño nervioso incluso puede conducir a un síndrome de piernas inquietas de tal forma que esta sensación interna de desazón provocara un impulso incontrolable para moverlas y alertamientos constantes y dificultad para mantenerse dormido.
Por lo tanto, es recomendable tener un enfoque saludable del estilo de vida haciendo ejercicio de manera regular y evitar el sobrepeso y la obesidad. Al mismo tiempo prestar atención a una buena higiene del sueño durmiendo un número de horas suficiente y mantener un horario regular todos los días de la semana.
Al mismo tiempo en estos pacientes es importante controlar los niveles de glucemia antes de ir a dormir para evitar bajadas durante la noche.
0 comentarios - 202327dic
Un buen descanso es la base para una piel sana y luminosa
La relación entre el sueño y una piel saludable es un hecho. Los científicos han observado como un buen descanso permite que tengamos una piel saludable, bien hidratada y luminosa.
Durante el día nuestra piel está expuesta a un montón de irritantes como contaminación, bacterias, sol, frio, calor… Por eso la noche y el descanso se convierte en el momento en el cual la piel tiene el tiempo y los componentes necesarios para una reparación adecuada. Durante la noche muchas células de las capas profundas de la piel se regeneran y sustituirán a otras superficiales que ya están deterioradas o dañadas.
El sueño permite que el organismo descanse y se recupere, en realidad permite que las células dañadas se reparen. En parte, el mecanismo subyacente es el siguiente: durante el sueño el aporte sanguíneo a la piel aumenta esto permite que la piel reciba más oxígeno y nutrientes.

Este aporte de oxigeno permite limpiar la piel de toxinas. En realidad, el sueño permite regenerar y reparar múltiples tejidos. Este aumento de flujo sanguíneo que llega a la piel también regula la producción de grasa en la piel. De hecho, un mal descanso se ha visto que aumenta la probabilidad de tener acné. Por otro lado, también podría darse contrariamente una falta de producción de grasa resultando en una piel seca y apagada.
Además, el dormir adecuadamente reduce el estrés. Sabemos que el estrés produce un aumento de problemas cutáneos como el acné, inflamación y sobre todo un envejecimiento prematuro de la piel.
Por otro lado, la falta de descanso produce ojeras dándonos un aspecto de cansados y afeando nuestra expresión facial. Esto se debe a que la falta de descanso produce una dilatación de los vasos de los parpados superior e inferior produciendo una coloración oscura de estas zonas.
Si no descansamos bien la producción de colágeno para mantener una piel hidratada y brillante disminuye. De hecho, a medida que envejecemos la producción de colágeno disminuye y es lo que hace que aparezcan arrugas de expresión alrededor de los ojos y en el rostro. Por ello un buen descanso permitirá un aumento de producción de colágeno evitando una aparición de arrugas de manera prematura. Cuando dormimos poco aumenta la hormona cortisol o del estrés que también incide en la disminución de producción de colágeno.
Como sabemos una falta de sueño también afecta a nuestra producción hormonal. La falta de sueño afecta a la producción de progesterona de tal manera que una disminución de la misma provoca una sequedad e irritación de la piel. La hormona del crecimiento que se segrega por las noches ayuda a estimular el crecimiento y reparación de las células cutáneas. Es la melatonina la que también ayuda a mantener una piel sana.
Por lo tanto, una buena higiene del sueño con un tiempo y calidad adecuados de sueño nos permitirán mantener una piel sana por mas tiempo.
descanso - dormir - piel - toxinas - tejidos - acné - ojeras - colágeno - producción hormonal - sueño - quirónsalud - Hospital Quirónsalud Sur - Dra. Irene Rubio Bollinger0 comentarios - 202328nov
Qué relación existe entre epilepsia y sueño
Hay personas diagnosticadas de epilepsia para las cuales una falta de descanso puede ser la causa que desencadene una crisis epiléptica. Hay algunos tipos de epilepsia que sólo ocurren durante el sueño. En otros, los casos de epilepsia y las crisis se producen justo cuando la persona está despertándose o en las primeras horas después del despertar.

Además, las personas con epilepsia pueden tener un patrón de sueño irregular ya que pueden sufrir de episodios nocturnos que alteran el sueño y, en otros, casos pueden tener crisis durante el día que acaban afectando al descanso de la noche; incluso, los efectos de tener alguna crisis epiléptica diurna pueden afectar al sueño posterior durante varios días.
Asimismo, los fármacos antiepilépticos pueden producir efectos colaterales y pueden afectar al sueño dependiendo de la persona y las dosis. Algunos de estos fármacos provocan sedación y cansancio diurno. Otros pueden provocar insomnio y alteración del patrón de sueño. Aun así, hay otros que ayudan a mejorar la calidad del sueño aumentando la duración del mismo.
Los pacientes que tienen crisis durante el sueño suelen tener lo que llamamos epilepsia del lóbulo frontal y suelen ocurrir durante el sueño NREM pero también pueden ocurrir en alguna ocasión estando despiertos. Este tipo de epilepsia suele mostrar episodios consecutivos y cortos durante la noche y que se repiten a intervalos. Pueden consistir en movimientos de piernas, posturas tónicas de algún brazo, giro de la cabeza, gritos o incluso episodios de deambulación. Suelen repetirse de la misma manera a lo largo de la noche; es decir suelen ser estereotipados.
Es importante en las unidades de sueño distinguir estos episodios debidos a una epilepsia subyacente de las parasomnias como el sonambulismo, terrores nocturnos o despertares confusionales ya que pueden parecerse mucho desde el punto de vista clínico. A veces no es infrecuente encontrar en un mismo paciente ambos fenómenos. Para ello es importante historiar bien al paciente y realizar una video polisomnografía para poder ver en video los episodios y su correlación con el registro electroencefalográfico.
Otros pacientes con epilepsia pueden tener además otros problemas asociados al sueño como por ejemplo apneas. E igualmente estos pacientes con apneas al producir éstas una disrupción del sueño, pueden provocar la aparición de más crisis epilépticas.
Acudir a una unidad de sueño en estos casos permitirá realizar un diagnostico preciso y tratar adecuadamente al paciente.
0 comentarios - 20235oct
Necesito dormir muchas horas incluso durante el día… ¿qué es la hipersomnia?
La hipersomnia está caracterizada por una excesiva sensación de sueño a lo largo del día de manera crónica, de tal manera que estos pacientes emplean muchas horas del día en dormir. Esto genera obviamente en estos pacientes un gran malestar y un problema de cara a cumplir con horarios determinados de trabajo u otros condicionantes sociales.
Detrás de este síntoma podemos tener enfermedades diversas, incluyendo bastantes de origen neurológico, causas psiquiátricas, la toma de sustancias…
Distinguir las causas será una de las tareas del especialista en sueño cuando acude un paciente con este síntoma a la consulta.

Al margen de la hipersomnia de origen central conocida como Narcolepsia (excesiva somnolencia diurna junto con episodios de cataplejía) o el Síndrome de Kleine-Levin (hipersomnia episódica recurrente junto con síntomas neuropsiquiátricos), tenemos otras muchas causas de este síntoma y que muchas veces son las más frecuentes y que debemos tener en cuenta también para diagnosticar correctamente a un paciente con hipersomnia.
Es frecuente en enfermedades neurológicas como la enfermedad de Parkinson, después de un trauma craneoencefálico, en la distrofia miotónica (enfermedad muscular genética), síndrome de apneas durante el sueño, síndrome de piernas inquietas con movimientos periódicos nocturnos.
También en tumores del sistema nervioso, ictus, inflamación e infecciones del sistema nervioso central.
Enfermedades como el hipotiroidismo y algunas enfermedades hepáticas.
Encontramos síntomas de somnolencia excesiva en personas con abuso de ciertas sustancias como drogas o alcohol y también con algunos medicamentos.
Frecuentemente asociado a alteraciones del ánimo; sobre todo se produce con frecuencia en la depresión mayor.
A veces es difícil llegar a establecer una causa clara de este síntoma y en estos casos hablamos de hipersomnia idiopática o lo que sería una hipersomnia en la que no damos con la causa, pero que igualmente causa graves problemas en el día a día de la persona.
Para intentar aclarar el origen de una hipersomnia contamos en las unidades de sueño con pruebas que ayudan a saber su causa: obviamente una historia clínica detallada del paciente nos hará pensar en una dirección y así podremos realizar pruebas complementarias como polisomnografías nocturnas, actigrafías semanales, análisis de marcadores biológicos, estudios genéticos, etc. para completar el estudio.
Algo muy importante en estos casos y que debemos tener siempre en cuenta es que debemos establecer primero si esa somnolencia excesiva diurna no está producida por unas horas insuficientes de sueño nocturno; ya que no es infrecuente que se trate algunas veces de casos donde lo que vemos es que hay una privación crónica de sueño nocturno voluntaria por diversas causas y de lo cual el paciente no es consciente. En estos casos podemos ver que la persona esta durmiendo por la noche menos horas de las recomendadas para su edad y condición; esta privación crónica suele estar mantenida a lo largo de muchos meses; pero vemos que si se le deja dormir más tiempo sin alarmas y condicionantes sociales el paciente alarga su sueño nocturno y que este aumento de tiempo para dormir disminuye sus síntomas de somnolencia.
Por lo tanto, la hipersomnolencia es un síntoma común referido por pacientes y que puede tener causas diversas que debemos conocer.
hipersomnia - sueño - origen neurológico - causas psiquiátricas - sustancias - Narcolepsia - Síndrome de Kleine-Levin - Parkinson - trauma craneoencefálico - distrofia miotónica - piernas inquietas - hipotiroidismo - enfermedades hepáticas - ictus - sistema nervioso - infecciones - polisomnografías nocturnas - actigrafías - marcadores biológicos - estudios genéticos - quirónsalud - Hospital Quirónsalud Sur - Dra. Irene Rubio Bollinger0 comentarios
Blog acerca de buenos hábitos a la hora de ir a dormir, higiene del sueño, consejos para dormir mejor, tratamientos del insomnio y otras patologías relacionadas con el sueño.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.























