Quirónsalud
Blog del Dr. Daniel Martín Fernández-Mayoralas. Neurología. Complejo Hospitalario Ruber Juan Bravo y Hospital Universitario Quirónsalud Madrid
- 20186jul
TDAH y trastornos del neurodesarrollo: dificultad para establecer un diagnóstico diferencial
Con la participación del Dr. Alberto Fernández-Jaén

TDAH y neurodesarrollo
El trastorno por déficit de atención/hiperactividad (TDAH) es uno de los trastornos del neurodesarrollo más prevalentes en la población infantojuvenil.
Algunos estudios han demostrado que diferentes trastornos del neurodesarrollo pueden ser hereditarios, e igualmente se ha sugerido la presencia de las mismas alteraciones genéticas en trastornos del neurodesarrollo distintos.
Debe señalarse que algunas manifestaciones clínicas (en general aisladas, no todo un conjunto de síntomas que producen repercusión en el niño) de cualquiera de los trastornos del neurodesarrollo pueden aparecen en individuos sanos (todos tenemos diferentes temperamentos: ser algo serio no es estar deprimido, ser ordenado "de más" no es padecer un trastorno obsesivo, etcétera); de igual modo, muchos síntomas podrán apreciarse indistintamente en diferentes trastornos del neurodesarrollo.
Por lo que podemos afirmar que la ausencia de límites claros y definidos entre unos y otros trastornos, la elevada frecuencia de trastornos comórbidos (esto es, de trastornos asociados al diagnóstico principal, por ejemplo, un paciente con TDAH que además padezca ansiedad) y la ausencia de un marcador biológico único (no puede haber un solo marcador biológico en un trastorno tan variopinto en cuando a expresión clínica y donde están involucrados tantos genes diferentes) dificultan el diagnóstico de un trastorno del neurodesarrollo concreto.
TDAH y comorbilidad
La comorbilidad del TDAH está presente en un 60-70% de los casos: destacan los trastornos específicos del aprendizaje, presentes en el 45% de los casos; el trastorno específico de la lectura (dislexia) parece mostrarse como el más frecuente: un tercio de niños disléxicos presentan TDAH y un tercio de los niños TDAH presentan dislexia.
Estos porcentajes evidencian la necesidad de evaluar las habilidades escolares, especialmente las competencias lectoras, de los niños con TDAH, y a su vez evaluar la presencia de síntomas de inatención, hiperactividad e impulsividad en los niños con trastornos específicos del aprendizaje.
La ‘disgrafía’ está presente hasta en la mitad de escolares con TDAH. Del mismo modo, el mal desempeño en matemáticas se ha llegado a referir en el 25-30% de los casos. Se ha descrito la presencia de trastornos del lenguaje en el 12% de pacientes con TDAH, cinco veces más frecuente que en la población control.
En sentido inverso, el TDAH está presente en un tercio de los pacientes con trastornos del lenguaje. El trastorno del desarrollo de la coordinación se registra en otro tercio de los pacientes afectos y los trastornos por tics, en aproximadamente 20% de niños y adolescentes con TDAH.

Capítulo aparte merece la comorbilidad con la discapacidad intelectual o el trastorno del espectro autista (TEA). Numerosos estudios y recientes versiones de las clasificaciones internacionales han detallado estos diagnósticos como excluyentes para un diagnóstico de TDAH. Sin embargo, las últimas revisiones de estas clasificaciones admiten la presencia comórbida de discapacidad intelectual o TEA en el TDAH. Una reciente revisión de 5.028 pacientes con TDAH, entre 61.779 niños y adolescentes, mostró una frecuencia de TEA del 4,2% (siete veces superior a lo observado en el resto). La presencia de TDAH en la población con discapacidad intelectual es igualmente más elevada que la observada en otros grupos; numerosos estudios han establecido la prevalencia de TDAH en el 8-16% de pacientes con discapacidad intelectual.
TDAH, diagnóstico diferencial y fenocopias
El diagnóstico diferencial es el procedimiento por el cual el clínico identifica un determinado trastorno o síndrome mediante la exclusión de otras posibles causas que se podrían presentar por un cuadro clínico idéntico o semejante.
Diferentes trastornos del neurodesarrollo, trastornos de la conducta, ansiedad o ánimo, numerosos factores ambientales y otras enfermedades médicas se han propuesto como causas que podrían mimetizar un TDAH, pero del mismo modo, también pueden ser comórbidas, y no "simular" un TDAH, sino estar ambos presentes (por ejemplo: TDAH y baja autoestima).
Por lo tanto: la valoración clínica resulta esencial, y la evaluación cognitiva (neuropsicológica) puede ayudar a distinguir entre fenotipos, fenocopias y ‘pseudo-TDAH’ o, al menos, establecer hipótesis diagnósticas alternativas. Por todo ello, la mayoría de las guías internacionales, para establecer un diagnóstico diferencial, recomiendan una evaluación neuropsicológica, que es necesaria, ante la sospecha de trastornos del neurodesarrollo asociados o "imitadores" de TDAH.
TDAH - trastornos del neurodesarrollo - comorbilidad - disgrafia - trastornos del lenguaje - trastorno del desarrollo de la coordinación - trastornos por tics - discapacidad intelectual - trastorno del espectro autista (TEA) - fenotipos - fenocopias - diagnóstico diferencial - evaluación neuropsicológica - DR. Daniel Martín Fernández-Mayoralas - complejo hospitalario Ruber Juan Bravo4 comentarios - 201926feb
El Síndrome 5p- (Maullido del gato o Cri Du Chat) y la comunicación
En esta ocasión hablo con Loreto Charques González, licenciada en psicología y directora del centro psicológico para niños y adolescentes que lleva su nombre. Curioseando en su extenso currículum comprobé que había realizado un extenso estudio sobre el síndrome que titula el presente post. Me comenta: "Atraída por todo lo que conlleva la atención de los más pequeños y la deficiencia mental, en concreto el tema relacionado con las cromosomopatías, me pareció interesante conocer los sistemas alternativos que se emplean con este tipo de población y en especial, con los niños que padecen del Síndrome 5p- (Cri du chat o maullido del gato)".

Los niños con este síndrome congénito infrecuente, se caracterizan por realizar, al poco de nacer, un llanto que se asemeja al maullido (lo del "gato" es un tanto redundante, debido a la traducción del fracés cri du chat), poseer un fenotipo facial característico, microcefalia y discapacidad intelectual.
Loreto me comenta los aspectos de la comunicación de estos niños cuando son más mayores: "Lo que hay que cuestionarse es que el retraso del habla y del lenguaje que tienen los niños con 5p-, nunca debe suponer que el niño no disponga de otro sistema o medio de comunicación para incrementar su cantidad y calidad de interacciones comunicativas. El principal objetivo es, que el niño tenga un medio de comunicación con el máximo éxito posible, para evitar situaciones de frustración o de indefensión cuando no le entienden".
Las conclusiones generales extraídas del trabajo llevado a cabo largo tiempo con una niña de 8 años con el Síndrome 5p- que fue tratada en su centro son éstas:
1.- El pronóstico de estos niños no es tan negativo como se planteaba antiguamente, se demuestra que son capaces de aprender por sí mismos un lenguaje alternativo al lenguaje oral, además de otras muchas capacidades que lleva implícito este aprendizaje. Esto nos hace pensar que, a pesar de su inevitable y bajo cociente intelectual, pueden llegar a adquirir este nivel de conocimientos, por lo que no nos tenemos que obsesionar ni centrar en el nivel bajo de cociente intelectual que dan ante los test estandarizados.
2.- Existe una gran variabilidad entre los sujetos dependiendo del tipo de deleción que tengan, pero lo que se da en todos los casos (en unos más acentuados que en otros), es que el lenguaje expresivo es inferior al lenguaje comprensivo, por lo que tenemos que aprovechar esta capacidad de comprensión que tienen y enseñarles técnicas de comunicación.
3.- Es muy importante resaltar la intervención temprana, cuando se quiere tratar algún aspecto, como en nuestro caso la comunicación, para que los resultados sean positivos y a corto plazo, y se desarrollen en edades en las que la plasticidad del cerebro juega un papel muy importante. Cuanto más tarde se lleven a cabo las intervenciones, en cualquier área del desarrollo, los resultados se desarrollarán de manera más lenta y si nos pasamos de una determinada edad, los resultados podrían ser muy escasos. Por tanto, desde el primer momento de la detección, se hace casi imprescindible el hecho de comenzar con técnicas de estimulación.
4.- Con este trabajo, se ha querido demostrar y se ha conseguido, la eficacia de los sistemas alternativos en este tipo de niños, que en muchas ocasiones las personas dejan como imposibles y como niños que no tienen posibilidad de aprender muchas cosas.
5.- El principal objetivo con estos niños o con cualquier tipo de discapacidad tanto mental como física, es que tengan un medio de comunicación con el máximo éxito posible y no centrarnos con la adquisición del lenguaje oral. Tener claro, que con los sistemas alternativos de comunicación, el lenguaje oral ni desaparece ni se retrasa, sino que potencian su aparición.
6.– Por último, resaltar la participación del entorno del niño y que tanto en el colegio como en su casa, estén de acuerdo con la aplicación de estos sistemas, para que todos colaboren en su intervención ya que esta generalización de situación de aprendizaje resulta imprescindible para que los niños aprendan.
Como dice el lema de la Asociación 5p-: "Nunca des por hecho que no pueden".
Síndrome 5p- - maullido del gato - Cri Du Chat - Loreto Charques González - fenotipo facial - microcefalia - discapacidad intelectual - lenguaje expresivo - lenguaje comprensivo - intervención temprana - técnicas de estimulación - complejo hospitalario Ruber Juan Bravo - Dr. Daniel Martín Fernández-Mayoralas - neuropediatría4 comentarios - 202227abr
El síndrome de kabuki (KS)
El síndrome de Kabuki (KS), es una patología con múltiples anomalías. Las más frecuentes: características faciales peculiares que remedan el maquillaje Kabuki -fisuras palpebrales largas y eversión de los párpados, que consiste en que éstos se ven como si se les hubiera dado la vuelta y se observa la parte interior, es decir, la parte que está en contacto con el ojo-, anomalías esqueléticas, engrosamiento de las yemas de los dedos y talla baja, asociadas a discapacidad intelectual. Pese a que se pensaba que era un síndrome muy raro, actualmente sabemos que afecta a cerca de una cada 30.000 personas aproximadamente, por lo que es una causa relativamente común de discapacidad intelectual, a tener siempre en cuenta, de ahí el interés del presente post.
El gen KMT2D, también conocido como MLL2, proporciona instrucciones para producir una enzima llamada metiltransferasa 2D específica de la lisina, que se encuentra en muchos órganos y tejidos del cuerpo. Esta enzima funciona modificando las histonas, agregándolas un grupo metilo (metilación), de este modo, las histonas metiltransferasas controlan la actividad de ciertos genes a nivel de empaquetamiento de la cromatina (la forma en la que se presenta el ADN en el núcleo celular). Así, la enzima codificada por KMT2D parece activar ciertos genes que son importantes para el desarrollo. Se han identificado diversas y múltiples mutaciones en el gen KMT2D, en personas con KS. El KDM6A, ligado al cromosoma X, puede ser responsable con menor frecuencia del KS, siendo más grave en varones. Existe la posibilidad de realizar el diagnóstico genético de esté síndrome en la práctica clínica, a través de una técnica denominada exoma.
Las anomalías estructurales en el KS pueden incluir lo siguiente:
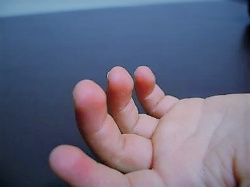
- Yemas de los dedos fetales persistentes (engrosamiento de las yemas de los dedos de las manos); se consideran una de las cinco manifestaciones cardinales del KS y, por lo tanto, se encuentran en una gran proporción de las personas afectadas.
- Oftalmológicas, incluyendo ptosis y estrabismo. Curiosamente, como resultado de la eversión del párpado inferior, los niños con KS pueden mostrar un lagrimeo excesivo, que generalmente no es un problema importante.
- Otológicas (una pista de diagnóstico potencialmente útil es que la mayoría de las personas con KS tienen orejas prominentes y en forma de copa. Los hoyos en el trago y en la región posterior de los pabellones auriculares también son relativamente comunes). La sordera neurosensorial es rara, aunque las otitis medias son comunes y a veces pueden producir pérdida de audición.
- Bucodentales: Labio y/o paladar hendido (un tercio de los niños). Anomalías dentales que incluyen dientes muy separados e hipodoncia (lo que significa que puede haber a veces incisivos superiores laterales ausentes, o incisivos inferiores ausentes, o molares superiores ectópicos y/o segundos premolares faltantes).
- Defectos cardíacos congénitos (cerca de la mitad de los casos, el más frecuente la coartación de aorta).
- Gastrointestinales, incluida la atresia anal. Las más frecuentes están relacionadas con hipotonía, mala coordinación oromotora y dificultades para tragar.
- Genitourinarias, incluyendo criptorquidia (testículo no descendido) en varones.
- Endocrinológicas, incluyendo telarquia prematura (aparición del botón mamario por primera vez en la mujer). En la adolescencia y la edad adulta, más de la mitad de las personas con KS desarrollan obesidad. La deficiencia del crecimiento posnatal es evidente a los 12 meses de edad. La falta de un crecimiento acelerado típico durante la pubertad exacerba la baja estatura. Pueden responder a tratamiento con hormona de crecimiento (GH). Otros hallazgos: hiperinsulinismo, insuficiencia suprarrenal, deficiencia combinada de hormona pituitaria, diabetes insípida, deficiencia franca de hormona de crecimiento, hipotiroidismo, disfunción ovárica primaria, verdadera pubertad precoz.
- Aumento susceptibilidad a enfermedades autoinmunes. No hay evidencia de aumento de cáncer.
- Neurológicas:
- Hipotonía, aunque la hiperlaxitud articular es la regla, lo que afecta al tono pasivo.
- Luxaciones o subluxaciones articulares, que afectan especialmente a las caderas, las rótulas y los hombros. No son infrecuentes, pero como en la mayoría de las condiciones con laxitud articular, este hallazgo mejora con la edad.
- Epilepsia o crisis epilépticas. No suelen ser de difícil control.
- Discapacidad intelectual, generalmente en el rango leve a moderado, en la mayoría de las personas; sin embargo, se han publicado informes de individuos con variantes patogénicas en KMT2D o KDM6A que tienen niveles de coeficiente intelectual superiores a 70. La mayoría de las personas con KS pueden hablar y caminar adecuadamente. No se ha identificado ningún perfil lingüístico específico. Sin embargo, todos los subdominios del lenguaje, incluidos la sintaxis, la morfología, la pragmática y la semántica, pueden verse afectados. En las pruebas neuropsiquiátricas formales, las personas con KS tienden a obtener mejores puntuaciones en las áreas de comprensión de vocabulario y memoria de trabajo y más bajas en las áreas de razonamiento no verbal y velocidad de procesamiento. Las personas con KS tienden a ser descritas como agradables y extrovertidas. En un subconjunto de individuos afectados existe TDAH. Rara vez se han informado otros trastornos: ansiedad, trastornos del espectro autista, trastornos de conducta, trastornos del sueño, etcétera.
El médico especialista, la mayor parte de las veces el Neuropediatra, debe decidir las pruebas a realizar en cada caso (ecografía renal/abdominal, EEG, interconsulta a cardiología, etc.) según los síntomas y signos detectados y/o esperados en cada paciente, de forma individualizada.
BIBLIOGRAFÍA:
Adam MP et al. Kabuki Syndrome. 2011 Sep 1 [Updated 2021 Jul 15]. In: Adam MP, Ardinger HH, Pagon RA, et al., editors. GeneReviews® [Internet]. Seattle (WA): University of Washington, Seattle; 1993-2022.
Banka S et al. How genetically heterogeneous is Kabuki syndrome?: MLL2 testing in 116 patients, review and analyses of mutation and phenotypic spectrum. European Journal of Human Genetics (2012) 20, 381–388.
Lepri FR. Clinical and Neurobehavioral Features of Three Novel Kabuki Syndrome Patients with Mosaic KMT2D Mutations and a Review of Literature. Int. J. Mol. Sci. 2018, 19, 82; doi:10.3390/ijms19010082.
- 20203nov
Retraso psicomotor en la infancia (II Parte)

Clasificación etiológica
"Un retraso psicomotor no siempre es patológico o anormal, pero puede ser también la antesala de graves problemas del desarrollo físico y cognitivo del niño"
1. Variante de la normalidad.
Los márgenes de la normalidad para numerosos hitos son amplios. En ocasiones, especialmente en RPM parciales, encontramos pacientes completamente sanos, que se "escapan" de los márgenes señalados como "normales" para la población a estudio, los signos más frecuentes aparecen en la TABLA III. Por ejemplo, un tercio de los niños no gatea nunca, por lo que es un signo más "tranquilizador" en su presencia que de "alarma" en su ausencia.
Dos circunstancias especiales en este sentido son el recién nacido prematuro (RNPT) y el niño ingresado-encamado. El RNPT alcanzará los hitos lógicos del DPM más tarde que los demás; para valorar la normalidad del desarrollo en estos niños, deberá emplearse la edad corregida, es decir la edad que el niño tendría si hubiera nacido en la fecha prevista del parto (edad corregida= "edad cronológica medida en semanas o meses"-"número de semanas o meses de prematuridad"). Esta corrección es especialmente necesaria en los primeros 24 meses. Por otro lado, la prematuridad es un factor de riesgo para los problemas del desarrollo y el aprendizaje, por lo que el DPM deberá ser vigilado estrechamente. El niño ingresado o encamado durante tiempos largos durante el 1º-2º año de vida, puede igualmente mostrar un leve retraso o estancamiento del desarrollo motor. En estos niños se puede sumar el RPM a déficit asociados en el desarrollo por la patología que justificó el ingreso hospitalario.
2. Hipoestimulación.
Los niños pobremente estimulados o institucionalizados pueden mostrar un claro RPM en los primeros meses de la vida. Esta circunstancia es generalmente normalizable. Sin embargo, cuando la hipoestimulación es severa y mantenida, como sucede en niños adoptados del este de Europa, puede justificar, junto a otros factores de riesgo, futuros problemas del neurodesarrollo.
3. Déficit neurosensorial
Los problemas sensoriales, especialmente auditivos o visuales, pueden ser causa de un RPM. Es habitual que la patología auditiva severa se asocie con retrasos del lenguaje, la comunicación, e incluso con conductas de aislamiento que pueden recordar trastornos generalizados del desarrollo. Por ello deben descartarse en todos los casos, bien por audiometría, bien por potenciales evocados auditivos del tronco encefálico (PEATE) si el niño no colabora o es muy pequeño. Los niños con trastornos auditivos pueden mostrar un desarrollo del lenguaje normal los primeros 6 meses de vida (ruidos, risas, balbuceos…) con interrupción del mismo por ausencia de feedback ambiental. Es excepcional que la hipoacusia leve uni o bilateral justifique un verdadero retraso del lenguaje; del mismo modo, no debe justificarse el retraso del lenguaje a otitis recurrentes.
Los problemas visuales pueden igualmente asociarse a problemas de la coordinación, manipulación… Estos generalmente están relacionados con el componente visual-sensorial, no con el motor; un estrabismo o nistagmus puede ser un signo de un trastorno neurológico de base, pero no la causa de un RPM
4. Anticipación de un trastorno específico del desarrollo
Los trastornos del desarrollo de la coordinación y los trastornos de la comunicación, tienden a anticiparse por RPM con afectación predominantemente motora y del lenguaje respectivamente.
5. Anticipación de un trastorno motor
La parálisis cerebral infantil (PCI) tiende a manifestarse en los primeros 18-24 meses de vida por un RPM global o predominantemente motor. Aunque PCI se define como un trastorno motor, crónico, de comienzo precoz y no progresivo, las manifestaciones clínicas pueden ser cambiantes y más invalidantes durante el desarrollo del niño. Puede además acompañarse de problemas sensoriales (visuales hasta en el 50% y auditivos hasta en el 15% de los casos), epilepsia (25-35%) que puede condicionar el propio desarrollo global o discapacidad intelectual (DI) -retraso mental- (hasta en el 50% de los niños).
En este apartado debemos incluir las miopatías, tanto las congénitas como las distrofias musculares, que pueden manifestarse con carácter estático o progresivo respectivamente, y a veces acompañadas de retraso cognitivo. Igualmente, no deben obviarse otras enfermedades como la atrofia muscular espinal que se manifestará en los primeros meses de vida, o algunas neuropatías genéticas, que podrán hacerlo en los 3-4 primeros años, en forma de retraso motor, hipotonía o torpeza.
6. Anticipación de una discapacidad intelectual –DI- (retraso mental)
Generalmente la mayoría de los pacientes con DI (este término ha ido sustituyendo al de retraso mental), han tenido al menos cierto RPM. En ocasiones, las DI leves se anticipan por leves RPM o RPM parciales, que pasan desapercibidos para la familia o el médico.
Es un trastorno plurietiológico; habitualmente de causa genética. Estos últimos años el diagnóstico etiológico ronda el 50% de los casos leves y el 80% de los graves gracias a los espectaculares avances en el diagnóstico genético estos últimos 3-4 años.
Es frecuente que los pacientes con DI asocien otros problemas neurológicos que contribuyen de forma desfavorable en el DPM. Algunos estudios refieren la asociación a encefalopatías motoras en el 7% de los pacientes, epilepsia en el 10%, alteraciones neurosensoriales en el 7% o autismo en el 2-3%. Estas asociaciones se muestran más intensas cuanto menor es el CI.
7. Anticipación de un trastorno del espectro autista (TEA)
Caracterizado eminentemente por una alteración de la socialización, la comunicación y un patrón de intereses restringidos y comportamientos estereotipados, se puede manifestar con un desarrollo lento o atípico. Estos problemas pueden acompañarse de cierta torpeza o hipotonía en los primeros meses de vida (a menudo debido a la causa genética subyacente del trastorno), pero suele expresarse en los primeros meses/años de vida con una alteración cualitativa y/o cuantitativa del lenguaje y ser indiferenciable inicialmente de un trastorno específico del lenguaje (TEL) con afectación de la comprensión del mismo. En estos casos lo más importante es derivar al neuropediatra e instaurar una intervención precoz adecuada mientras se realizan las pruebas complementarias oportunas. La ausencia de un diagnóstico específico no puede demorar la derivación de un niño con sospecha de TEA/TEL a un centro de atención temprana especialista en trastornos de la comunicación. Separar este grupo de los anteriores se muestra complejo, dada de nuevo su comorbilidad con otros trastornos o enfermedades. Hasta el 90% de los casos de TEA grave pueden tener DI, y epilepsia hasta en la mitad de los casos (especialmente si tienen DI), alteraciones visuales o auditivas leves que pueden condicionar el DPM, etcétera.
Tabla. Prevalencia de las principales causas del RPM global o parcial.
Sordera
0,1%
Ceguera
1,5-6/10000
Trastorno del desarrollo de la coordinación
6%
Trastorno de la comunicación
4-6%
Parálisis cerebral infantil
0,2%
Retraso mental (discapacidad intelectual)
1%
Autismo
1%
- 202017nov
Retraso psicomotor en la infancia (III Parte)

Evaluación del desarrollo psicomotor (DPM)
"El Pediatra juega un papel trascendental en el diagnóstico precoz del retraso psicomotor".
Los controles periódicos de salud en los primeros años de vida, van a proporcionar al Pediatra un momento extraordinario para valorar el DPM del niño en cada momento, así como la evolución cognitiva, social, motora, entre otras esferas, que presentará en los primeros años de vida.
Los programas de seguimiento del niño sano permiten la evaluación transversal y evolutiva del niño. Para facilitar este seguimiento, el Pediatra puede hacer uso de diferentes escalas de desarrollo. Ninguna de las escalas de desarrollo tiene un correlato fiable con el cociente intelectual del niño mayor. Algunas de las que se usan son la Escalas de Desarrollo Infantil de Bayley –BSID-, que evalúa el desarrollo infantil desde el nacimiento hasta los 2,5 años o el Test de Screening de Desarrollo de Denver –DDST-. Posiblemente la escala más empleada. Se trata más de un registro o cuestionario que una escala de desarrollo. Valora cuatro áreas: motor-gruesa, motor-fina, personal-social y lenguaje. En sus diferentes versiones, registra el desarrollo en estas áreas hasta los 4 años de edad y el Test de Haizea-Llevant. Similar al DDST en su sistema de evaluación y estimación de áreas comprometidas. Elaborada de forma específica en niños españoles hasta los 4 años. La TABLA I muestra hallazgos que, típicamente suelen ser normales, durante la evolución de los niños.
Diagnóstico etiológico
"La historia clínica y la exploración física son los apartados más importantes en la evaluación etiológica del retraso psicomotor (RPM)".
Anamnesis
La historia clínica debe ser completa. Se debe recoger de forma detallada el desarrollo psicomotor del paciente, no sólo el desarrollo motor. En el caso de un estancamiento o involución, deben anotarse, entre otras, la edad de comienzo, las áreas afectadas, los síntomas acompañantes si existieron y las causas atribuidas por los padres u otros profesionales.
Dentro de este apartado se reflejarán igualmente los antecedentes personales, control del embarazo, infecciones, características del parto, edad gestacional, instrumentación, etcétera.
La recogida de datos relacionados con el periodo neonatal aporta de nuevo una información trascendental (Apgar, peso al nacimiento, cuidados neonatales…), el resultado de screening metabólico, la presencia de hipotonía o crisis en los primeros días de vida, los problemas respiratorios, y otros problemas.
En relación a los antecedentes personales posteriores no se obviarán aquellos trastornos o enfermedades que puedan tener relación con la situación a estudio: crisis epilépticas (con/sin fiebre), meningoencefalitis, traumatismos craneoencefálicos graves, cardiopatías, entre muchas otras. Finalmente se añadirán los antecedentes familiares. Debemos intentar obtener un árbol genealógico amplio, pero más centrado en padres, abuelos y hermanos, en el que se haga constar los posibles antecedentes llamativos.
Exploración física
Debe iniciarse por un examen general que incluya entre otros la exploración de rasgos dismórficos (TABLA II), aunque sean menores, el perímetro craneal (fundamental), el desarrollo ponderoestatural, las características cutáneas, el desarrollo óseo, la presencia de visceromegalias, y cualquier otro dato que nos llame la atención.
El Pediatra, y especialmente el neurólogo infantil, no deben temer la descripción de rasgos que le resultan inicialmente anormales. Igualmente, no debe obviarse la obtención de imágenes-fotografías del niño o familia, ante la presencia de rasgos pecuilares, o por otros motivos. En ocasiones una descripción fenotípica detallada es la que orienta el diagnóstico. En otras ocasiones el desarrollo ponderoestatural apoya un diagnóstico de sospecha; la anotación de la talla-peso-perímetro craneal desde edades precoces puede orientar al diagnóstico. La identificación de anomalías menores y mayores resulta trascendental en estos casos. Dentro del examen por sistemas, algunas alteraciones podrán sugerir la etiología de base. La presencia de trastornos pigmentarios cutáneos puede apuntar hacia trastornos neurocutáneos frecuentes como la neurofibromatosis (fig. 1), la hipomelanosis de Ito o la esclerosis tuberosa, u otros menos frecuentes como la enfermedad de von Hippel-Lindau o la incontinentia pigmenti (fig. 2); la fotosensibilidad podrá orientar hacia la enfermedad de Hartnup, el exantema malar hacia la homocistinuria...entre otras muchas posibilidades. Las alteraciones del cabello pueden ser relevantes (por ejemplo, en la enfermedad de Menkes, en el hipotiroidismo, etcétera). La presencia de hepatoesplenomegalia apuntará hacia mucopolisacaridosis, esfingolipidosis, glucogenosis, entre otras (TABLA III).
Tras abordar un examen físico completo, se debe proceder a la exploración neurológica igualmente completa, valorando cualquier signo focal presente, asimetrías en el examen (Fig. 3), no obviando el examen craneal, la impresión subjetiva del nivel cognitivo, entre otras variables. De igual modo, Se debe hacer un fondo de ojo, un examen auditivo y visual si se precisara. La audiometría convencional, la discriminación visual o auditiva, la campimetría por confrontación son medidas realizables en cualquier consulta pediátrica, si bien complejas en el niño de corta edad.
La historia clínica y la exploración física completa y minuciosa, serán las que deberán orientar al diagnóstico, y a la consecuente realización de las exploraciones complementarias oportunas. En éstas profundizaremos en la próxima revisión del blog.
Figura 1. Manchas color "café con leche" características de la neurofibromatosis tipo 1.
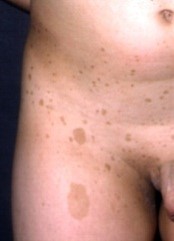
Figura 2. Lesiones características de la incontinentia pigmenti.
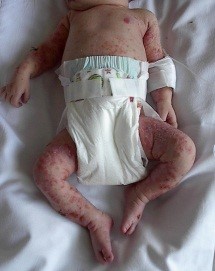
Figura 3. Marcha de inicio asimétrica de niño con hemiparesia izquierda.

TABLA I: VARIACIONES DE LA NORMALIDAD SIN CARÁCTER PATOLÓGICO
Pinza entre dedo pulgar y medio
Marcha de pie sin pasar por la fase de gateo
Desplazamiento sentado sobre nalgas o apoyando una rodilla y el pie de la otra extremidad o rodar sobre sí mismo
Marcha de puntillas primeras semanas o meses tras el inicio de la deambulación
Rotación persistente de la cabeza.
Retraso simple de la marcha con signo de ‘sentarse en el aire’
Tartamudeo fisiológico: entre los 2-4 años
Dislalias fisiológicas: hasta los 4-5 años
Otras: para neuropediatría
TABLA II. Malformaciones menores y mayores según localización (ejemplos)
Menores
Mayores
Cutáneas
Nevus
Hemangiomas
Manchas café con leche
Alopecia congénita
Hipertricosis
Craneales
Occipucio plano
Frente promiente
Craneosinostosis
Fístulas branquiales
Faciales
Hipertelorismo
Orificios nasales antevertidos
Boca en carpa
Orejas de implantación baja
Anoftalmia
Labio leporino
Atresia meato auditivo
Torácica
Tórax en tonel
Mamilas separadas
Malformaciones cardiovasculares
Abdominales
Hernia umbilical
Diastasis de rectos
Distensión abdominal
Malrotación o atresia intestinal
Onfalocele
Urogenital
Mínimo hipospadias
Teste en ascensor
Genitales ambigüos
Criptorquidia
Epispadias
Esqueléticas
Cubitus valgo
Genu recurvatum
Fosita sacra
Pie equinovaro
Hemivértebras
Polidactilia
SNC
Displasias corticales
Meningocele
TABLA III. Afectación de diferentes órganos o sistemas según trastorno metabólico
Afectación hepática y/o esplénica
Con hepatoesplenomegalia:
Esfingolipidosis, mucolipidosis, mucopolisacaridosis, trastornos peroxisomales, galactosemia…
Con ictericia y fallo hepático:
Enfermedad de Wilson, enfermedad de Niemann-Pick C, síndrome de Alpers, galactosemia…
Cardiopatía
Glucogenosis tipo 2, enfermedad de Friedreich, enfermedad de Refsum, enfermedad de Fabry, mucopolisacaridosis, homocistinuria…
Nefropatía
Síndrome de Lowe, enfermedad de Zellweger, enfermedad de Fabry, enfermedad de Lesch-Nyhan, galactosemia, acidemia isovalérica…
Afectación esquelética
Mucolipidosis, mucopolisacaridosis, sialidosis, enfermedad de Zellweger, enfermedad de Lowe, enfermedad de Refsum…
Afectación cutánea
Enfermedad de Hartnup, síndrome de Cockayne, xeroderma pigmentoso, fucosidosis, déficit de biotinidasa…
Anomalías hematológicas
Anemia:
Enfermedad de Gaucher, enfermedad de Fabry…
Trombocitopenia:
Acidemia isovalerica, acidemia propiónica, enfermedad de Wilson…
Afectación respiratoria
Enfermedad de Menkes, glucogenosis tipo II, enfermedad de Farber…
Afectación digestiva
Abetalipoproteinemia, MELAS, porfiria aguda intermitente…
Blog sobre los temas relacionados con la neuropedciatría: déficit de atención, hiperactividad, epilepsia, cefaleas, tics, encefalitis, problemas escolares, etc.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018  Diciembre
Diciembre
 Noviembre
Noviembre
 Octubre
Octubre
 Julio
Julio
 Mayo
Mayo
 Abril
Abril
 Febrero
Febrero - Recomendaciones generales y específicas para el trastorno por déficit de atención/hiperactividad -TDAH- (III). Recomendaciones específicas.
- El Dr. Daniel Martín Fernández-Mayoralas ganador del “Concurso de Casos Clínicos sobre el abordaje farmacológico de pacientes con TDAH" organizado por el Grupo Saned
 Enero
Enero
 2.017
2.017
 2.016
2.016
- Síndrome cognitivo afectivo del cerebelo: Un diagnóstico a tener en cuenta.
- Síndrome de Pitt-Hopkins
- Tratamiento Cognitivo Conductual en adolescentes con Trastorno por Déficit de Atención con/sin Hiperactividad (TDAH)
- Ejercicio y TDAH
- Empoderando a los Docentes: Estrategias para detectar y abordar dificultades en el aula. (III)
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.



















