El Alzheimer
El Hospital Universitari General de Catalunya dispone de un equipo de Neurología y Neuropsicología especializado en la valoración de biomarcadores y diagnóstico precoz de la enfermedad de Alzheimer y otras demencias. Más allá de la evaluación diagnóstica ofrece asesoramiento terapéutico, consejo a cuidadores y seguimiento de los paciente con deterioro cognitivo de causa neurodegenerativa. Además, la Unitat d’Investigació Clinica (UIC), liderada por el Dr. Ernest Balaguer, dispone una larga experiencia en la inclusión y seguimiento de pacientes con enfermedad de Alzheimer que desean participar en ensayos clínicos para el desarrollo de nuevos tratamientos para la enfermedad.
La demencia es un síndrome clínico frecuente a partir de los 65 años. Se caracteriza por un deterioro persistente de las funciones mentales superiores. Provoca una alteración de la capacidad del individuo para llevar a cabo las actividades de la vida diaria, sin que esto pueda ser atribuido a alteraciones del nivel de
conciencia o trastornos psiquiátricos, siendo la causa neurológica. La enfermedad de Alzheimer es una enfermedad neurodegenerativa que supone la primera causa (50-70%) de demencia a nivel mundial. Se estiman unos 40 millones de personas en el mundo afectadas de demencia atribuible a Alzheimer. En España, según datos de la Sociedad Española de Neurología (SEN), podrían existir unas 800.000 personas con esta patología.
La edad es el principal factor de riesgo para desarrollar la enfermedad, aunque no hay que olvidar que un 10% de los casos de Alzheimer se inician por debajo de los 65 años. La prevalencia del Alzheimer incrementa a partir de los 65 años de forma exponencial. Afecta al 5 por ciento de la población mayor de 60 años, al 20 por ciento de los mayores de 80 y al 30 por ciento de los mayores de 90.
La incidencia (nuevos casos diagnosticados en un periodo de tiempo) varía de 1,3 por 1.000 personas/año para el grupo de 65-69 años y de 24 por 1.000 personas/año en riesgo para los mayores de 90 años. En España se diagnostican cada año unos 40.000 nuevos casos de Alzheimer. El envejecimiento progresivo de la población, y el incremento de la esperanza de vida supone que cada vez haya una proporción mayor de personas expuestas a desarrollar la enfermedad. Se prevé que el número de personas afectadas aumente de forma exponencial en las próximas décadas, llegando incluso a más de 100 millones para el año 2050.
Se calcula que entre el 30 y el 40 por ciento de los casos de Alzheimer está sin diagnosticar debido a diversos motivos. Los síntomas iniciales son a veces difíciles de distinguir de los olvidos cotidianos, a menudo atribuidos a depresión, trastorno frecuente en las fases iniciales de la enfermedad.
El diagnóstico tardío de Alzheimer se debe muchas veces al asociarlo con demencia, con el estigma social que acarrea. Hoy en día, es sabido que el Alzheimer es un proceso continuo, en el que las alteraciones a nivel cerebral empiezan en algunos casos incluso décadas antes de la presentación de los primeros síntomas y donde la fase de demencia es solo el final de este proceso. Concienciar tanto a la sociedad como al sector sanitario de esta realidad aumentaría el diagnóstico precoz y podría fomentar la implementación de medidas de prevención y desarrollo de estudios y ensayos clínicos con el mismo objetivo.
No obstante, para ello se ha de mejorar la atención y el proceso de diagnóstico del paciente con deterioro cognitivo. Se dispone de conocimiento y tecnología suficiente para realizar, en gran parte de los casos, un diagnóstico precoz y certero. Desgraciadamente, la accesibilidad a esta tecnología es desigual en nuestro país y los pacientes en muchos casos consultan demasiado tarde.
Como la probabilidad de padecer la enfermedad de Alzheimer aumenta con la edad por lo que debería realizarse una valoración cognitiva en cualquier persona mayor de 60-65 años que presente quejas subjetivas de pérdida de memoria, más sobre todo si sus familiares o amigos confirman que hay en los últimos meses un cambio claro a nivel cognitivo o conductual. Se trata de una enfermedad de presentación variable, aunque hay unos síntomas de sospecha bastante frecuentes. Estos serían la dificultad creciente para recordar conversaciones o hechos recientes, ser repetitivo en los comentarios, incapacidad para mantener la concentración en tareas habituales, problemas de orientación en lugares no habituales, desorientación temporal (ej., no recordar bien que día es), no recordar palabras o nombres durante una conversación, etc.
Todos estos síntomas pueden llegar a provocar inseguridad, tardanza, errores o abandono de actividades habituales de la persona que claramente suponen un signo de sospecha de la enfermedad.
El diagnóstico precoz de la enfermedad de Alzheimer permite mejorar significativamente las posibilidades de tratamiento. Para ello hay que basarse en una evaluación clínica completa realizada por un neurólogo especialista en el tratamiento de enfermedades neurodegenerativas. Este, habitualmente, cuenta con un equipo de neuropsicología que evalúa de forma objetiva las quejas cognitivas referidas por el paciente o el familiar. Tras exploraciones complementarias rutinarias que descarten otras causas tratable de deterioro cognitivo, el especialista se basará en el seguimiento clínico y/o del uso de biomarcadores para llegar al diagnóstico de Alzheimer. Entre tanto, se puede ofrecer al paciente consejos y/o un tratamiento farmacológico con la intención de mejorar parte de los síntomas ya presentes.
Se ha mencionado el uso de biomarcadores, cada vez más demandados para un diagnóstico más certero de la enfermedad. Los biomarcadores permiten el estudio in vivo de cambios estructurales y moleculares relacionados con el proceso patológico de la enfermedad de Alzheimer. Los hay que muestran la degeneración neuronal que provoca la enfermedad (ciertos parámetros de atrofia cerebral se aprecian en una resonancia magnética, o cambios en el metabolismo cerebral que se muestran en una prueba radiológica denominada PET) y otros relacionados más directamente aún con la fisiopatología del Alzheimer como son la evaluación de los depósitos cerebrales de las proteínas amiloide y tau, imprescindibles para el desarrollo de la enfermedad y ya presentes y medibles desde los primeros síntomas mediante técnicas de PET y/o punción lumbar. No obstante, ningún biomarcador tiene una precisión diagnóstica del 100% y es preciso una evaluación integral y especializada para garantizar un diagnóstico correcto.
La edad, principal factor de riesgo, junto con el sexo (existen más casos en las mujeres) y ciertas variables genéticas (que no se evalúan en la práctica clínica habitual) son factores de riesgo no modificables del Alzheimer y que comportan gran parte del riesgo de desarrollarlo. Pero, por otro lado, es conocido que
existen factores de riesgo modificables sobre los que se puede actuar para prevenir o retrasar el desarrollo de la enfermedad. Estos factores son enfermedades como la diabetes, la obesidad, la hipertensión, la pérdida de audición o la depresión. También hay factores modificables inherentes al estilo de vida como el tabaco, el alcohol, la actividad física, la dieta, la actividad intelectual o la interacción social. El control de los factores de riesgo vasculares, un mayor nivel educativo o cambios en el estilo de vida, principalmente un mayor nivel de actividad física, dietas más saludables y abandono de hábitos tóxicos como el tabaquismo, podría reducir, según algunos estudios, hasta un 40 por ciento los casos de Alzheimer, o al menos, retrasar el debut clínico de la enfermedad.
La investigación del Alzheimer una prioridad sanitaria
Pese al cada vez mayor conocimiento de la historia natural de la enfermedad de Alzheimer y los avances en el diagnóstico precoz de la misma, apenas se ha progresado en el desarrollo de nuevos tratamientos. Tanto los fármacos disponibles como alguna bebida de nutrición médica solo consiguen, en el mejor de los casos, modestas mejoras sintomáticas en la evolución de la enfermedad. Se sigue investigando si mediante el uso de fármacos específicos (como son los anticuerpos monoclonales, las llamadas vacunas, etc.) contra las proteínas amiloide y tau se consigue una mejoría real en el desarrollo y evolución de la enfermedad. Hasta la fecha, la mayoría de estas terapias han fracasado, en parte por aplicarse en lo que pueden ser ya fases avanzadas de degeneración, por lo que cada vez se pone más énfasis en la prevención y el diagnóstico precoz de la misma. De todas formas, la investigación en enfermedad de Alzheimer y el desarrollo de nuevos tratamientos que resulten eficaces (abordando nuevas hipótesis terapéuticas o mediante su aplicación en fases aún más tempranas de la enfermedad) sigue siendo una prioridad sanitaria de nuestro tiempo.
Actualidad
Actualidad
- 19 de abril de 2024
Quirónsalud, Healthcare Partner del Rafa Nadal Academy Padel Tour by Adecco Group
Un nuevo circuito de pádel amateur que recorrerá diferentes ciudades españolas, con el objetivo de aunar competición, ocio, diversión y valores.Quirónsalud - 19 de abril de 2024
Hospital Quirónsalud Barcelona pone en marcha el programa de Detección Precoz de Cáncer de Pulmón
El cribado de cáncer, junto al abandono del consumo de tabaco, ha demostrado ser la estrategia principal en la reducción de la mortalidad por cáncer de pulmón. A partir de ah...Hospital Quirónsalud BarcelonaMedicina Interna - 19 de abril de 2024
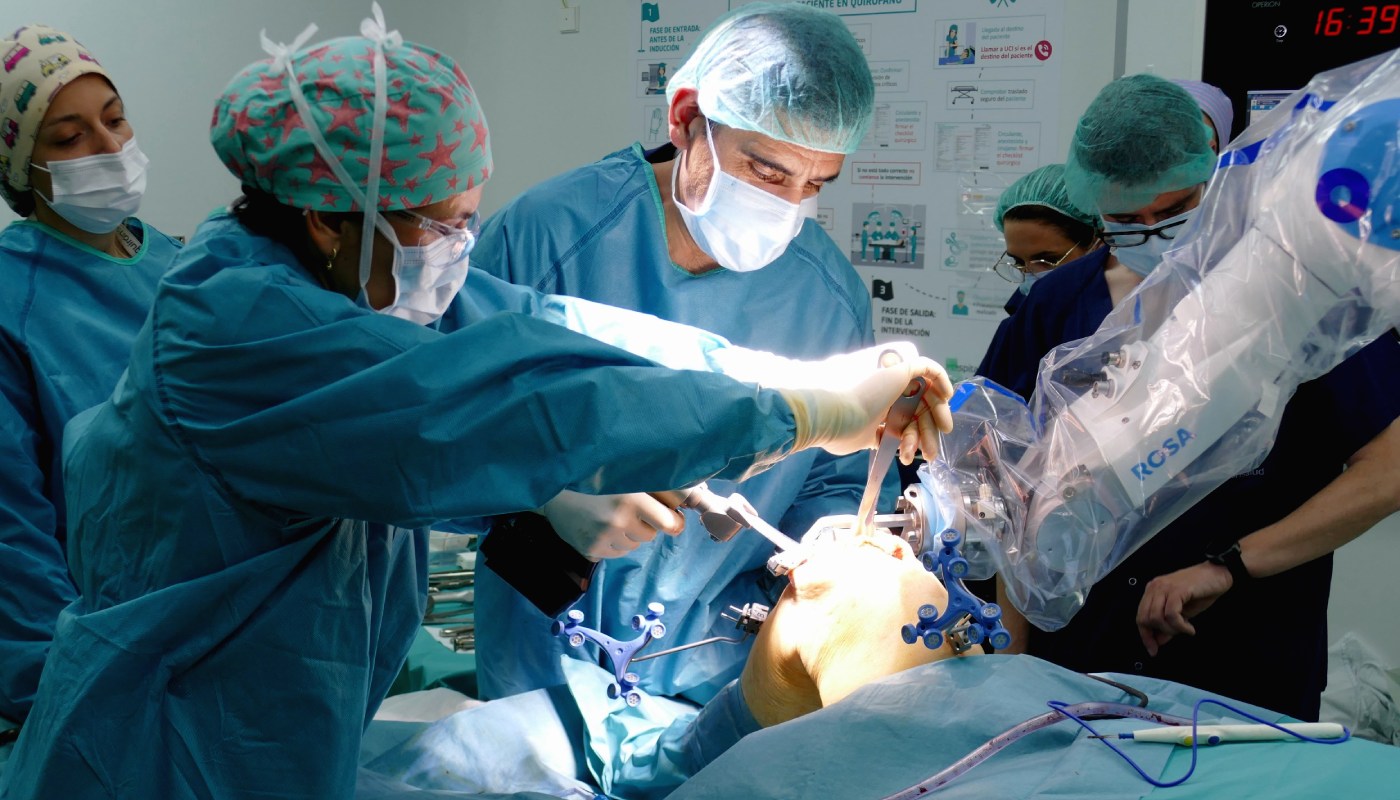
Un robot ayuda a colocar prótesis de rodilla adaptándose a las características de cada paciente
El Hospital Universitario Quirónsalud Madrid utiliza el robot ROSA que ayuda a los cirujanos a calcular la mejor posición y el tamaño de la prótesisHospital Universitario Quirónsalud MadridCirugía Ortopédica y Traumatología - 19 de abril de 2024
La Dra. Adriana Izquierdo-Domínguez, alergóloga de Centro Médico Teknon, nombrada Académica de Mérito...
Este nombramiento es un reconocimiento a su trayectoria profesional y su aportación al mundo del perfume y sus campos relacionados.Centro Médico Teknon - 19 de abril de 2024
‘El hígado graso metabólico debe ser controlado por sus múltiples factores de riesgo’
• Quirónsalud Huelva, con la incorporación del doctor Francisco Reina Solano, refuerza el equipo médico especializado en su estudio y tratamiento.Hospital Quirónsalud HuelvaAparato Digestivo - 18 de abril de 2024
Quirónsalud, Healthcare Partner del Mutua Madrid Open de tenis
Las mejores raquetas del tenis mundial se dan cita en este torneo, que se disputa en la Caja Mágica del 22 de abril al 5 de mayo.Quirónsalud - 10 de mayo de 2024
III VENOUS SUMMIT CCEV 2024 Endovascular Surgery Chapter
3ª del VENOUS SUMMIT del CCEV En esta 3ª edición, que se celebrará los próximos 10 y 11 de mayo de 2024, mantendremos el formato horario de comenzar ese viernes a media mañan...Hospital Quirónsalud MálagaAngiología y Cirugía Vascular - 25 de abril de 2024
II Reunión Nacional Multidisciplinar de Innovación en Cáncer
JUEVES 25 DE ABRIL 15.30-16.30H Entrega de documentación.16.30-16.45H Bienvenida y presentación. Dr. Jorge Contreras Martínez / Dr. Manuel Cobo Dols / Dr. Tomás Urda Valcárc...Hospital Quirónsalud MálagaOncología Médica - 17 de abril de 2024
El Hospital Universitario Rey Juan Carlos implantará el programa MAIC Continuum para mejorar la transición...
El 3-5% de los ingresos hospitalarios en España son debidos a la insuficiencia cardiaca, primera causa de hospitalización en mayores de 65 años en España Más de 20 hospitales...Hospital Universitario Rey Juan Carlos - 17 de abril de 2024
El Hospital Universitario Infanta Elena implantará el programa MAIC Continuum para mejorar la transición...
El 3-5% de los ingresos hospitalarios en España son debidos a la insuficiencia cardiaca, primera causa de hospitalización en mayores de 65 años en España Más de 20 hospitales...Hospital Universitario Infanta Elena - 17 de abril de 2024
El Hospital Universitario General de Villalba implantará el programa MAIC Continuum para mejorar la transición...
El 3-5% de los ingresos hospitalarios en España son debidos a la insuficiencia cardiaca, primera causa de hospitalización en mayores de 65 años en España Más de 20 hospitales...Hospital Universitario General de Villalba - 17 de abril de 2024
El doctor Héctor Meijide, organiza la II Reunión del grupo de asistencia compartida e interconsultas...
El encuentro médico, abordará la asistencia compartida entre cirujanos e internistas en el proceso de la cirugía abdominal mayor, de colon y hepatobiliopancreáticaHospital Quirónsalud A CoruñaMedicina Interna - 17 de abril de 2024
Un equipo del CNIC identifica dianas terapéuticas para prevenir el daño cardiaco asociado a una terapia...
La investigación está liderada por el Dr. Borja Ibáñez, director científico del Centro Nacional de Investigaciones Cardiovasculares (CNIC), cardiólogo intervencionista en la ...Hospital Universitario Fundación Jiménez Díaz - 16 de abril de 2024
Los expertos del Hospital Universitario General de Villalba recomiendan fomentar las conversaciones sobre...
El hospital ha celebrado dos jornadas de prevención del suicidio en la adolescencia dirigidas a estudiantes de Educación SecundariaHospital Universitario General de Villalba - 16 de abril de 2024
Un estudio liderado por el CSIC con participación del IIS-FJD halla una combinación de fármacos eficaz...
La investigación se ha publicado en la revista científica British Journal of PharmacologyHospital Universitario Fundación Jiménez Díaz