Instituto Oftalmológico Quirónsalud Dexeus
- Equipo médico Área Oftalmológica Avanzada
El Instituto Oftalmológico Quirónsalud Dexeus dispone de áreas especializadas en los diferentes campos de la oftalmología dotadas del equipamiento tecnológico más moderno y de los medios de diagnóstico más avanzados.
El objetivo de nuestros profesionales es ofrecer al paciente todos los cuidados médicos y los tratamientos quirúrgicos más avanzados para el cuidado de la salud ocular.
Para nuestros profesionales los problemas visuales están estrechamente relacionados con la salud general del paciente.
Con este enfoque buscamos ofrecer una solución que trate no solamente el problema ocular, sino los síntomas que causan dicha patología. La finalidad es que mejore la calidad de vida de la persona.
Para ello colaboran estrechamente con las especialidades médicas como medicina interna, endocrinología y nutrición, reumatología, ginecología y otras de nuestro entorno hospitalario para ofrecer un tratamiento integral.
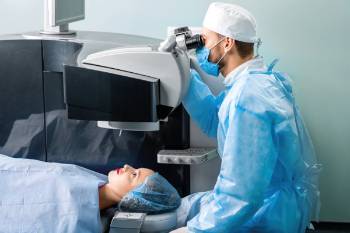
Tratamientos
- Cirugía de cataratas
- Cirugía refractiva
- Ojo Seco
- Presbicia
- Glaucoma
- Oculoplastia y cirugía estética
- Contactología Clínica
- Retina y vítreo
- Transplante de córnea
- Oftalmología pediátrica
- Baja visión y Terapias Visuales
- Oftalmología general
Urgencias oftalmológicas
De lunes a viernes de 8:00h a 21:00h
Sábados, domingos y festivos de 8:00h a 20:00h
Edificio Jardín. Planta 0.
Teléfono: 93 227 47 60 / 900 301 013

Hospital Universitari Dexeus - Grupo Quirónsalud
Calle Sabino Arana, 5-19 - Planta 1
08028 Barcelona Barcelona
© 2024 Quirónsalud - Todos los derechos reservados