Quirónsalud
Blog del Sº de Cirugía Oral y Maxilofacial & Unidad de Odontología y Periodoncia Hospitalaria. Complejo Hospitalario Ruber Juan Bravo
- 20249ene
¿Por qué los libros de Rinoplastia son siempre los más gordos? ¿Y qué tiene que ver el ajedrez con esto?
Soy especialista en Cirugía Oral y Maxilofacial, con especial dedicación a la rinoplastia y a la cirugía ósea facial. El área anatómica que cubre mi especialidad es una de las más complejas del organismo (con permiso de la transcavidad de los epiplones y el córtex entorrinal del lóbulo temporal, queridos colegas de otras especialidades…). Dada la gran inervación sensitiva y motora de la cabeza y el cuello, las enfermedades de nuestra zona tienen una gran variedad de síntomas y signos. La necesidad de respetar las complejas estructuras de la región durante los procedimientos quirúrgicos es uno de los grandes retos de la cirugía.
Y como escribo este post el 2 de enero, a la espera de los regalos de los Reyes Magos, y ya habiendo hecho una visita relámpago Papá Noel, he pensado en hacer un pequeño juego mental: comparar la cirugía de la nariz con un juego de mesa o de tablero.
Pero, por favor, que no cunda el pánico. Es sólo un juego navideño. Que además me sirve para explicar el título de este post: ¿Por qué, de todos los libros de cirugía que pueblan-invaden mi librería médica, los de rinoplastia son siempre los más gruesos, y muchos van en dos tomos como dos ladrillos?
Hay muchos tipos juegos de mesa. En la película clásica Juegos de Guerra (1983 según Wikipedia) hay un programa informático autónomo que, por circunstancias que le pueden pasar a cualquiera, decide lanzar una guerra nuclear total. Lo que hacía interesante la película es que ese programa era el que decidía cuándo disparar los misiles nucleares de EEUU. Para el programa era todo sólo un juego más, y, de hecho, estaba entrenado para jugar a diversos juegos. La única forma de pararlo fue ponerle a jugar al 3 en raya, y que él mismo viera que es un juego aburrido, en el que, si ambos jugadores juegan bien, siempre acaba en empate; luego le pusieron a jugar a todas las combinaciones posibles de guerra nuclear total, y como no había manera de ganar, se aburrió también. El guiño final viene cuando el programa le propone a su programador jugar a algo más divertido. Le propone jugar al ajedrez.
Pues bien, ahora es cuando entro en materia argumental: el ajedrez no dudo que es el deporte ciencia y blablá, pero no sirve como metáfora para comparar la cirugía con los juegos de mesa. ¿Por qué? Pues porque… es demasiado simple, en cierto sentido.
Que siga sin cundir el pánico. Paciencia hasta el final.
El ajedrez es complicado durante la partida, pero la colocación de las piezas y lo que se puede hacer con ellas es muy simple, y siempre es igual. Las primeras 5-10 jugadas entre jugadores de cierto nivel son siempre predecibles. Luego la cosa se lía, pero, lo siento, no me sirve de metáfora para la cirugía de rinoplastia.
Papá Noel me trajo un juego que se llama "AgrícolaÒ" Se ve que había oído de mis veleidades vegetarianas, pero no se había enterado de que hay una parte importante de ganadería en el juego. En fin…
Jugando estos días al "agrícola" me he dado cuenta de que sí sirve como metáfora adecuada para la cirugía de rinoplastia, y me va a permitir explicar por qué nuestros libros sobre rinoplastia son tan gordos. Tanto la mecánica del juego, como lo que uno tiene al principio de cada partida, así como los beneficios que uno va obteniendo a lo largo del juego, van cambiando en cada una de las partidas. Hay decenas de cartas (se reparten 14 cartas a cada jugador), de tres categorías, que modulan lo que cada uno de los jugadores, con una granja vacía a la que hacer prosperar, puede o no puede hacer. El objetivo del juego es conseguir una casa más grande y de mejor calidad, unos sembrados productivos y unos cercados para los diferentes tipos de animales. El que suma más puntos por cada uno de esos ítems, gana. El juego está pensado de tal manera que se necesita mejorar en todos los ámbitos, porque penaliza la falta de variedad de animales, los monocultivos, las parcelas vacías y las casas pequeñas.
Y la rinoplastia, ¿qué? Pues cuando un paciente entra en el quirófano, resulta que las piezas no están como en el ajedrez, todas colocaditas iguales. Hemos podido hacer bien el trabajo previo, tocando la piel, palpando la estructura, sintiendo la rigidez de las diferentes estructuras, evaluando la respiración nasal con todas nuestras herramientas, incluso con un TC para afinar en la anatomía nasal. Hemos hecho todo, y con eso tenemos ya unas poquitas cartas, que nos dan una idea inicial de cómo se puede desarrollar la partida. Una partida que será única, porque cada nariz es literalmente única, a no ser que se operen dos gemelos univitelinos. Según va avanzando la cirugía, vamos descubriendo cosas nuevas (estos ligamentos piriformes que no aguantan, estos cartílagos alares son más blandos de lo que parecía). Nos van dando más cartas, con distintas posibilidades y limitaciones. En unos minutos tenemos un "agrícola" con unas 200 "cartas", algunas de las cuales ponen bien clarito para qué sirven, en otras está un poco borroso el contenido, otras no las hemos visto nunca. El desarrollo de la cirugía más allá de la incisión en la piel y el vestíbulo nasal es completamente diferente dependiendo de las necesidades concretas. No tenemos diez jugadas iniciales estándar. Si acaso, dos… Y hay que ir tomando decisiones desde el primer minuto: ¿para qué? Para tener más puntos. ¿Pero, puntos de qué? De estética, de función, de simetría, de visión frontal, de visión lateral, de visión medio-lateral, de visión desde abajo…. Como en el "agrícola", no vale el monocultivo: no valen muchos "puntos" de estética frontal si luego no respira por un lado de la nariz, o la simetría de los orificios nasales se resiente.
Las instrucciones para el "Agrícola" son 11 páginas tamaño folio, con dibujitos incluidos. Algunos números de páginas de libros de nariz de mi biblioteca, un poco al azar: Çakir (420 páginas), Tebbets (650), Daniel (900, antiguo y otro de 450 del año 2018), Dallas (1200 en dos tomos), Sheen (1450 en dos tomos).
Entonces, ¿dónde está el parecido aquí con un juego de 11 páginas de instrucciones? Aun así, lo hay: las instrucciones del juego son como las primeras 30-50 páginas del libro, donde se repasa la evaluación general del paciente, la anatomía general, etc. Cosas como: "no opere a un paciente que no se contente con algo diferente a la perfección"; esas cosas vienen ahí. Y el resto de los cientos de páginas, ¿ahí qué pone? Pues es casi todo contar pautas de estrategia para hacer crecer equilibradamente nuestra "granja", así como muchos resúmenes de "partidas individuales", que nosotros llamamos "casos clínicos".
Las metáforas pueden llevarse hasta cierto punto, pero no podemos estirar el chicle indefinidamente (otra metáfora). Este post pretende dar una idea precisamente de que la cirugía de rinoplastia no es un juego, sino un conjunto de maniobras complejas, con implicaciones serias. Las herramientas de modificación 3D, que a nosotros nos sirven para planificar los casos y para que el paciente se haga una idea de qué tipo de resultado puede razonablemente esperar, esas sí son un juego. Un juego útil, como los juegos de los niños son útiles para su desarrollo mental. Pero en cuanto el paciente entra al quirófano, dejamos de jugar y nos ponemos a trabajar.
Pues aquí termino. Espero haberos convencido de que los parecidos están en todas partes, o al menos, demostraros que, a diferencia de los refranes, un huevo y una castaña sí se parecen; y las narices y comer trigo también tienen que ver; y del día y la noche se pueden sacar similitudes también.
- 202328sep
Oppenheimer y sus amigos científicos, la recompensa al esfuerzo y la mejora en las técnicas quirúrgicas
Nuestros padres nos lo han dicho siempre: todas las cosas en la vida cuestan trabajo. No hay nada gratis. Si uno quiere algún beneficio, primero se tiene que esforzar. Pasa mucho en medicina. Para perder kilos hace falta hacer régimen; para estar guapo hay que pasar por los médicos estéticos; para lucir unos buenos músculos, uno tiene que machacarse en el gimnasio (ahí hablo de oídas). Cuando uno tiene una enfermedad, sobre todo si es de cierta gravedad, puede requerir una intervención quirúrgica o algún tratamiento que temporalmente puede debilitar al cuerpo. Con las adicciones pasa lo mismo: el proceso de superarlas es difícil y siempre lleva consigo sufrimiento. Muchas veces nuestra búsqueda de la salud, de la belleza, o directamente, de la perfección, requiere aceptar que vamos a pasar por un proceso durante el cual vamos a estar peor temporalmente, para finalmente estar mejor. Curados, si teníamos un proceso tumoral, más sanos si dejamos de fumar, más guapos, si se trata de una cirugía estética, o incluso más sanos y más guapos, si perdemos peso y nos ponemos en forma.
Todos queremos estar más sanos, más guapos, más ágiles, sentirnos más joven. Lo que no nos gusta es hacer el esfuerzo adicional que supone. Y aquí es donde entra Oppenheimer.
Bueno, habría podido poner a otro de los muchos científicos que contribuyeron al descubrimiento de la mecánica cuántica, esas leyes intuitivamente absurdas que rigen el comportamiento de los átomos y de las partículas que los componen. Esos comportamientos raros, como que la luz pueda ser a la vez una onda que se propaga en el vacío a 300.000 km/s, y al mismo tiempo, ser una partícula sólida; o que el estado de salud del gato de Schrodinger sólo se decida cuando alguien abre su jaula (la del gato, digo). En fin, no soy un experto en el tema, pero para las dudas, además de Google ahora contamos con el chat GPT, que puede explicar muy bien todos estos conceptos en cuanto se lo pregunten, con el nivel de profundidad que desee. Pregunte usted y verá.
Una de esas leyes es el efecto túnel. Oppenheimer fue uno de los que propuso su existencia. De hecho, le pregunté al chat GPT y esto es lo que me dijo:
"Claro, puedo explicarte el efecto túnel de manera sencilla:
El efecto túnel es un fenómeno en la mecánica cuántica que ocurre cuando una partícula, como un electrón, "atraviesa" una barrera que clásicamente sería impenetrable.
Imagina una pelota que se aproxima a una colina muy alta. En la física clásica, necesitaría suficiente energía para superar la colina y llegar al otro lado. Pero en la mecánica cuántica, la pelota tiene una pequeña probabilidad de "tunelar" a través de la colina, incluso si no tiene la energía suficiente para superarla.
Este fenómeno se debe a las propiedades ondulatorias de las partículas cuánticas, y es fundamental en dispositivos electrónicos, como los microchips, donde los electrones pueden tunelar a través de barreras a escalas microscópicas, permitiendo el funcionamiento de estos dispositivos. En resumen, el efecto túnel desafía nuestra intuición clásica sobre barreras físicas y es un pilar de la mecánica cuántica".
Qué bonito sería tener un efecto túnel en la salud. La pelota del ejemplo seríamos cualquiera de nosotros, que queremos llegar al siguiente valle, donde está la salud, sin tener que subir por la colina.
Por desgracia la mecánica cuántica no se aplica a los objetos macroscópicos. No nos queda otra solución más que subir la colina: pasar por la consulta del médico, sufrir pruebas diagnósticas, pasar por un quirófano, recibir tratamientos médicos… son todo colinas, algunas más altas, otras más bajas, por las que tenemos que pasar.
¿No hay otra solución, estamos condenados a sufrir para mejorar? ¿Como dice el lema americano: "No pain, no gain"? ¿No hay atajos?
La evolución de la cirugía es, en este sentido, la búsqueda incesante de colinas menos empinadas, incluso de túneles en las montañas. El refinamiento de las técnicas permite hacer posible lo que antes era imposible, y fácil lo que antes era tremendamente difícil. Un ejemplo: la cirugía ortognática, la que se utiliza para resolver las discrepancias de tamaño y posición entre los maxilares, que provocan alteraciones masticatorias, respiratorias y alteran la armonía facial. Cuando yo era residente, era una cirugía de 7 horas de duración, que requería estancia en UCI, transfusiones, sonda nasogástrica, una semana de estancia hospitalaria y un mes de boca cerrada con alambres, con analgésicos a altas dosis, muchas veces, derivados de la morfina. Eso es, a todas luces, una cordillera de la categoría de los Pirineos. Actualmente hacemos la cirugía en 3-4 horas, el paciente va directamente a la planta de hospitalización normal, sin sonda nasogástrica, y en 1-3 días está en su casa, con la boca abierta, medicado con analgésicos convencionales y sin que haya sido necesaria ninguna transfusión de sangre. Así que la hemos convertido en los montes de Toledo.
¿Significa eso que el camino es llano? Pues no, sigue habiendo colinas, y a veces surge algún accidente imprevisto y hay que tomar otra ruta. Cada uno de los implicados en la relación médico-paciente (básicamente, el médico y el paciente), tienen un papel: el médico debe transmitir al paciente, con sinceridad, y sin ligereza ni dramatismos, el tipo de terreno por el que va a transitar. La tarea del paciente es no olvidar que, grande o pequeña, siempre hay una colina. Puede estar sólo en el postoperatorio inmediato, o puede ser una pequeña cordillera, con subidas y bajadas, que dure meses.
¿Y algo más? Pues sí, la colaboración de la familia y de todo el equipo de profesionales (médicos, enfermería, auxiliares, celadores, administrativos) es crucial para subir las cuestas.
Oppenheimer se basó en la mecánica cuántica para fabricar la bomba atómica; nosotros más bien preferimos inspirarnos en aquella para propósitos más benignos (desconfíe si le dicen que tal médico es la bomba…).
0 comentarios - 202317may
El post que no quería escribir, que me resistía a escribir…y que finalmente escribo
Me he resistido a escribir este post. Ya tenía la idea desde hacía unas semanas.
Pero me he resistido. ¿por qué? Pues porque en uno o dos días el post se iba a aquedar anticuado. ¡¡¡Cielos!!! ¿Anticuado en uno o dos días? ¿Es que va a haber un avance médico huracanado que a esa velocidad va a arrasar con lo que iba a escribir?
Pues no, no quería escribir sobre ningún avance médico. No voy a describir ningún método de diagnóstico o tratamiento que mañana por la tarde el chatGPT o alguno de sus herederos dejen anticuado, o Skynet irrelevante. En realidad, voy a proponer un pequeño retroceso. Cuando digo retroceso, no me refiero a que volvamos a las cataplasmas y las sangrías y las sanguijuelas (aunque tanto las sangrías como las sanguijuelas siguen teniendo, querido lector-barra-a, sus indicaciones en el abanico de terapias útiles). Iba a abrir un paréntesis sobre el paréntesis, para indicar que he puesto abanico en vez de arsenal, porque las metáforas guerreras en la medicina siempre me han chirriado.
En fin, se nota que en realidad estoy haciendo tiempo para no escribir de lo que quería, o más bien no quería, escribir desde el principio.
¿Cuál es el retroceso que propongo? Sólo querría dar marcha atrás unos añitos. No me refiero a meterme en un DeLorean tuneado y volver a los años 50 como Marty McFly. Los 50 en España no fueron como revivirlos. Pero me vuelvo a desviar. Tres años y dos meses es lo que quiero retroceder, si esto les da una pista del asunto.
Tampoco es ninguna locura: en el resto de los ámbitos de la vida, hemos vuelto: vamos por la calle tranquilamente, entramos en el supermercado, en el centro comercial, en el transporte público, en el Templo de la Vida Moderna (el bar, para entendernos); y hacemos todo eso tal y como hacíamos hace 3 años y dos meses.

Pero en los hospitales, centros sanitarios, farmacias y centros sociosanitarios, seguimos anclados en el …. presente. Somos la aldea gala que resiste ahora y siempre al influjo de la vida de alrededor. Nos resistimos a volver al pasado. Para entendernos…. Seguimos con la norma que hace obligatorias las mascarillas, tanto a los trabajadores como a los pacientes.
Por si esto lo lee un habitante de un planeta que orbite Alfa Centauri y no entiende bien el asunto: un paciente tiene que ir al hospital; por ejemplo, a nuestra consulta de maxilofacial. Así que (de la misma manera que el médico), se mete en el metro o en el autobús (como su médico), sin mascarilla, se toma un café en el bar de la esquina (como su médico), sin mascarilla, entra en la consulta, poniéndose la mascarilla que tenía guardada en el bolsillo de la chaqueta desde hace dos meses (el médico al menos se pone una nueva por lo menos todos los días). El paciente se sienta en la sala de espera con su mascarilla llena de lamparones y pelitos sueltos indicativos de solera y eficacia filtradora, y por fin entra en la consulta del médico, que después de hacerle la entrevista enmascarados ambos, le pide que se la quite para poder explorarle el interior de la cavidad oral. Del dentista ya ni hablamos, porque la situación es aún más cómica, si no fuera lamentable.
¿Quién le pone el cascabel al gato? ¿Quién va a quitar la norma de las mascarillas? Reconozco que es más fácil poner una medicación crónica que quitarla. Todos los médicos tenemos experiencia con el típico paciente polimedicado, que toma varias pastillas sólo para paliar los efectos adversos de otras medicinas, que a su vez una vez un médico suplente le puso antes de que se mudara con su hija y su yerno y cambiara de médico de atención primaria, el cual, si un día tiene tiempo para meterle mano al arsenal (este sí) de medicación, va a intentar ordenar el desbarajuste (bueno, ya, si eso, para la siguiente visita, que hay muchos pacientes en la sala de espera).
Poner la norma de la mascarilla obligatoria supuso un reto en su momento, aunque sólo fuera porque no había mascarillas suficientes. Como en un mal sueño, se me desdibujan los tiempos, los motivos y la secuencia de acontecimientos, desde aquel lejano marzo de 2020, que nos ha traído a este momento absurdo en el que entramos y salimos de todas partes, nos aglomeramos como si no hubiera un mañana (cierto, quizá no lo haya, pero ese es otro asunto), nos tosemos unos a otros con toda la alegría y energía que como latinos y mediterráneos ponemos a las cosas… pero al llegar a la consulta del médico, allá que vamos con la mascarilla calada hasta las pestañas.
Llevo casi treinta años de profesión como cirujano, y tengo, como se entenderá, cierta costumbre en el uso de mascarillas, en periodos prolongados, sin problema. Es bastante comprensible que nos pongamos la mascarilla para evitar contaminar con nuestras bacterias el campo operatorio. También nos las poníamos en los pacientes que requerían aislamiento respiratorio (tuberculosis y otras infecciones respiratorias, inmunosuprimidos por diferentes causas). Pero cuando pasamos consulta es otra cosa: estamos hablando con un paciente, tenemos una interacción humana muy intensa, y la mascarilla nos quita una buena cantidad de comunicación no verbal. Yo como médico pierdo muchos matices de lo que el paciente me cuenta, y el paciente también pierde mucho detalle de lo que yo le quiero o no le quiero, pero debería transmitir, o el paciente debería tener derecho a percibir. Varias veces un paciente ha roto a llorar, sin previo aviso desde mi perspectiva, porque no he sabido captar a tiempo las señales premonitorias. Y seguro que muchos pacientes habrán salido de mi consulta sin entender cabalmente lo que quería explicarles, o pensando que yo era un insensible cretino.
Estoy seguro de que los epidemiólogos que siguen recomendando la obligatoriedad de las mascarillas en los centros sanitarios tienen miles de datos irrefutables sobre los centenares de vidas que esa norma salva todos los días. Bueno, quizá no tienen tantos, tantos datos. Quizá tienen algunos. Bueno, quizá estén extrapolando los beneficios de la norma cuando hay una altísima incidencia y mortalidad del COVID, con hospitales colapsados, a una situación como la de ahora, de baja incidencia, baja mortalidad y escaso impacto en los hospitales. Quizá. De lo que sí estoy seguro es de que no quiero ser un personaje de Asterix y Obelix, en la aldea gala yendo en sentido contrario al resto de la sociedad. Ni siquiera, aunque a cambio tuviera acceso a su pócima de superfuerza. Yo, como en el viejo chiste, pido al Señor que me dé paciencia, porque si me da fuerza…
- 202323feb
La extraña conexión entre los animales domésticos, los vikingos y las enfermedades de los dientes
Dr. Javier Arias
A ver, que a lo mejor esta vez las analogías me llevan por el mal camino. Que no descarto hacerme enemigos (más). Que espero aun así que nadie se lo tome a mal, y lo vea como un pequeño ejercicio argumental. Ahí va:
Empiezo por las enfermedades dentales. Una en concreto. Por empezar por lo básico: el diente está formado casi completamente por tejido mineralizado (la dentina, el esmalte y el cemento radicular). En el interior del diente, sin embargo, está la pulpa dental, un canal que recorre todo el diente de una punta a la otra, relleno de tejido blando que tiene nervios sensitivos y vasos sanguíneos que nutren, por dentro, al diente. Esos nervios y vasos sólo tienen un punto de entrada al diente: el "ápice" dental, la punta de la raíz. Una entrada muy estrecha, de menos de 1 milímetro de diámetro. Una caries dental es una cavidad en el tejido duro del diente, producida por microorganismos que literalmente se comen los dientes.
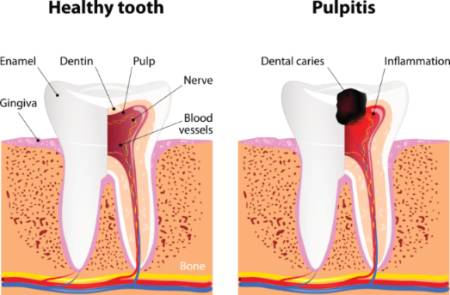
Cuando la cavidad se hace muy profunda, la pulpa dental se pone en contacto con la saliva y su numerosa flora bacteriana. Inmediatamente se produce una gran inflamación de la propia pulpa (junto con el terrible dolor de una pulpitis aguda). Como el tejido pulpar está contenido en una cavidad rígida, esa inflamación aumenta la presión local de tal modo que en poco tiempo la pulpa se necrosa (literalmente, muere) por falta de irrigación sanguínea. Esto podría ser el fin de la historia (la muerte del tejido), pero en realidad es el principio. El organismo tiene mecanismos para deshacerse del tejido necrótico, digiriéndolo (literalmente, comiéndoselo), y reponiéndolo por tejido sano. Pero no en estos casos. Recuerde que la entrada del organismo a la pulpa dental es sólo por un estrecho conducto de menos de 1 milímetro. El organismo no puede penetrar en esa zona para digerir el tejido necrótico. Aún peor. Esas bacterias de la boca tienen un gusto especial por el tejido necrótico, y se quedan a vivir en la pulpa necrosada, que enseguida pasa a ser, literalmente, una cavidad podrida.
Así, como ejemplo de que la muerte no es el final sino el principio, una vez se necrosa el tejido de la pulpa, tenemos un ejército de bacterias en la cavidad pulpar, que tienen un pequeño orificio por el que entrar al organismo para hacer "cosas de bacterias". Suerte que el organismo tiene sus mecanismos de defensa, y monta un tejido inflamatorio que tapona el orificio, para que las bacterias no vayan por el cuerpo como el legendario pedro iba por su casa. De vez en cuando, este inestable equilibrio se rompe, y las bacterias salen de paseo a los tejidos de alrededor del diente necrótico, y tenemos un flemón dentario. Si el flemón se trata sólo con antibióticos, las bacterias exploradoras mueren. Pero el antibiótico no llega a las bacterias que están acantonadas en la cavidad pulpar necrótica. Ahí el antibiótico no llega. A todos los efectos, el cuerpo humano no tiene jurisdicción sobre esa parte. La cavidad pulpar es entonces el santuario de las bacterias. Donde nadie las va a molestar. Así que la situación para las bacterias es como las de los vikingos en la edad media: tenían sus puertos seguros en el lejano norte, y cuando les apetecía, salían a robar, violar, matar y cosas peores por la Europa continental. Los europeos continentales se defendían, pero no podían acabar con las guaridas de los vikingos en el norte. No tenían el equivalente a una "endodoncia", para acabar con las guaridas de los vikingos. Con una endodoncia, se elimina el tejido necrótico, y se sustituye por un relleno en el que no crecen bacterias. Y final feliz.
Sí, los vikingos ya no existen, y me puedo meter con ellos sin temor a represalias. No hay ninguna asociación de defensa de los vikingos (espero, glubs). Si digo que los vikingos son como una infección acantonada, nadie se enfada. Pero ¿y los animales domésticos?
Voy a elegir mis palabras cuidadosamente, para intentar infructuosamente no herir la sensibilidad de los amantes (o meros amigos como decía el chiste) de los animales, sobre todo perros y gatos que nos hacen compañía en estos entornos urbanos tan hostiles a veces incluso para los propios seres humanos que los hemos construido.
Me voy a centrar en los gatos, porque su caso es más evidente, sobre todo porque es más frecuente que estén sueltos. Todos hemos oído las historias de los gatitos, tan ricos ellos, que traen a sus dueños, como gracieta, algún pajarillo muerto o moribundo que han cazado en las cercanías. Son gatos de entornos urbanos y semiurbanos, que viven con sus dueños, pero que con frecuencia pasan horas o días por la calle, saciando sus instintos cazadores (para algo se inventaron las gateras, para que el gato entrara y saliera de las casas). Cuando hay problemas, frío, hambre, soledad, o santa voluntad del gato, éste vuelve a la casa calentita del amo, a que le alimente, caliente y cobije.
A estas alturas, usted, lector atento, habrá deducido que la casa humana es para el gato el santuario al que acudir en el momento de necesidad. El resto del tiempo, el gato se dedica a interactuar con el ambiente, rural, urbano o urbanizable, matando a placer. Todos los años los gatos matan millones de ejemplares de pájaros.
A ver, que no estoy en contra de que la naturaleza haga sus cosas. La naturaleza es cruel, sí. Pero yo no hablo aquí de "la naturaleza". No hay un equilibrio ecológico, por el cual el exceso de depredadores termina auto regulándose porque se reducen las presas. No, esto es una partida de cartas trucadas: el gato tiene todas las de ganar. Matar es su deporte. No es una necesidad. Si hay muchos gatos en una zona, no por ello su población se autorregula. No, se van a sus casitas a comer wiskas. Después de haber diezmado a los gorriones, claro. Si fueran parte de la "naturaleza", estos gatos vivirían de lo que cazaran. Se jugarían la vida y el alimento en cada partida de caza.
Cada vez hay menos gorriones en las ciudades. Hay más pájaros grandes, eso sí. Cotorras argentinas, que anidan a muchos metros del suelo, donde no suben los gatos. Cuervos, que vaya usted a saber cómo crían. No digo que haya menos gorriones por culpa de los gatos. Pero lo insinúo ladinamente, sin pruebas. Y ahora, a recibir los golpes.
0 comentarios - 20221dic
Las biografías de personajes célebres y la planificación de la rinoplastia.
Con el paso de los años he de confesar que me va gustando más leer biografías. De (más) joven, prefería leer ficción. A poder ser, libros de ciencia ficción. Progresivamente pasé a la ficción a secas. Luego me fue interesando más el género de auto ficción, en la que se desdibuja la realidad y la ficción, y el autor habla en primera persona, mezcla elementos reales con elementos inventados. Y, por último, me he aficionado a las biografías. En todas las que he leído, me ha llamado poderosamente la atención el recorrido vital de personas reales, de lo que han hecho por el mundo y de los que el mundo a hecho (a, para, contra) ellos.

Apenas hay, si es que hay alguna, biografías escritas sobre personajes anónimos. Siempre es de personajes famosos por algo, excepcionales por lo que fueron o por lo que vivieron. Los demás mortales disfrutamos con las experiencias, opiniones y vicisitudes de personas importantes. Personas cuyo balance neto se puede considerar como tremendamente positivo, o absolutamente negativo, sin paliativos, pero precisamente por eso, excepcional. Desde Churchill a Felipe II, desde Ramón y Cajal a Steve Jobs. La mirada sobre trayectorias humanas completas siempre requiere de cierta generosidad, tanto por parte del escritor como del lector. Truman (Capote o el presidente de Estados Unidos que tiró las bombas atómicas), Azaña, Carlos (I de España y V de Alemania), Fray Bartolomé de las Casas, Pizarro, Stalin, Franco, Balmis… todos tienen sus luces y sus sombras, por ellos mismos o por lo que les tocó vivir y hacer. Y eso es lo interesante para nosotros, conocer a personas extraordinarias, con vidas extraordinarias.
Pero, claro, el común de los mortales no entramos en esa categoría. ¿De qué nos sirve en nuestra vida habitual lo que hizo alguien con capacidades extraordinarias, enfrentada a retos inusuales? ¿De qué nos sirve si nosotros quizá no tenemos capacidades fuera de lo común, y (ojalá) no nos tenemos que enfrentar a terribles retos?
Yo creo que estos relatos nos inspiran. Nos muestran una meta, un camino. En el caso de nuestros héroes, un camino para recorrer. En el caso de los grandes monstruos de la humanidad, una senda para evitar. Nunca llegaremos a esa meta (o nunca evitaremos hacer algo mal), pero sabremos el camino correcto.
Y, dicho con brevedad, es exactamente lo que buscamos cuando hacemos una planificación quirúrgica de una rinoplastia. Gracias a los programas de tratamiento de imágenes podemos cambiar el aspecto de la cara del paciente, y gracias a la tecnología de escaneo en 3D y de guías quirúrgicas en 3D podemos definir exactamente a dónde queremos llegar. La tecnología nos da un camino por el que transitar. Vamos a lograr, además, compartir ese objetivo con el paciente, que va a querer llegar al mismo lugar que nosotros.
Pero es importante señalar que la precisión del resultado nunca es completa. Siempre hay una pequeña desviación del objetivo. Que nadie se lleve a engaño, la precisión completa en rinoplastia es un objetivo, una aspiración. Como las vidas "ejemplares" que leemos en las biografías. Complejas, llenas de aristas, de recovecos, en las que para conseguir un resultado excelente en un cierto sentido tenemos que aceptar un resultado algo menos de excelente en otro. Como los grandes hombres y mujeres, algunos de los cuales, para lograr sus mayores metas, descuidaron su vida familiar… ¡o incluso su higiene corporal! Y aunque la precisión en rinoplastia no sea completa, si está bien planificada y bien ejecutada, va a lograr, con toda seguridad, acercarse a lo que el paciente deseaba y a lo que el cirujano le propuso. Personalmente, lo que más busco en una rinoplastia es un cierto "carácter". El paciente debe saber que los cambios más sutiles en la nariz imprimen su sello al resto de la cara. Así que lograr una cara más decidida, o más suave, o más dinámica, o menos angulosa, menos brusca, menos avasalladora, depende muchas veces de qué hagamos en la nariz, cómo la modifiquemos. En eso, el 3D, la planificación virtual y las predicciones en fotografía digital nos ayudan muchísimo. El paciente, y nosotros, decidimos qué carácter dar a la nariz, y las herramientas de planificación nos ayudan a conseguirlo. Quizá no al 100%. Pero el 95% sigue siendo un sobresaliente.
Nadie pretende que sus vidas sean perfectas… bueno, sí, todos lo pretendemos, pero nadie lo conseguimos. Pero si podemos darle a la vida cierto equilibrio, cierto carácter, aunque tengamos que sacrificar algo en el intento, habrá merecido la pena vivirla.
0 comentarios
Las enfermedades de la cara y al cuello son extraordinariamente importantes por afectar a zonas del cuerpo críticas en el día a día de todo ser humano. Comer, masticar, respirar sin dificultad, dormir y descansar, e incluso sonreír son actividades que damos por supuestas pero que pueden verse afectadas gravemente tras traumatismos, tumores, infecciones o por enfermedades congénitas. El cirujano maxilofacial es el especialista central en estas enfermedades. Tanto el punto de vista médico, como el quirúrgico, como la repercusión social y personal de la patología de la cabeza y cuello son importantes para atender y cuidar apropiadamente a nuestros pacientes. Sin olvidar, claro está, a los odontoestomatólogos, periodoncistas, ortodoncistas y odontopediatras con los que trabajamos en estas tareas. En este blog describimos situaciones clínicas, informamos sobre tratamientos, y reflexionamos sobre lo que significa ser médico y cirujano maxilofacial en estos tiempos de cambio y avance continuo. Todo el equipo del Servicio de Cirugía Maxilofacial estaremos encantados de atenderte.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
 2.016
2.016
- ¿Por qué los libros de Rinoplastia son siempre los más gordos? ¿Y qué tiene que ver el ajedrez con esto?
- Oppenheimer y sus amigos científicos, la recompensa al esfuerzo y la mejora en las técnicas quirúrgicas
- El post que no quería escribir, que me resistía a escribir…y que finalmente escribo
- La extraña conexión entre los animales domésticos, los vikingos y las enfermedades de los dientes
- Las biografías de personajes célebres y la planificación de la rinoplastia.
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.


















