Quirónsalud
Blog del Dr. Juan Marín Calahorrano, cirujano general en Hospital Quirónsalud Zaragoza
- 20218nov
Dolor postoperatorio crónico tras cirugía de la hernia inguinal
El dolor postoperatorio crónico después de una cirugía de la hernia inguinal (inguinodinia) es una entidad compleja. El origen del dolor crónico tras una cirugía inguinal, en muchos casos, es difícil de diagnosticar. Sin embargo, debe ser tenido en cuenta pues su frecuencia es mayor que la de una recidiva de la hernia.
¿Qué entendemos por dolor crónico? Según la International Association for the Study of pain es aquel dolor que persiste al finalizar el período considerado normal de cicatrización de los tejidos (3 meses).
Los estudios sobre el dolor crónico han revelado una incidencia mayor de lo pensado de esta patología, hasta un 12 % de dolor de grado moderado a severo.
El dolor crónico tiene gran impacto sociosanitario, debido a que la cirugía de la hernia es un procedimiento muy frecuente, 2800 casos por millon de habitantes en Europa. En una sociedad donde cada vez la tolerancia al dolor es menor, tiene un gran impacto en la calidad de vida de los pacientes.En la aparicion del dolor crónico postoperatorio se han implicado mutiples factores de riesgo relacionados tanto con el paciente como con la técnica quirurgica. Destacan la existencia de dolor preoperatorio, la personalidad del paciente, la coincidencia con otros síndromes dolorosos cronicos, la juventud, la cirugía por hernias recidivadas o cirugía previa de abdomen inferior, el dolor intenso en el postoperatorio inmediato, la incidencia de complicaciones postoperatorias, las
retribuciones por incapacidad laboral, etc.Causas del dolor postoperatorio crónico
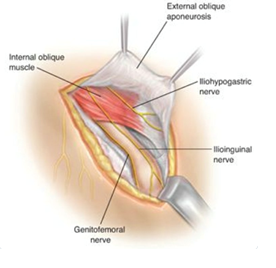 Los factores que favorecen a la aparición del dolor postoperatorio crónico tras una cirugía de la hernia inguinal son dos: la colocación de una malla sintética y el efecto inflamatorio que esto desencadena, y la posible lesión de los nervios sensitivos que pasan por esa región anatómica.
Los factores que favorecen a la aparición del dolor postoperatorio crónico tras una cirugía de la hernia inguinal son dos: la colocación de una malla sintética y el efecto inflamatorio que esto desencadena, y la posible lesión de los nervios sensitivos que pasan por esa región anatómica.En cuanto a las causas del dolor cronico postherniorrafia, la lesion nerviosa emerge como la más plausible, si tenemos en cuenta que en la region inguinal existen 4 nervios (ilioinguinal, iliohipogastrico, rama genital del nervio genitofemoral y nervio femorocutaneo), que podrían verse lesionados o dañados durante la cirugía.
Sin embargo, los estudios publicados no establecen si es mejor la identificacion y preservación de los nervios o la escision de los mismos, aunque sugieren que la identificacion de los nervios evitaría su lesion y presumiblemente, podría reducir el riesgo de dolor crónico
Tambien se ha relacionado el dolor postherniorrafia con la utilizacion de suturas o grapas, como metodo de fijacion de las prótesis, y con la desinsercion de la malla o el plegamiento de la misma, efecto denominado meshoma.
¿Cómo prevenir el dolor postoperatorio crónico?
 Realizar la menor disección (agresión quirúrgica) posible. También por la utilización de mallas cada vez más ligeras (menos material sintético). Finalmente, infiltrar con anestésico local la herida al acabar la intervención.
Realizar la menor disección (agresión quirúrgica) posible. También por la utilización de mallas cada vez más ligeras (menos material sintético). Finalmente, infiltrar con anestésico local la herida al acabar la intervención.Para proteger los nervios, no seccionarlos, y evitar la fijación de la malla quirúrgica con puntos u otros mecanismos, utilizamos pegamentos sintéticos o mallas autofijables.
La cirugía laparoscópica tiene menos incidencia de dolor crónico postoperatorio que la cirugía abierta.
Tratamiento del dolor postoperatorio crónico tras cirugía de la hernia inguinal
El dolor postoperatorio se cronifica en entre el 6 y el 8% de los pacientes. Una vez se llega a este punto, existe un protocolo de tratamiento que va del control del dolor a la intervención para corregir las causas. Dicho tratamiento, comienza con analgésicos orales para controlar la intensidad del dolor, continúa con infiltraciones, tratamiento con ondas y, en casos extremos, se puede llegar a necesitar la realización de una cirugía sobre los nervios implicados o para retirar de la malla quirúrgica.
Sin embargo, a pesar de su indiscutida trascendencia social y sanitaria, no se ha alcanzado un consenso sobre el tratamiento de eleccion del dolor inguinal cronico. Se han propuesto tratamientos farmacológicos similares a los que se utilizan en otros dolores neuropaticos (gabapentina)
También se ha probado con la estimulacion electrica transcutánea y la fisioterapia. En las unidades especializadas en dolor cronico se ha desarrollado en los ultimos años la ablacion con radiofrecuencia de las raíces nerviosas (L1-L3) o de los nervios de la region inguinal.
Cuando han fracasado los tratamientos anteriores la cirugía sería el siguiente paso. En nuestra experiencia la triple neurectomía (ilioinguinal, iliohipogastrica y de la rama genital del nervio genitofemoral),es una técnica efectiva y en los pacientes con dolor testicular, la reseccion de 2 cm de la lamina propia del conducto deferente. En los casos en los que este implicado el plegamiento de la malla o la insercion de suturas y/o grapas, el explante de la malla o la retirada de las suturas serían el tratamiento de elección. Sin embargo, hay que destacar que a pesar de que la incidencia de dolor crónico postherniorrafia es elevada, son muy pocos los pacientes que se llegan a reintervenir por esta causa, salvo en los centros de referencia.
En conclusion, aunque la recidiva sigue siendo un indicador relevante y obligado en el análisis de los resultados de la de la cirugía herniaria, hoy es absolutamente necesario incluir otros parametros relacionados con el confort y la calidad de vida postoperatoria, especialmente la incidencia de dolor crónico.
0 comentarios - 202113sep
Postoperatorio de la cirugía de cáncer de colon
 El cáncer de colorrectal (CCR) es uno de los tumores más frecuentes en países occidentales. Es la segunda causa más frecuente de cáncer detrás del cáncer de pulmón y de mama en hombres y mujeres respectivamente.
El cáncer de colorrectal (CCR) es uno de los tumores más frecuentes en países occidentales. Es la segunda causa más frecuente de cáncer detrás del cáncer de pulmón y de mama en hombres y mujeres respectivamente.Cada año, en España, diagnosticamos 26000 casos nuevos.
La cirugía del cáncer de colon se realiza por laparosocopia.En nuestro equipo (Dr. Marín Calahorrano/Dr. Ruiz Marcuello/Dra. Morollón) que tenemos una amplia experiencia con muy buenos resultados.
La cirugía laparoscópica es mejor tolerada por el paciente y conlleva una mejor recuperación para el paciente.
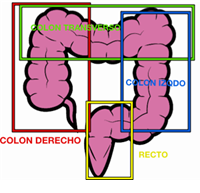
Nos referiremos a la posoperatorio de la cirugía del cáncer de colon, sin generalizar a la cirugía del cáncer de recto que puede tener otras peculiaridades o características.
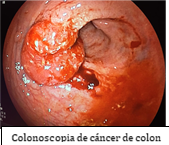
Habitualmente el cáncer de colon se confirma con una colonoscopia: es la prueba principal para el diagnóstico del cáncer de colon. Precisa de preparación limpiando el colon con una solución evacuante. Se realiza con una pequeña sedación, introduciendo el colonoscopio por el ano que visualiza con una cámara toda la superficie del colon. Con esta prueba se biopsia el tumor para confirmar su naturaleza y se determina en que parte del colon está: colon derecho, transverso, izquierdo, sigma o recto.
TAC toracoabdominal: Podemos confirmar la localización y el tamaño del tumor y si se ve extensión del tumor a distancia (metástasis) más frecuentes en hígado y pulmón.
La cirugía:
 Habitualmente ingresamos al paciente el día anterior y la intervención la realizamos por la mañana el día siguiente.
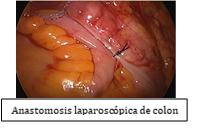
Habitualmente ingresamos al paciente el día anterior y la intervención la realizamos por la mañana el día siguiente.- En la mayoría de los casos la cirugía se realiza por laparoscopia, se utiliza anestesia general (anestesia "completa"). Son cuatro incisiones pequeñas en el abdomen, de menos de 1cm, y una incisión de unos 4-5 cm tipo Pfannestiel encima del pubis, estética y poco molesta por la que se extrae el colon extirpado.
- La laparoscopia facilita una recuperación más temprana que la cirugía abierta tradicional.
- Es raro que se necesite realizar un estoma/colostomía ("ano artificial", "ano contra natura") en una cirugía programada de cáncer de colon. En esta cirugía casi siempre restauramos la continuidad digestiva, extirpando el colon afectado y anastomosando ("uniendo") el colon restante.
- La cirugía dura alrededor de unos 90-120 min, aunque puede variar según pacientes y tumores. Se realiza una cirugía laparoscópica en la que se extirpa el tumor y el segmento de intestino grueso (colon) en el que se encuentra con la grasa y vasos sanguíneos correspondientes.
 Habitualmente dejamos un drenaje (un tubito que sale del abdomen), que se retira durante la hospitalización.
Habitualmente dejamos un drenaje (un tubito que sale del abdomen), que se retira durante la hospitalización.- Después el paciente se recupera en la sala de reanimación con nuestro equipo de anestesia y luego sube a planta a su habitación.
- En la planta el paciente puede empezar a tomar agua o líquidos esa misma tarde y levantarse. Al día siguiente progresamos la dieta a comida más solida y promovemos que el paciente se movilice más.
- Habitualmente la hospitalización es de 4 a 6 días, dependiendo de la edad del paciente, tipo de tumor y otras variables.
- El paciente se va de alta a su domicilio, caminando y moviéndose con normalidad, evitando coger pesos y hacer esfuerzos.
Dieta
Después de la cirugía, se recomienda reintroducir progresivamente la dieta habitual, bebiendo agua abundante sin realizar comidas copiosas ni bebidas gaseosas los 10 primeros días. Después el paciente no tiene limitaciones dietéticas.Medicación
La principal medicación que se precisa son los analgésicos para el dolor. Habitualmente analgésicos menores, por ejemplo Nolotil, Paracetamol o Enantyum. Una vez pasados los tres o cuatro días posoperatorios, habitualmente es suficiente con tomarlos "de rescate" (sólo si parece el dolor).Por protocolo deben llevar heparina inyectada subcutánea hasta 28 días después de la cirugía.
Cura postoperatoria
Hay que mantener las heridas limpias y secas, es decir, el paciente se puede duchar, pero secando después la herida y limpiándola con povidona iodada o similar, poniendo un apósito limpio después. Las heridas no deben quedarse húmedas. NO se deben sumergir las heridas, no deben tomar baños ni usar jacuzzis (hidromasajes) ni ir a nadar durante la primera semana después de la cirugía.Se retiran las grapas de las heridas en la consulta 7-10 días después de la cirugía, habitualmente las retiramos nosotros en la consulta para realizar un seguimiento más estrecho del paciente los primeros días.
Actividad física
- Puede reanudar gradualmente las actividades normales, como caminar, conducir y la actividad sexual, cuando se sienta preparado. Sin embargo, probablemente no sentirá ganas de hacer ninguna actividad extenuante por un par de semanas. Es normal que durante el primer mes se encuentre bien, pero pierda un poco de peso y se encuentre cansado, es una cirugía mayor y su cuerpo se está recuperando.
- Empiece a caminar después de la cirugía. Comience sus actividades cotidianas tan pronto como se sienta capaz de hacerlo. Dé una vuelta por la casa, dúchese y use las escaleras durante la primera semana en el hogar. Si le duele cuando hace algo, suspenda esa actividad.
- Posiblemente pueda conducir después de aproximadamente en 15 días si no está tomando analgésicos fuertes (opiáceos) y si puede moverse rápidamente sin que lo detenga el dolor en caso de que necesite reaccionar ante una emergencia.
- Evitar coger pesos (más de 4 kg) y realizar esfuerzos abdominales durante 3 a 6 semanas. De ser posible, evite realizar cualquier actividad que cause dolor o que tire de la zona de la cirugía. Puede caminar distancias no muy largas, aumentando progresivamente a partir del 3-4 día.En caso de acceso de tos, ponga la mano sobre las heridas y presione ligeramente. Proteja las heridas del sol durante 1 año para evitar que las cicatrices se marquen tiñéndose de color rojo o rosado.
Es frecuente y no debe preocuparle
- Dolor leve en el abdomen. También puede sentir dolor en uno o ambos hombros. Este dolor proviene del gas que aún queda en el abdomen después de la cirugía. Ese dolor suele durar 2 ó 3 días y debe ir aliviándose con el paso de los días.
- Un dolor de garganta a causa del tubo respiratorio, desaparece en 2- 3 días.
- Heces sueltas/diarreas después de comer. Esto puede durar un tiempo después de la cirugía, dependiendo de la zona del colon extirpada.
- El ritmo deposicional puede cambiar tras la cirugía, puede tener diarreas 2-3 meses, pero después será un ritmo deposicional dentro de la normalidad, aunque puede que no sea el mismo que tenía antes de la cirugía.
- Hematoma alrededor de las heridas. Esto desaparecerá por sí solo.
- Enrojecimiento de la piel alrededor de las heridas. Esto es normal si es solo alrededor de la incisión.
- Sensación de que las heridas le tiran, pinchazos…
- Se pueden sentir cansados después de la cirugía, esto puede durar por algunas semanas.
Control
La revisión con el cirujano la realizamos 10-12 después de la cirugía para revisar las heridas. El resultado de la biopsia lo recibimos de 12 a 15 días después de la cirugía. Revisamos al paciente al mes después de la cirugía. Dependiendo de la biopsia puede necesitar tratamiento con quimioterapia y valoración por el oncólogo y se realizará una colonosocopia en el año siguiente a la cirugía y ecografías y tac si son necesarios.Cuando consultar con el cirujano:
Nosotros facilitamos un email a los pacientes, para responder posibles dudas previas y posteriores a la cirugía. Habitualmente respondemos en 24-48 h.Debe consultar con su cirujano si:
- La herida ha cambiado de aspecto y se ha puesto roja, se ha inflamado, está caliente, se ha endurecido o supura.
- Sangrado abundante por las heridas quirúrgicas.
- Fiebre de 38 °C o superior
- Tiene dolor que está empeorando y no mejora con analgésicos.
- No puede beber ni comer.
cáncer colorrectal - cirugía - postoperatorio - tac - dieta - medicación - cura - actividad física - control0 comentarios - 20212jun
Nuestra experiencia en hernias inguinales laparoscópicas: 100 casos al año
Nuestro equipo es pionero en realizar la hernia por laparoscopia en el Hospital Quironsalud Zaragoza, siendo los primeros en realizar este tipo de intervención en nuestro hospital.
Realizamos alrededor de 100 hernias inguinales por laparoscopia al año, somos un equipo experimentado en cirugía laparoscópica avanzada (hernia de hiato, cancer colorrectal, vesícula biliar, eventraciones y hernias de todo tipo ...)
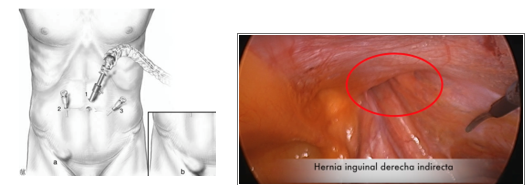
Esta amplia experiencia nos ha permitido optimizar el procedimiento, consiguiendo intervenciones con menor tiempo quirúrgico (45/60 min hernia unilateral) (75-90 min hernia bilateral)
Realizamos la técnica TAPP con malla autoadhesiva, evitando así suturas y elementos de fijación que pueden provocar dolor y sangrados.
Las complicaciones más frecuentes son equimosis y edema transitorios del escroto (un poco de inflamación y edema que revierte la primera semana) y molestias o "sensación de malla" en la zona operada. Los primeros 2-3 días se puede tener sensación de "hinchazón" abdominal debido a la laparoscopia. Habitualmente las molestias se controlan con analgesicos para el dolor leve.
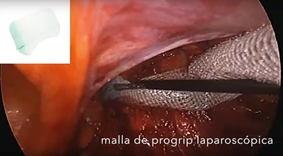
Los beneficios de la técnica laparoscópica son menor sangrado, menor dolor posoperatorio, una reincorporación más temprana a las actividades habituales, beneficio cosmético realizando incisiones más pequeñas...
Son técnicas indicadas en deportistas porque permiten una movilización temprana y con menos molestias, por eso la realizamos en pacientes jóvenes, activos, y que precisan poco tiempo de baja (trabajadores autónomos...)
Al colocar la malla en el espacio preperitoneal la posibilidad de recidiva (que vuelva a salir la hernia) es menor,
Es la técnica preferida en hernias inguinales bilaterales, hacemos las 2 hernias por las mismas incisiones y mejora el posoperatorio.
Está indicada en las hernias inguinales recidivadas (que ya están operadas) porque realizamos la técnica a través del abdomen poniendo la malla detrás de la malla antigua y operando por una zona que no está intervenida ni con cicatriz.
Las opiniones de los pacientes son muy favorables a la técnica laparoscópica. En pacientes operados previamente por vía abierta con la técnica tradicional al comparar los 2 tipos de intervenciones refieren mucha mejoría con la laparoscopia.
OPINIONES PACIENTES.
- "Hernioplastia inguinal bilateral por laparoscopia. Cirugía eficaz y sin complicaciones. Rápida recuperación. Trato cercano y personalizado."
- "Me operó de una hernia inguinal por laparoscopia y no tuve problemas ni dolores ni siquiera el primer dia. Todo perfecto."
- "Trato cercano y atento. Excelente coordinación con otras especialidades. Me operó por laparoscopia de 2 hernias inguinales y todo muy bien"
- "Me ha intervenido de una hernia umbilical pequeña y dos inguinales por laparoscopia. Desde el primer momento, y durante todo el proceso, me he sentido perfectamente atendido e informado. Ha sido todo muy eficaz y positivo."
- "Me operaron de una doble hernia bilateral mediante laparoscopia. La operación y la recuperación han sido un éxito y el trato muy profesional. Recomiendo este equipo de trabajo en cirugia general y del aparato digestivo."
MÁS INFORMACIÓN EN ARTICULOS DE BLOG Y VIDEOS:
0 comentarios - 202126abr
¿Cómo es el posoperatorio en las operaciones de tiroides?
Artículo del equipo de cirugía: Dr. Fernando Ruiz Marcuello, Dr. Juan Pablo Marin Calahorrano y Dra. María José Morollón.
 La tiroidectomía total o parcial es una operación que se indica ante la presencia de un nódulo tiroideo sospechoso o también en caso de bocio multinodular que provoca compresión local o crecimiento rápido y otras patologías del tiroides. En nuestro equipo esta intervención se realiza de forma habitual por lo que tenemos amplia experiencia y buenos resultados: https://www.quironsalud.es/blogs/es/cirugia-online/glandula-tiroides
La tiroidectomía total o parcial es una operación que se indica ante la presencia de un nódulo tiroideo sospechoso o también en caso de bocio multinodular que provoca compresión local o crecimiento rápido y otras patologías del tiroides. En nuestro equipo esta intervención se realiza de forma habitual por lo que tenemos amplia experiencia y buenos resultados: https://www.quironsalud.es/blogs/es/cirugia-online/glandula-tiroides¿Cómo es la operación de tiroides?
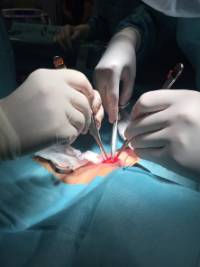 Las intervenciones sobre el tiroides se realizan con anestesia general, es decir con intubación de la traquea. Realizamos una pequeña herida en la parte anterior baja del cuello, de 5-7 cm, que posteriormente quedará una cicatriz similar a una arruga de expresión en el cuello.
Las intervenciones sobre el tiroides se realizan con anestesia general, es decir con intubación de la traquea. Realizamos una pequeña herida en la parte anterior baja del cuello, de 5-7 cm, que posteriormente quedará una cicatriz similar a una arruga de expresión en el cuello.La duración de la intervención suele ser de una hora y media o dos horas, utilizamos sellador de vasos ultrasónico que ha demostrado los mejores resultados para esta cirugía y que minimiza el uso de suturas en el cuello, habitualmente se deja un drenaje por debajo de la herida del cuello, es una cirugía poco dolorosa.
Posoperatorio inmediato de tiroidectomía
El paciente tras la intervención se despierta en la sala del despertar, donde se controla la adecuada recuperación postoperatoria cardiorrespiratoria, se regula el tratamiento del dolor y se asegura el confort postoperatorio.Durante el postoperatorio en planta se recupera rápidamente la actividad, se puede empezar a comer a las pocas horas de la intervención .
Algunas personas pueden presentar dolor en el cuello o alteraciones en la voz, eso no significa que haya un daño permanente en las cuerdas vocales, suelen ser síntomas a corto plazo y pueden deberse a la irritación del tubo endotraqueal de la anestesia o por irritación del nervio durante la cirugía por su cercanía al tiroides extirpado.
El/los drenajes se mantienen 24-48 h; cuando se retiran, el paciente puede ir a su domicilio. Si se trata de una tiroidectomía total, se controlan los niveles de calcio en sangre.
Dieta y régimen de vida
La dieta puede ser progresivamente normal, ya que las molestias. cervicales desparecen en dos o tres días, se recomienda alimentación fácil de tragar los primeros días, para disminuir las molestias provocadas por la cirugía y la intubación.Se puede llevar vida normal en casa la primera semana y reiniciar la actividad habitual en 10 días.
Para volver al trabajo se recomienda la reincorporación laboral a los 15 días y si se realizan esfuerzos importantes esperar al mes de la intervención .
Medicación
 Si se ha extirpado únicamente medio tiroides y la función tiroidea preoperatoria era normal el paciente no necesita ningún tratamiento posoperatorio especial, salvo analgesia suave para el dolor provocado por la herida durante los primeros días
Si se ha extirpado únicamente medio tiroides y la función tiroidea preoperatoria era normal el paciente no necesita ningún tratamiento posoperatorio especial, salvo analgesia suave para el dolor provocado por la herida durante los primeros díasSi se ha extirpado toda la glándula tiroides el paciente deberá sustituir la hormona que fabricaba el tiroides por una pastilla al día, que realizará la función del tiroides igual de bien que la hormona natural. Se comienza con una dosis basada en la edad, peso y características del paciente y será ajustada por el médico endocrino para conseguir una función tiroidea normal, se vigila periódicamente con un examen físico y controles en sangre de TSH (hormona que controla la función del tiroides). La pastilla debe tomarse preferentemente 1 hora antes de comer o dos horas después de la comida y no tomarla a la vez que el suplemento de Calcio, o antiácidos si se toman éstos.
Algunos pacientes que presentan hipocalcemia en el posoperatorio (niveles de Calcio en sangre por debajo de la normal),deberán seguir al alta con suplementos de Calcio oral, y en ocasiones de Vitamina D.
Cuidados de la herida
La herida en el cuello, habitualmente es pequeña, y los puntos de piel se retiran antes del alta hospitalaria. El paciente lleva unas tiras de aproximación de papel tipo Steri Strips en la herida. El paciente se puede duchar, seca posteriormente la herida, es conveniente colocar antiséptico durante la primera semana .Se recomienda proteger la herida durante unos meses de la luz solar para que la piel de la cicatriz se recupere mejor
Revisiones médicas posoperatorias
Se revisa al paciente a la semana de la intervención para controlar al evolución de la herida e informar del resultado de la pieza extirpada.Se realiza además otra revisión al mes de la operación, también deberá acudir a su endocrino para informarle del resultado y programar los controles de la función hormonal
Complicaciones
La tiroidectomía generalmente es un procedimiento seguro. Pero, al igual que cualquier cirugía, implica un riesgo de complicaciones.Algunas de las posibles complicaciones son:
- Sangrado y en ocasiones obstrucción de las vías respiratorias producida por sangrado es una complicación muy infrecuente, que aparece en las primeras horas tras la cirugía, cuando el paciente está hospitalizado.
- Niveles bajos de la hormona paratiroides (hipoparatiroidismo) causados por daño quirúrgico o extracción de las glándulas paratiroides. Estas glándulas están situadas detrás del tiroides y regulan el calcio en la sangre. El hipoparatiroidismo puede causar entumecimiento, hormigueo, o calambres por los niveles bajos de calcio en la sangre. Esta complicación ocurre en algunos casos de tiroidectomía total y aparece en las primeras 48 horas, se puede tratar con suplementos de calcio oral o intravenoso y suele ser transitorio.
- Los síntomas del calcio bajo, pueden ser: hormigueo o entumecimiento de manos o pies o alrededor de los labios, calambres en la espalda o piernas, fatiga, irritabilidad, dificultad para tragar, en estos casos el paciente debería acudir a urgencias o ponerse en contacto con su médico
- Infección de la herida, es muy poco frecuente y se resuelve con facilidad.
- Voz débil o ronquera temporal o permanente debido a una lesión a los nervios recurrentes,en la mayor parte de los casos es temporal y se recupera espontáneamente , en algunos casos se requiere tratamiento rehabilitador para recuperar la función vocal normal.
0 comentarios - 202111mar
¿Qué hacer si aparecen verrugas o condilomas anales?
La aparición de lesiones, verrugas, bultitos alrededor del ano son causa frecuente de preocupación para los pacientes. La cultura popular hace que con frecuencia los pacientes cuando tienen cualquier síntoma en el ano (dolor, sangrado, bultos…) lo relacionen con que tienen hemorroides debido a que es la enfermedad anal más conocida, pero habitualmente hay otras causas como las fisuras anales que provocan dolor y sangrado y como los condilomas anales que son una enfermedad de transmisión sexual frecuente. Por esta razón, es necesario contactar con Cirujanos Generales expertos en Proctología para valorar los síntomas anales.
La condilomatosis perianal es una de las enfermedades de transmisión sexual más frecuentes en la actualidad. También llamados verrugas genitales, son una enfermedad de transmisión sexual altamente contagiosa, causada por el virus del papiloma humano (VPH). Se transmite al mantener relaciones sexuales por vía oral, genital o anal con un compañero infectado o también se puede dar el caso de contagio en baños públicos. La mayoría de los pacientes con este padecimiento tiene el antecedente de contacto sexual anal, y la presencia del virus del papiloma humano está fuertemente relacionada con inmunosupresión asociada al virus de inmunodeficiencia humana. Cerca de dos tercios de aquellos que mantienen relaciones sexuales con una pareja con verrugas genitales las desarrollarán a su vez, alrededor de los tres meses después del contacto. Diversos tratamientos han sido propuestos y utilizados, pero ninguno de ellos ofrece una resolución completa de la enfermedad, ya que todos están asociados con tasas de recurrencia significativas.
¿Qué síntomas producen?
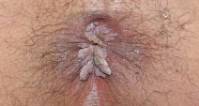 El paciente nota la aparición de una lesión verrucosa en la zona perianal y/o genital. Dos tercios de los pacientes asocian prurito anal, la mitad sangrado con la defecación, en otros casos se quejan de humedad del ano y la minoría de dolor. La intensidad de la sintomatología también depende del tamaño de las lesiones y de la afección al canal anal.
El paciente nota la aparición de una lesión verrucosa en la zona perianal y/o genital. Dos tercios de los pacientes asocian prurito anal, la mitad sangrado con la defecación, en otros casos se quejan de humedad del ano y la minoría de dolor. La intensidad de la sintomatología también depende del tamaño de las lesiones y de la afección al canal anal.¿Cómo se diagnostican?
El diagnóstico es fundamentalmente clínico, con la exploración por el Proctólogo, por el Dermatólogo o por el mismo paciente, visualizando las lesiones con su característica apariencia papilomatosa. Es importante buscar otras lesiones relacionadas con el virus del papiloma humano, observar la zona genital tanto en el hombre como en la mujer. En el pene las lesiones son más visibles, pero en la mujer pueden ser más difíciles de observar entre los pliegues o dentro de la vagina.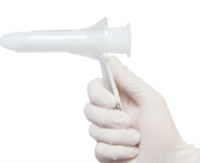 El examen mediante anoscopia es esencial para detectar las lesiones intraanales. La anoscopia no precisa anestesia y es una exploración no dolorosa y sencilla.
El examen mediante anoscopia es esencial para detectar las lesiones intraanales. La anoscopia no precisa anestesia y es una exploración no dolorosa y sencilla.
Debido a que la mayoría de los casos son consecuencia de contacto sexual, tras un periodo de incubación de 1 a 6 meses, debe descartarse la coexistencia de algún otro tipo de ETS.¿Cómo se tratan los condilomas anales?
Si los condilomas son muy pequeños y están localizados sólo alrededor de la piel del ano, pueden ser tratados con medicamentos que se aplican directamente sobre la lesión: podofilino 0,5% o 5 fluoruracilo tópico. Este procedimiento requiere varias aplicaciones por varias semanas y debe ser aplicado por el especialista.Las sinecatequinas son un extracto de las hojas del té verde (Camellia sinensis) que son efectivas en el tratamiento tópico en pomada de las lesiones en pacientes inmunocompetentes.
Otras formas de tratamiento consisten en la aplicación de electro-cauterio, resección quirúrgica o combinación de ambos. La escisión quirúrgica se prefiere en pacientes con condilomas de gran tamaño o numerosas lesiones. Los condilomas que se encuentran dentro del canal anal no son susceptibles de tratamiento médico, por el contrario requieren cirugía para su curación.
Ninguna de las opciones terapéuticas por sí sola es totalmente satisfactoria, ya que están asociadas con tasas de recurrencia significativas. Se recomienda combinar los tratamientos y dar seguimiento cercano a los pacientes, sobre todo durante los primeros tres meses, que es cuando más recidivas se producen.
Finalmente, una vez eliminadas las lesiones visibles y con el control de las recidivas con inmunoterapia, se debe informar al paciente que el VPH probablemente no ha sido eliminado por completo y que la utilización de preservativos disminuye el riesgo de transmisión a individuos no infectados.
Instituto Dr. Ruiz Marcuello, Dr. Marín Calahorrano, Dra. Morollón.
0 comentarios
El propósito de este blog es acercar la cirugía al paciente y resolver las dudas que puedan surgir en relación a las enfermedades quirúrgicas, de una manera sencilla y cercana, abriendo un canal de comunicación más accesible entre el cirujano y sus pacientes
- ¿Me ha vuelto a salir la hernia? Recidiva hernia inguinal
- Tratamiento intraluminal de las hemorroides con radiofrecuencia: procedimiento Rafaello
- Hernia inguinal y eventración por laparoscopia
- Diástasis de los rectos abdominales
- Mejorando el dolor posoperatorio: cirugía mínimamente invasiva y analgesia multimodal
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.