Quirónsalud
Blog de la Unidad de Cefaleas del Hospital Universitario Fundación Jiménez Díaz
- 202127oct
Tratamiento con toxina botulínica en pacientes con migraña crónica
La toxina botulínica se recomienda como una opción para la profilaxis de dolores de cabeza en los adultos con migraña crónica (definida como dolores de cabeza un mínimo de 15 días por mes, durante tres meses, de los cuales al menos ocho días tienen características de migraña) y que no han respondido adecuadamente o que son intolerantes a los medicamentos preventivos orales de la migraña.
Ensayos clínicos (Preempt I y Preempt II) cuyos resultados demostraron disminución del número de días con cefalea, duración de las cefaleas y aumento en la actividad diaria de los pacientes condujeron a la aprobación de la toxina botulínica tipo A para el tratamiento preventivo de la migraña crónica.
OnabotulinumtoxinA (OnabotA) es un complejo proteico producido por la bacteria Gram+ anaerobia clostridium botulinum. Su uso se aprobó en nuestro país en 2012 como tratamiento preventivo de la migraña crónica. La toxina bloquea la liberación de neurotransmisores relevantes en la transducción del dolor como el péptido relacionado con el gen de la calcitonina, glutamato y sustancia P. Esto produce una inhibición de la inflamación neurogénica y, secundariamente, de la sensibilización periférica, con lo que se reducen las señales dolorosas periféricas al sistema nervioso central y, de esta forma, se reduce la sensibilización central, que es lo que finalmente explica la cronificación de la migraña.
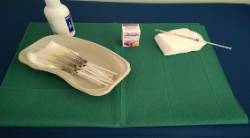
OnabotA se presenta en forma de polvo blanco para solución inyectable y sólo se debe reconstituir con solución salina normal sin conservantes estéril (cloruro sódico 0,9% solución inyectable):
- Dosis recomendada: De 155 a 195 unidades, administradas por vía intramuscular (IM), en inyecciones de 0,1 ml (5 Unidades), en 31 y hasta 39 puntos.
- La aplicación se realizará con una aguja de calibre 30 gauge y 1,25 cm de largo, aunque puede ser necesaria una aguja de 2,5 cm de longitud, en la región del cuello, para los pacientes con músculos del cuello sumamente gruesos.
- El proceso de inyección es de unos 10-15 minutos, y después los pacientes pueden volver a casa y reanudar sus actividades normales. Ejercicios del cuello vigorosos y tintes para el cabello están contraindicados hasta 24 horas después del procedimiento.
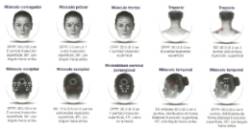
- Con la excepción del músculo prócer, que debe inyectarse en un punto (línea media), se debe inyectar todos los músculos en ambos lados, administrándose la mitad del número de inyecciones en el lado izquierdo de la cabeza y el cuello, y la otra mitad, en el derecho. Si existe una o varias localizaciones predominantes del dolor, pueden administrarse más inyecciones en uno o ambos lados, hasta en tres grupos específicos de músculos (occipital, temporal y trapecio), hasta la dosis máxima por músculo (en la imagen se muestran los sitios de inyección del protocolo PREEMPT):
- Frontal 20 Unidades (4 puntos)
- Superciliar o corrugador de las cejas 10 U (2 puntos)
- Prócer 5 U (1 punto)
- Occipital 30 U (6 puntos), hasta 40 U (hasta 8 puntos)
- Temporal 40 U (8 puntos), hasta 50 U (hasta 10 puntos)
- Trapecio 30 U (6 puntos), hasta 50 U (hasta 10 puntos)
- Grupo músculos paravertebrales cervicales 20 U (4 puntos)
- Rango total de dosis (puntos) 155 a 195 U (31 a 39 puntos)
- El calendario de repetición recomendado es cada 12 semanas, ya que la eficacia va disminuyendo a los tres meses, aunque a veces ocurre más pronto, por lo que es importante mantener un diario de cefaleas para adaptar la dosis.
- Se puede tardar hasta cuatro semanas en notar los beneficios.
- Los efectos secundarios son leves y transitorios: dolor cervical, debilidad muscular, sensación de rigidez muscular, elevación de cejas y ptosis palpebral (caída temporal del párpado). En cualquier caso, son poco frecuentes. Los pacientes generalmente notan que no pueden arrugar la frente, y cuando pueden hacerlo nuevamente, puede ser una señal de que el efecto de la toxina se está desvaneciendo.
Numerosos estudios en la practica clínica han confirmado la eficacia de este tratamiento que, además, es bien tolerado, por lo que se mantiene a largo plazo en la mayoría de los pacientes ayudando a mejorar su calidad de vida.
Olga Pajares Pascual
Enfermera
Unidad de Cefaleas
Fundación Jiménez Díaz
(c/ Quintana 11, 4ª planta)
32 comentarios - 20218mar
Uso y sobreuso de medicación analgésica en cefaleas
El dolor de cabeza o cefalea es un síntoma muy frecuente en la población y, salvo episodios leves y aislados en el tiempo, suele producir una importante repercusión en la calidad de vida de la persona que lo padece.
En la inmensa mayoría de los casos, las cefaleas no obedecen a una causa grave que comprometa la vida ni presentan alteraciones en las pruebas de imagen cerebral (TAC craneal -o escáner- y/o resonancia magnética). Por tanto, su tratamiento se basa en conseguir la desaparición del dolor, o bien mitigarlo todo lo posible, tanto en su frecuencia como en su intensidad.
En los casos de cefaleas muy esporádicas es suficiente con el tratamiento aislado de cada uno de los ataques de dolor mediante analgésicos o calmantes (tratamiento sintomático).
Sin embargo, cuando la cefalea se hace relativamente frecuente de forma mantenida el cerebro comienza a experimentar una serie de pequeñas modificaciones en las regiones que controlan la percepción y modulación del dolor que favorecen su mantenimiento en el tiempo, motivo por el cual es necesario instaurar además del tratamiento sintomático, un tratamiento preventivo. El tratamiento preventivo, que puede ser en forma de medicación oral diaria, infiltraciones pericraneales de toxina botulínica o bien de una inyección mensual de los modernos fármacos monoclonales (anti-CGRP), persigue precisamente disminuir o revertir estos cambios cerebrales para mejorar la frecuencia e intensidad del dolor y además disminuir el uso de medicación sintomática.
Este último punto es de vital importancia porque desde hace décadas es conocido que la utilización excesiva de medicación analgésica puede tener un efecto perpetuador sobre el dolor de cabeza. Según la última Clasificación Internacional de Cefaleas (ICH-3), editada en 2018, la cefalea por abuso de medicación se define como aquella que tiene lugar más de 15 días al mes durante al menos 3 meses consecutivos en presencia de abuso de medicación sintomática. En el caso de los fármacos específicos para migraña (triptanes y ergóticos, o bien combinaciones de analgésicos) y opioides se considera que deben consumirse durante al menos 10 días al mes, mientras que para analgésicos simples (paracetamol, aspirina) y antiinflamatorios no esteroideos (ibuprofeno y similares) el consumo debe superar los 15 días mensuales.
Imagen: Tipos de analgésicos empleados en cefaleas (tratamiento sintomático) A. Analgésicos simples: paracetamol (A1) y metamizol (Nolotil) (A2). B Antiinflamatorios no esteroideos (AINEs) (Naproxeno). C Triptanes (rizatriptan o Maxalt).
La mayoría de los pacientes sufre previamente migraña (en menor medida cefalea tensional u otros tipos de cefalea) y, al aumentar el número de días de dolor de cabeza, con el consiguiente uso de analgésicos sin utilizar un tratamiento preventivo eficaz, ocurre finalmente el llamado "efecto rebote" de la medicación sintomática.
La prevalencia de la cefalea por abuso de medicación oscila en torno al 1-7% de la población general. Es mucho más habitual en edades medias de la vida (40-60 años) y hasta 4 veces más frecuente en mujeres que en hombres. Se han identificado una serie de factores que aumentan el riesgo de desarrollar esta cefalea:
- Factores en relación a la propia cefalea. Mayor frecuencia del dolor y dolor más intenso, así como la presencia de alodinia (percepción de estímulos habitualmente no dolorosos como dolorosos).
- Factores demográficos. Menor nivel socioeconómico.
- Elementos psicológicos. Ansiedad, depresión y rasgos obsesivos de personalidad.
- Otros problemas de salud crónico. Síndromes dolorosos crónicos como fibromialgia, problemas gastrointestinales crónicos, obesidad y sedentarismo.
- Conductas adictivas previas.
El mecanismo por el cual se acaba generando este dolor a nivel del sistema nervioso no está completamente esclarecido, pero algunos estudios orientan a un proceso facilitador por parte de los analgésicos sobre las vías que conducen la información del dolor desde las terminales nerviosas al cerebro. Se sabe además que existe una predisposición genética similar a la que ocurre en el desarrollo de otro tipo de conductas adictivas y es frecuente encontrar mayor prevalencia de consumo de medicación analgésica en familiares de pacientes con este problema.
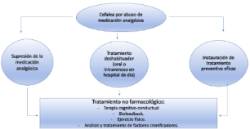
En cuanto al tratamiento, debe basarse en varios puntos clave, siendo el pilar fundamental el cese del consumo de medicación analgésica, precisándose además de la sustitución de los analgésicos habituales por alguna terapia alternativa para evitar la abstinencia a la medicación. Esto se puede realizar mediante medicación oral de forma ambulatoria, o bien intravenosa en hospital de día y no suele ser necesaria la hospitalización. Además de ello, es esencial la instauración de un adecuado tratamiento preventivo y la revisión exhaustiva de todos los factores concomitantes que pueden contribuir a la perpetuación del dolor. En ocasiones la terapia psicológica tipo cognitivo-conductual y el biofeedback pueden ser de ayuda.
Imagen: Algoritmo de tratamiento de la cefalea por abuso de analgésicos (modificado de guías diagnóstico-terapéuticas de la SEN 2020).
Como resumen y puntos importantes a tener en cuenta de este post, debemos hacer hincapié en que tan importante es utilizar un tratamiento sintomático eficaz de los ataques de cefalea como instaurar un tratamiento preventivo en el momento en que sea necesario, con el fin de evitar el uso excesivo de medicación que puede conllevar efectos perjudiciales tanto físicos como psicológicos. Asimismo, la identificación de factores que pueden contribuir o aumentar el riesgo de cefalea por abuso de medicación analgésica es de extrema importancia para poner fin al abuso y evitar recaídas futuras.
Dr. Carlos Ordás
Especialista del Servicio de Neurología del Hospital Universitario rey Juan Carlos (Móstoles)
0 comentarios
Blog para informar a los pacientes de novedades y actualización en Cefaleas y dolor craneao-facial. Coordinados desde la Unidad de Cefaleas de la FJD
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.