Quirónsalud
Blog de cardiología de Hospital Quirónsalud Barcelona
- 20211sep
Arterias coronarias y funcionamiento cardiaco
*Artículo escrito por el Dr. Josep Guindo Soldevilla, Servicio de Cardiología del Hospital Quirónsalud Barcelona.
El corazón, como cualquier órgano o tejido del cuerpo humano, necesita recibir sangre oxigenada para vivir y cumplir con su función. Las arterias coronarias son pequeños conductos (con un diámetro medio de sólo 2-3 mm) que, desde la arteria aorta, se extienden alrededor del corazón, penetran en el músculo cardiaco y se dividen en múltiples ramas para irrigarlo y hacerle llegar la sangre oxigenada (que se conoce como sangre arterial).

Desde el punto de vista anatómico las arterias coronarias nacen en la aorta ascendente, aproximadamente 1-2 cm por encima de la válvula aórtica, que es la válvula de salida de la sangre desde el corazón hacia el resto del cuerpo. Aunque pueden existir muchas variantes anatómicas de tipo congénito, habitualmente tenemos dos arterias, una que nace en el lado derecho (arteria coronaria derecha) y otra que nace desde el lado izquierdo (arteria coronaria izquierda).
La arteria coronaria derecha lleva la sangre hacia el lado derecho del corazón, más pequeño y de paredes más delgadas que el lado izquierdo, ya que se fundamentalmente se encarga de llevar la sangre desde el corazón hacia los pulmones. Si está suficientemente desarrollada, en su porción más distal también irriga la parte inferior y lateral del ventrículo izquierdo.
La arteria coronaria izquierda suele ser mucho más desarrollada que la derecha, ya que debe irrigar al lado izquierdo del corazón, el cual se encarga de hacer llegar la sangre a todo nuestro organismo, a excepción de los pulmones. Por ello, el ventrículo izquierdo en condiciones normales es mayor, con un músculo notablemente más grueso que el derecho y, por lo tanto, precisa de mucha más sangre para cumplir con su función. Esto explica que el árbol coronario izquierdo sea más extenso y complejo que el derecho.
La arteria coronaria izquierda habitualmente tiene un conducto inicial, que denominamos "Tronco Común", más o menos largo y que en condiciones normales en la persona adulta mide unos 4-5 mm de diámetro. Tras un breve trayecto se bifurca en dos arterias principales, que denominamos "Arteria Descendente Anterior" y "Arteria Circunfleja".
La arteria descendente anterior también se la denomina "arteria de la vida" ya que suele ser la que irriga la parte principal del ventrículo izquierdo del corazón. La arteria circunfleja desde el tronco común circunda el corazón (de ahí su nombre) y se ramifica para llevar la sangre hacia la porción lateral e inferior del ventrículo izquierdo.
En resumen, desde el punto de vista clínico, cuando hablamos de enfermedad arterial coronaria consideramos que el árbol coronario está formado por tres grandes vasos: la coronaria derecha, la descendente anterior y la circunfleja. La enfermedad del tronco común de la coronaria izquierda es la más grave ya que compromete el flujo de sangre de las dos arterias izquierdas: descendente anterior y circunfleja.
La obstrucción de las arterias coronarias es la principal, casi siempre debida a la arteriosclerosis, es la principal causante del infarto de miocardio y la muerte súbita, que coloquialmente se conoce como ataque de ataque de corazón. Para desobstruir las arterias y hacer que el musculo cardiaco recupere su irrigación disponemos fundamentalmente dos métodos: la cirugía de bypass coronario y el intervencionismo coronario percutáneo, que se basa en la dilatación de las obstrucciones con un balón (angioplastia) y la implantación de los stents coronarios. Pero, sin ninguna duda, la principal forma de luchar contra la enfermedad arterial coronaria es la prevención de los factores de riesgo de la arteriosclerosis: tabaquismo, diabetes, hipertensión arterial, aumento del colesterol, etc.
Bibliografía- J. Guindo Soldevila. Atlas de cardiopatía isquémica. J&C Ediciones Médicas, Barcelona 2004.
- J. Guindo Soldevila. Atlas de cardiología preventiva. J&C Ediciones Médicas, Barcelona 2006.
- J. Guindo Soldevila, A. Bayés de Luna. El médico en casa. Comprender el Ataque de Corazón. Editorial Amat , Barcelona 2009.
0 comentarios - 202119jul
Coronariografia: en qué consiste, cómo y cuándo se realiza.
*Artículo escrito por el Dr. Josep Massó Asencio, Servicio de Cardiología del Hospital Quirónsalud Barcelona.
La Coronariografía es un procedimiento diagnóstico minimamente invasivo que se realiza para evaluar el estado de las arterias coronarias y presencia de posibles obstrucciones.
¿Por qué realizar una coronariografia?
Su cardiólogo le ha solicitado este estudio porque desea conocer si usted tiene obstrucciones en las arterias coronarias, ya sea porque presenta dolor en el pecho o porque alguno de los estudios no invasivos como ergometría (prueba de esfuerzo), SPECT, eco-stress, revelan resultados anómalos.
¿En qué consiste la prueba?
Para realizar una coronariografía es necesario introducir un catéter (pequeño tubo plástico de menos de 2 milimetros de diámetro) en las arterias, a través de una pequeña punción.
Esta punción se realiza con anestesia local a nivel, preferible, de muñeca (arteria radial) o en algunos casos el abordaje es a nivel de la ingle (arteria femoral).
El catéter llega hasta las arterias del corazón y se inyecta un líquido llamado contraste (sustancia Iodada) que tiñe las arterias por dentro, permitiendo verlas mediante un Angiógrafo (un equipo de rayos X similar al que se usa para hacer radiografías) que nos mostrará el estado interno de las arterias.
¿Es apta para todo tipo de pacientes?
En este punto debemos ser muy cautos dado que existen pacientes alérgicos a los contrastes yodados. Previamente se preparará, mediante medicación específica, a estos pacientes y así evitar los efectos indeseables secundarios a su alergia.
¿Qué se siente durante la prueba?
Normalmente los pacientes no refieren dolor o grandes molestias, más allá de las generadas por la administración de la anestesia local (se siente un pequeño pinchazo y luego un ardor que dura pocos segundos), ya que los catéteres no producen ninguna sensación dentro del cuerpo.
¿Qué es la coronariografía terapéutica?
Lo referido hasta ahora es lo que conocemos como coronariografía diagnóstica. Pero, durante el mismo acto podemos llevar a cabo lo que denominamos coronariografía terapéutica o Angioplastia coronaria y stent.
Se trata de un procedimiento terapéutico indicado para tratar las obstrucciones coronarias en el que a través de un catéter se hace llegar un pequeño balón inflable a la sección de la arteria obstruida. Este balón, al ser inflado, comprime la obstrucción contra las paredes de la arteria abriendo paso a la sangre que circula por ella.
En la mayoría de los casos, se implanta un stent (pequeño tubo de malla metálica) que una vez ubicado en el lugar donde se encontraba la obstrucción se expande y queda adherido a la pared del vaso, lo que permite mantener la arteria abierta.
0 comentarios - 20218jun
Técnicas y resultados de la ablación de fibrilación auricular
*Artículo escrito por el Dr. Xavier Viñolas y el Dr. Víctor Bazán, Unidad de Arritmias, Servicio de Cardiología del Hospital Quirónsalud Barcelona.
Una importante proporción de personas mayores de 70 años (cerca de un 5%) y, especialmente, a partir de los 80 años (cerca de un 12% de la población en este grupo de edad) desarrollan una arritmia que recibe el nombre de FIBRILACIÓN AURICULAR (FA).
Normalmente, la FA se manifiesta en forma de sensación de palpitaciones, ahogo, mareos u otros síntomas, pero hay cerca de un 30% de pacientes con FA que no tienen ningún tipo de síntoma (asintomáticos) y en los que la FA es un hallazgo casual durante una revisión médica rutinaria. Este dato es importante, porque en hasta el 20% de casos la presentación de esta arritmia es en forma de una de sus consecuencias más temidas: la embolia cerebral o ictus.
Para la prevención de ictus en pacientes con FA se debe iniciar tratamiento con fármacos anticoagulantes, que consiguen diluir los trombos que se forman dentro del corazón en pacientes que tienen FA.
Asimismo, la FA es una arritmia que, si no se trata en sus etapas más iniciales, puede cronificarse y evolucionar a lo que llamamos FA permanente. Los pacientes con FA permanente tienen peor calidad de vida e, incluso, sobre todo en pacientes que tienen insuficiencia cardíaca como consecuencia de la arritmia, un peor pronóstico vital.
A efectos de disminuir la cantidad de FA (la llamada carga arrítmica) y de retrasar la evolución a FA permanente, las últimas décadas se han desarrollado técnicas de ablación de FA con catéter. Estos procedimientos de ablación, realizados por especialistas en arritmias cardíacas (arritmiólogos o electrofisiólogos), tienen como objetivo ir al origen de la arritmia, concretamente la región de la aurícula izquierda del corazón en la que desembocan las venas que provienen de los pulmones (venas pulmonares). Por este motivo, estas técnicas de ablación han recibido el nombre genérico de ablación de venas pulmonares.
Los resultados de la ablación de venas pulmonares son en general satisfactorios, sobre todo en pacientes con poco tiempo de evolución de la arritmia y que tienen un corazón y una aurícula izquierda morfológicamente normales, en los que las tasas de mantenimiento del ritmo normal a largo plazo (más de 5 años) son mayores del 60%, sin necesidad de tratamiento con fármacos antiarrítmicos para asegurar un absoluto control de la carga arrítmica de FA.
Las modalidades técnicas para ablación de venas pulmonares son dos:
1) Crioablación de venas pulmonares (Figura 1): Esta técnica consiste en una lesión por congelación a nivel de la desembocadura de cada una de las venas pulmonares (generalmente 4, dos por cada pulmón). Dicha lesión se realiza mediante un balón que contiene nitrógeno líquido en su interior y que se introduce a través de un catéter desde la vena femoral hasta la aurícula izquierda, previo paso de aurícula derecha a izquierda a través del tabique que separa ambas cavidades (punción transeptal).
2) Ablación de venas pulmonares con catéter de radiofrecuencia y sistema de navegación electro-anatómico (Figura 2): Siguiendo un acceso similar (desde vena femoral hasta aurícula izquierda a través de punción transeptal), se introduce un catéter con capacidad para aplicar radiofrecuencia y, después de reconstruir la cavidad auricular izquierda con un segundo catéter, se realiza una cauterización alrededor de la desembocadura de las venas pulmonares, normalmente englobando dentro de la misma lesión las venas pulmonares de cada lado.
Los resultados de ambas técnicas son, en manos expertas, similares.
La selección y seguimiento de pacientes candidatos a ablación de venas pulmonares se realiza desde la consulta de Cardiología-Arritmias, en la que se discuten con el paciente las ventajas y desventajas de cada una de las opciones terapéuticas que se ponen a disposición de cada paciente con FA.
0 comentarios - 20217may
Anatomía cardíaca, ¿qué debemos saber?
*Artículo escrito por el Dr. Josep Massó, cardiólogo del Hospital Quirónsalud Barcelona.
El aparato cardiovascular
El aparato circulatorio unidireccional transporta sangre a todas las partes del cuerpo. Este movimiento de la sangre dentro del cuerpo se denomina «circulación». Las arterias transportan del corazón al organismo y las venas transportan sangre hacia corazón, procedente tanto de las pulmonares (ya oxigenada) como por las venas cavas inferior y superior, pobre en oxígeno al recogerla de todo el organismo.
En la circulación pulmonar, la arteria pulmonar es la que transporta sangre pobre en oxígeno a los pulmones y las venas pulmonares las que transportan sangre rica en oxígeno nuevamente al corazón.
El aparato circulatorio unidireccional transporta sangre a todas las partes del cuerpo. Este movimiento de la sangre dentro del cuerpo se denomina «circulación». Las arterias transportan del corazón al organismo y las venas transportan sangre hacia corazón, procedente tanto de las pulmonares (ya oxigenada) como por las venas cavas inferior y superior, pobre en oxígeno al recogerla de todo el organismo.
En la circulación pulmonar, la arteria pulmonar es la que transporta sangre pobre en oxígeno a los pulmones y las venas pulmonares las que transportan sangre rica en oxígeno nuevamente al corazón.
Anatomía del corazón
El corazón pesa entre 200 a 425 gramos y es un poco más grande que una mano cerrada. Cada día, el corazón late unas 100.000 veces, Esto significa aproximadamente 35 millones de latidos cada año y como mínimo 2,5 billones de latidos durante una vida media de 70 años. El corazón se encuentra entre los pulmones en el centro del pecho, es un órgano muscular, formado por cuatro cámaras, que bombea la sangre a través de los vasos sanguíneos hacia los tejidos. La sangre bombeada por el corazón provee a los tejidos el oxígeno y los nutrientes que necesitan para mantener y realizar de forma apropiada sus funciones. De esta manera el corazón contribuye a mantener la homeostasis (condición de estabilidad o equilibrio a la que tienden los mecanismos de regulación corporal).
El corazón es un órgano compuesto por cuatro cámaras. Unas paredes musculares denominadas SEPTOS dividen el corazón en lados derecho e izquierdo. Cada lado del corazón contiene una cámara superior y otra inferior; las dos cámaras superiores denominadas AURICULAS están separadas por el SEPTO interauricular. Su función es recoger la sangre que llega al corazón antes de que sea enviada a las cámaras inferiores o VENTRICULOS, separados entre sí por el SEPTO interventricular. Los ventrículos tienen la responsabilidad del bombeo de la sangre. El ventrículo izquierdo es la cavidad más grande y fuerte del corazón. Las paredes del ventrículo izquierdo tienen un grosor de poco más de un centímetro, pero tienen la fuerza suficiente para impeler la sangre a través de la válvula aórtica hacia el resto del cuerpo.
Las aurículas están separadas de los ventrículos por las VALVULAS AURICULOVENTRICULARES (mitral y tricúspide). Estas válvulas se abren pasivamente cuando la presión en las aurículas supera a la presión que existe en los ventrículos. De forma similar, los ventrículos están separados de las arterias por las VALVULAS SEMILUNARES (aórtica y pulmonar), las cuales evitan el retorno sanguíneo de arterias hacia ventrículos. Colectivamente se denominan al conjunto de las válvulas del corazón como VALVULAS CARDIACAS.
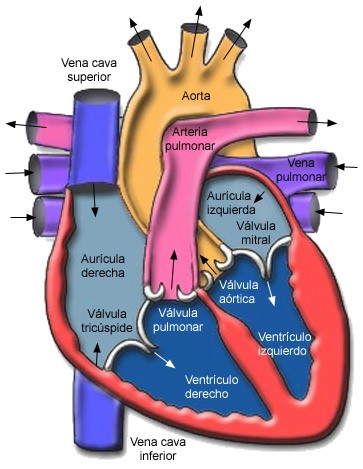
¿Qué son las válvulas cardíacas?
Las válvulas que controlan el flujo de la sangre por el corazón son cuatro:
- La válvula tricúspide controla el flujo sanguíneo entre la aurícula y el ventrículo derechos.
- La válvula pulmonar controla el flujo sanguíneo del ventrículo derecho a las arterias pulmonares, las cuales transportan la sangre a los pulmones para oxigenarla.
- La válvula mitral permite que la sangre rica en oxígeno proveniente de los pulmones pase de aurícula a ventrículo izquierdo.
- La válvula aórtica permite que la sangre rica en oxígeno pase del ventrículo izquierdo a la aorta, la arteria más grande del cuerpo, la cual transporta la sangre al resto del organismo.
Existen dos sistemas de circulación sanguínea: circulación pulmonar y circulación sistémica. En la circulación pulmonar, el ventrículo derecho bombea la sangre hacia los pulmones. Aquí, la sangre se oxigena. Esta sangre oxigenada retorna a la aurícula izquierda mediante las venas pulmonares (son 4 dos por cada pulmón).
En la circulación sistémica, el ventrículo izquierdo bombea la sangre oxigenada a todos los órganos y sistemas del cuerpo. Los tejidos toman el oxígeno y los nutrientes que necesitan y eliminan CO2 y productos de deshecho a la sangre. La sangre llamémosla no oxigenada retorna entonces a la aurícula derecha mediante dos grandes venas (la Cava inferior y la Cava superior). Con esto observamos que el lado izquierdo del corazón es el responsable del bombeo de sangre a todos los sistemas y órganos del cuerpo, por lo que es significativamente más musculoso que el lado derecho del corazón.
El corazón provee la sangre a la circulación sistémica y pulmonar mediante una acción coordinada. El período de contracción cardiaca en el cual la sangre es enviada de los ventrículos hacia las arterias, es llamado SÍSTOLE. Tras la contracción, el corazón se relaja momentáneamente, recibiendo la sangre que llega de las venas, por tanto, de llenado. Este período es llamado DIÁSTOLE.
Como todos los órganos, el corazón recibe el oxígeno y los nutrientes que necesita para su función a través de la sangre. Este sistema circulatorio, llamado CIRCULACIÓN CORONARIA, provee al corazón la sangre que necesita para su correcto funcionamiento.
El latido cardiaco
Un latido cardíaco es una acción de bombeo en dos fases de aproximadamente un segundo. A medida que se va acumulando sangre en las cavidades superiores (las aurículas derecha e izquierda), el marcapasos natural del corazón envía una señal eléctrica que estimula la contracción de las aurículas. Esta contracción impulsa sangre a través de las válvulas tricúspide y mitral hacia las cavidades inferiores que se encuentran en reposo (los ventrículos derecho e izquierdo). Esta fase de la acción de bombeo (la más larga) se denomina diástole ventricular.
La segunda fase de la acción de bombeo comienza cuando los ventrículos están llenos de sangre. Las señales eléctricas generadas se propagan por una vía de conducción eléctrica a los ventrículos estimulando su contracción. Esta fase se denomina sístole ventricular. Al cerrarse firmemente las válvulas tricúspide y mitral para impedir el retorno de sangre, se abren las válvulas pulmonar y aórtica.
Al mismo tiempo que el ventrículo derecho impulsa sangre a los pulmones para oxigenarla, fluye sangre rica en oxígeno del ventrículo izquierdo hacia todo el organismo.
Tras la contracción de los ventrículos para impulsar la sangre, estos se relajan y las válvulas pulmonar y aórtica se cierran. Al reducirse la presión en los ventrículos se abren las válvulas tricúspide y mitral y el ciclo comienza otra vez. Esta serie de contracciones se repite constantemente, aumentando en momentos de esfuerzo y disminuyendo en momentos de reposo.
Pero el corazón no actúa en forma independiente. El cerebro detecta las condiciones a nuestro alrededor (el clima, los factores estresantes y el nivel de actividad física) y regula el aparato cardiovascular para poder satisfacer las necesidades del organismo en esas condiciones.
0 comentarios - 202121abr
¿Qué es la cardioversión eléctrica?
* Artículo del Dr. Jaume Riba, cardiólogo del Hospital Quirónsalud Barcelona.
Actualmente, en una consulta de cardiología es muy frecuente (por lo menos dos a la semana), solicitar una cardioversión eléctrica.
¿De que se trata una cardioversión eléctrica?
Es un procedimiento que consiste en aplicar sobre el tórax del paciente una descarga breve y controlada, con la intención de finalizar arritmias cardíacas rápidas (regulares o irregulares) y restablecer el ritmo normal del corazón que lo llamamos ritmo sinusal.
¿Cuándo y porqué se realiza?
Se realiza en dos tipos de situaciones: Urgente en el caso de pacientes que están graves debido a la arritmia o bien programada si el paciente está estable y tolera bien la arritmia.
La cardioversión puede corregir los latidos del corazón demasiado rápidos (a lo que llamamos taquicardia) o irregular (en este caso lo llamamos fibrilación auricular o aleteo).
Vamos hacer más énfasis en comentar esta arritmia (fibrilación auricular) porque tal como ya he comentado, el motivo más frecuente (casi más del 95%) porque se solicita este procedimiento (cardioversión eléctrica) es debido a esta arritmia.
La fibrilación auricular es la arritmia más frecuente en todo el mundo sobre todo a partir de 60 años, aumentando progresivamente con la edad y cuando aparece, el ritmo normal del corazón se altera, suele acelerarse a pesar de estar en reposo, deja de ser regular y constante, y el tiempo entre latido y latido es desigual. Lo llamamos que "fibrila" (como si temblara). Esta pérdida de sincronía en el ritmo cardíaco puede ocasionar la formación de coágulos de sangre en el interior del corazón, y esto hace que el vaciado de sangre de las aurículas puede no ser total.
Si se desprenden estos coágulos puede dar lugar a obstrucciones en las arterias del cerebro (y se produce lo que llamamos un ictus) o bien en otras localizaciones (y en este caso lo llamamos embolia arterial periférica).
La aparición de esta arritmia aparte de asociarse más frecuentemente a enfermedades propias del corazón (hipertensión arterial, infarto de miocardio etc), puede ocurrir en muchas ocasiones sin tener enfermedades del corazón, como tener una predisposición genética, apneas del sueño, abuso de alcohol y estimulantes, estrés emocional y físico, obesidad, falta de ejercicio (vida sedentaria).
El diagnóstico es muy fácil con un Electrocardiograma, que se hace habitualmente en la consulta.
El tratamiento puede realizarse de tres formas, dependiendo de la gravedad y de la frecuencia de los síntomas, así como la existencia o no de enfermedad cardiovascular asociada. El objetivo es restaurar el ritmo normal del corazón. A parte de la cardioversión también se hace con fármacos antiarrítmicos que lleva más tiempo, con una ablación en caso de varias recurrencias (con la introducción de catéteres intracardiacos) o bien en corregir las situaciones que pueden provocan esta arritmia.
¿Cómo se realiza?
Tal como ya hemos comentado se administra una descarga eléctrica breve y controlada, con dos palas mecánicas conectadas a un desfibrilador que se sitúan sobre el tórax, protegido por dos pegatinas protectoras, para evitar quemazón o irritación, de modo que el corazón queda entre ellas, en el camino del haz eléctrico. Permite al médico observar en el mismo instante si el procedimiento ha restablecido el latido normal del corazón.
La cardioversión eléctrica como toda descarga eléctrica, es dolorosa, por lo que se realiza bajo un breve periodo de sedación profunda. Aunque la descarga es inferior a un segundo, la preparación del paciente, sedación incluida, hacen que el procedimiento dure de 15 a 30 minutos.
Tras la cardioversión los pacientes normalmente pueden irse a casa a las pocas horas, una vez recuperados de los anestésicos y sedantes, si no hay complicaciones ni otros motivos para seguir ingresados en el hospital.
¿Cuál es su preparación?
Suele programarse con antelación, pero de todas maneras si los síntomas son graves, es posible que deban someterte a una cardioversión en un entorno de emergencia.
Por lo general, no se puede comer ni beber nada durante unas ocho horas antes del procedimiento. El médico te informará si puedes tomar tus medicamentos habituales antes del procedimiento. Si toman medicamentos antes del procedimiento, se tiene que beber a sorbos sólo la cantidad de agua necesaria para tragar las pastillas.
En algunas ocasiones se debe someter a un procedimiento denominado ecocardiograma transesofágico , en el caso que sea urgente para comprobar si hay coágulos de sangre en el corazón. Los coágulos de sangre pueden desprenderse por la cardioversión y provocar complicaciones como por ejemplo una embolia cerebral (o que llamamos ictus). El médico decide si necesita un ecocardiograma transesofágico antes de la cardioversión.
Si encuentra coágulos de sangre, el procedimiento se retrasará entre tres y cuatro semanas. Si la cardioversión no es urgente se prescribe tratamiento anticoagulante tres o cuatro semanas antes de la cardioversión para asegurar no hayan coágulos.
¿Cuáles son los resultados del procedimiento?
La probabilidad de restaurar el ritmo normal es en general alta pero muy variable y depende del tipo de arritmia, de la duración de ésta, del tratamiento farmacológico previo, de la presencia o no de otras alteraciones del corazón, de otras enfermedades asociadas, de factores constitucionales, etc.
Aunque el éxito del procedimiento es alto, cabe tener en cuenta que la cardioversión no cura la arritmia, sino que la quita temporalmente, por lo que el médico suele aconsejar que se hagan cambios en el estilo de vida para mejorar la salud cardíaca y así prevenir o tratar las afecciones que pueden causar arritmias, como la presión arterial y otras causas que hemos comentado anteriormente (evitar cafeína o alcohol etc).
Molestias y complicaciones después de la cardioversión
La cardioversión eléctrica en líneas generales es un procedimiento seguro y eficaz.
Suele quedar una irritación o incluso una pequeña quemadura en la zona donde se aplica la descarga. Exceptuando esto en la mayoría de los casos es un procedimiento bien tolerado con una incidencia de complicaciones inferior al 5%.
Tal como ya he comentado estas arritmias favorecen la formación de trombos dentro las cavidades del corazón y pueden liberarse durante la cardioversión y producir lesiones en distintos órganos en donde vayan a parar. El más grave es en cerebro (ictus). Para prevenir esto se adoptan una serie de medidas ya comentadas (anticoagulación previa o ecotransesofágico).
Otras complicaciones en pacientes con otras enfermedades asociadas (especialmente cardíacas o pulmonares) puede producirse insuficiencia cardiaca o respiratoria durante o en las primeras 24 horas.
0 comentarios
Bienvenido al blog del servicio de cardiología de Hospital Quirónsalud Barcelona. Este espacio está creado para aconsejarte e informarte sobre las enfermedades cardiovasculares, principal causa de muerte en todo el mundo. La mayoría de las enfermedades cardiovasculares pueden prevenirse actuando sobre los factores de riesgo, y es por este motivo por el que te ofreceremos información periódica para que puedas actuar en consecuencia. Estamos abiertos a que nos plantees tu duda o cuestión. Será un placer atenderte.
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
 2.016
2.016
 2.015
2.015
 2.014
2.014
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.


















