Quirónsalud
Blog del Dr. Francois Peinado. Urología. Complejo hospitalario Ruber Juan Bravo
- 202324jul
SÍNTOMAS DE LA ENFERMEDAD DE LA PEYRONIE POR EDADES (2ª PARTE)
Para proseguir con los diferentes síntomas de la Enfermedad de La Peyronie en función de la edad exponemos a continuación las conclusiones de este estudio.
DISCUSIÓN
Se exploraron cómo, en pacientes que buscan ayuda médica para la EP, la interacción entre la edad y la curvatura del pene podría afectar la percepción del dolor peneano, síntomas psicológicos y físicos y molestias.
Los hallazgos actuales muestran que una edad más joven y una mayor curvatura se asocian con síntomas psicológicos y físicos más elevados, una edad más joven se asocia con una mayor gravedad del dolor de pene, mientras que una mayor curvatura se asocia con una mayor molestia, independientemente de la edad del paciente en el momento de la presentación.
Por lo general, la EP tiene un pico en hombres de mediana edad, con un aumento de la prevalencia del 1,5% al 6,5% entre los 30 y los 70 años de edad. Sin embargo, estudios recientes informaron de una prevalencia creciente de EP en hombres de menos de 40 años, que oscila entre el 1,5% y el 16,9% en las últimas décadas. En comparación con los datos anteriores, encontramos una mayor prevalencia de pacientes jóvenes que buscan primera ayuda médica para la EP, con casi un 20% de ellos de menos de 40 años. En este sentido, Paulis et al. han planteado la hipótesis de una mayor concienciación sobre la EP entre los pacientes jóvenes en las últimas décadas, probablemente debido a un mayor uso de la Web como fuente de información andrológica. No podemos confirmar ni rechazar esta hipótesis, ya que estos datos no se han recogido de forma exhaustiva en nuestro entorno.
Cabe destacar que la edad se asoció de forma independiente con los tres dominios del PDQ en nuestro análisis. De relevancia clínica, en comparación con los hombres de más edad, los pacientes más jóvenes presentaban en la primera evaluación médica un dolor peneano más intenso a pesar de una curvatura peneana más baja. Este hallazgo confirma observaciones previas que informan que el dolor de pene es el síntoma más angustiante y difícil de tratar en los hombres con EP, con mayor prevalencia y gravedad en los pacientes más jóvenes, independientemente del tamaño de la placa y el grado de curvatura.
En 2007, Deveci et al. compararon retrospectivamente las características de 296 pacientes afectados por EP estratificados en jóvenes (<40 años) y mayores (>40 años). El síntoma más frecuentemente reportado en la primera evaluación clínica en el grupo más joven fue el dolor de pene, a pesar de la curvatura similar del pene en comparación con los pacientes de mayor edad. Flores et al., en un estudio retrospectivo monocéntrico que incluyó a 431 pacientes que buscaron ayuda médica por primera vez para la EP, confirmaron que la edad más joven era el factor más significativo asociado con el dolor de pene puntuado objetivamente con el PDQ. Aquí, confirmamos los datos anteriores, utilizando un cuestionario riguroso para abordar los diferentes síntomas.
Además, observamos que los grados más altos de curvatura del pene se asociaban con puntuaciones más altas del PDQ - dominio de síntomas físicos y psicológicos; una vez más, cuanto más jóvenes eran los pacientes, más altas eran las puntuaciones del PDQ para una curvatura determinada. El dominio PDQ - síntomas físicos y psicológicos se centra en el grado de preocupación de los pacientes por la posibilidad de dañarse el pene durante la actividad sexual; cuántas dificultades encuentran durante la penetración vaginal y para disfrutar plenamente de la relación sexual debido a la curvatura del pene.
En un estudio prospectivo realizado por Tal et al. en el que participaron 32 pacientes menores de 19 años, se preguntó a los pacientes sobre el nivel de malestar psicológico debido a la enfermedad y se revisaron las consultas médicas anteriores o recientes por depresión o ansiedad. Se observó que la mayoría de ellos informaron de un impacto psicológico negativo sustancial en la calidad de vida, con alteraciones del estado de ánimo, depresión, baja autoestima y angustia emocional.
Además, en su revisión sistemática, Terrier y Nelson mostraron que casi el 50% de los hombres con Peyronie padecían síntomas depresivos y casi el 80% informaron de malestar debido a la propia enfermedad. Nuestros resultados están en línea con estos hallazgos, sugiriendo que es más probable que los pacientes más jóvenes se vean afectados por angustia tanto física como psicológica debido a la curvatura del pene.
Por último, a los pacientes les preocupa el aspecto estético de su pene y sus consecuencias en las relaciones sexuales vaginales. Esta cuestión se evalúa mediante
el PDQ - dominio de síntomas molestos. Estudios previos reportaron que los hombres con una mayor curvatura tienen más preocupaciones con respecto al tamaño y la morfología de su cuerpo peneano. Los hallazgos sugirieron que mientras a grados más bajos de curvatura peneana la molestia debida a la EP era mayor en los pacientes más jóvenes con respecto a los mayores, la molestia era mayor a curvaturas más altas (aproximadamente más de 50 grados) independientemente de la edad del paciente. Los hallazgos están de acuerdo con la literatura actual, que sugiere 50º como un punto de corte fiable para diferenciar severa curvatura grave, un umbral asociado a una mayor dificultad para la penetración vaginal.
Clínicamente relevante fue el hallazgo de que la relación entre las preocupaciones psicosexuales y físicas y la curvatura del pene no es simplemente lineal, sino que también depende de la edad. Los pacientes más jóvenes, que son los más afectados por el dolor y la angustia psicológica, son los que deberían recibir un asesoramiento más cuidadoso sobre los posibles tratamientos para la EP.
CONCLUSIONES
Casi uno de cada cinco hombres que buscan primera ayuda médica para la EP tiene menos de 40 años de edad en el contexto de la vida real. Las edades más tempranas se asociaron con mayor dolor de pene reportado; mientras que las edades más tempranas y las curvaturas más severas se asociaron con mayores síntomas psicológicos y físicos y molestias.
- 202320jun
SÍNTOMAS DE LA ENFERMEDAD DE LA PEYRONIE POR EDADES (1ª PARTE)
A continuación, describo un estudio sobre la Enfermedad de La Peyronie en relación a los síntomas que presentan los pacientes en función de su edad.
INTRODUCCIÓN
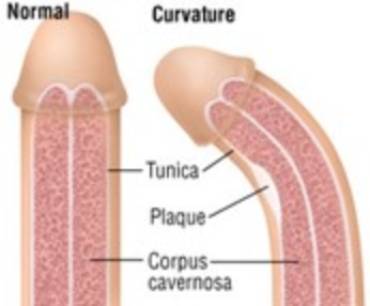
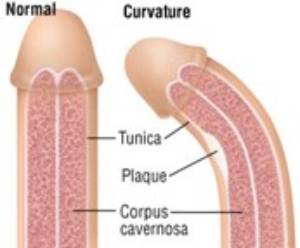
La enfermedad de Peyronie (EP) o curvatura de pene en erección se caracteriza por una reacción inflamatoria inicial que afecta a la túnica albugínea del pene, seguida de la formación de placas inelásticas fibrosas y/o calcificadas.
Los pacientes pueden experimentar dolor de pene, junto con deformidad, estrechamiento, curvatura, acortamiento y posible disfunción eréctil (DE) de diversa gravedad. De todos ellos, el dolor de pene es una queja frecuente, referida por más de un tercio de los pacientes en las fases iniciales, y que generalmente se resuelve a lo largo de los primeros 12 meses tras la aparición. Sin embargo, en algunos casos, el dolor puede persistir incluso en la fase crónica y convertirse en un problema incapacitante.
Según los datos publicados, la incidencia de la EP aumenta con la edad y alcanza su punto máximo en la quinta década de la vida, con una edad media de presentación de 54,3 años. Sin embargo, una proporción no despreciable de hombres jóvenes se ven afectados por esta enfermedad. Estudios anteriores demostraron que los hombres más jóvenes que se presentan por disfunción sexual (por ejemplo, disfunción eréctil) tienen una menor satisfacción sexual para el mismo estado de función eréctil y pueden merecer más atención clínica, por lo que requieren un tratamiento aún más personalizado.
El Peyronie tiene un gran impacto en la salud psicológica de los pacientes, en su bienestar emocional y en la relación con sus parejas sexuales. De hecho, hasta el 48% de los hombres con EP presentan síntomas depresivos y el 54% refieren dificultades en la relación y miedo a no satisfacer a sus parejas.
El cuestionario de la enfermedad de La Peyronie (PDQ-15) es un cuestionario auto informado de 15 preguntas validado en pacientes con EP crónica/estable (síntomas de 12 meses o más de duración), que evalúa la gravedad y los aspectos físicos y psicosexuales de los síntomas de EP en tres escalas: "síntomas psicológicos y físicos", "dolor peneano" y "molestias por síntomas" durante el coito vaginal en los últimos 3 meses. Teniendo en cuenta el enorme impacto de la EP en el bienestar físico y psicológico de los pacientes, este estudio intentó identificar posibles diferencias relevantes en las características clínicas de los pacientes según la edad a la que buscan ayuda médica por primera vez para la EP y evaluar cómo el dolor de pene, los síntomas físicos y psicológicos, así como las molestias relacionadas con la EP, pueden variar según la edad y la gravedad de la curvatura en la primera presentación.
RESULTADOS
La mediana de edad global fue de 55 (44-63) años. De 129, 24 (18,6%) pacientes eran ≤40, y 105 (81,4%) eran >40 años, respectivamente.
Los pacientes más jóvenes tenían un IMC más bajo y menos comorbilidades en comparación con los pacientes de más edad. Los pacientes más jóvenes y los de más edad no diferían en cuanto al hábito tabáquico, la disfunción eréctil y las puntuaciones del dominio de la erección. Por el contrario, los pacientes más jóvenes presentaban una curvatura de menor grado en comparación con los pacientes de más edad, mientras que no se encontraron diferencias en cuanto al tiempo transcurrido desde el inicio de la enfermedad, el tamaño de la placa y la dirección de la curvatura del pene entre los grupos.
Asimismo, los pacientes más jóvenes y los de más edad eran comparables en cuanto a la puntuación total del PDQ, los síntomas psicológicos y físicos y los dominios de molestia de los síntomas, mientras que los pacientes más jóvenes tenían puntuaciones más altas en el dominio de dolor peneano.
- 202217may
BAJA CALIDAD DE LOS ESTUDIOS DE PEYRONIE
En este artículo que me solicitaron desde la Sociedad Urológica Madrileña resumo un artículo que me ha parecido muy interesante sobre las publicaciones que se hacen de la Enfermedad de La Peyronie y la poca calidad metodológica que tienen la mayoría de esas publicaciones. Para seguir investigando en esta enfermedad tan compleja, necesitamos mejorar los estudios y los protocolos de los estudios que elaboramos.
El Journal of Sexual Medicine ha publicado un artículo titulado "Un análisis crítico de las revisiones sistemáticas y los metaanálisis sobre la enfermedad de Peyronie". A continuación, detallo las conclusiones más relevantes sobre el mismo.

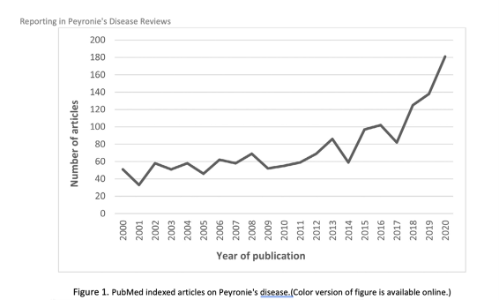
El número de artículos publicados sobre la Enfermedad de La Peyronie ha ido creciendo en los últimos años; una breve búsqueda de literatura demuestra que entre los años 2000 y 2020, el número de artículos indexados en PubMed creció de 51 a 181 (Figura 1). Aunque el conocimiento de la EP ha aumentado, en particular debido a la comercialización generalizada de la colagenasa (Xiaflex), los retos inherentes al manejo de esta compleja enfermedad permanecen. Hay una amplia gama de tratamientos disponibles, pero pocos ensayos clínicos bien diseñados con medidas de resultados validadas para guiar la toma de decisiones clínicas.
Las revisiones sistemáticas (RS) y los metaanálisis (MA) proporcionan el mayor nivel de evidencia posible en la literatura médica. Estos estudios buscan, valoran y resumen los resultados de múltiples estudios para orientar la toma de decisiones clínicas y la política sanitaria sobre intervenciones médicas. Sin embargo, dependen en gran medida de la calidad de los estudios incluidos y pueden ser en sí mismos propensos al sesgo y a la interpretación errónea. Las listas de comprobación como la "Preferred Reporting Items for Systematic Reviews and Meta-Analyses" (PRISMA) y la "A MeaSurement Tool to Assess systematic Reviews" (AMSTAR) ayudan a los autores y metodología de sus estudios.
Hasta el momento actual, la calidad de las RS y las MA no ha sido evaluada en la EP. La hipótesis que formulan los autores es que la heterogeneidad de los estudios sobre esta enfermedad impacta negativamente en la fuerza y la aplicabilidad de las RS y las MA subsecuentes. El objetivo principal de este análisis fue evaluar la calidad de la metodología y la presentación de informes de RS y MA. El objetivo secundario fue describir la autoría y el origen institucional de estos estudios.
MÉTODOS BÚSQUEDA Y SELECCIÓN DE ESTUDIOS
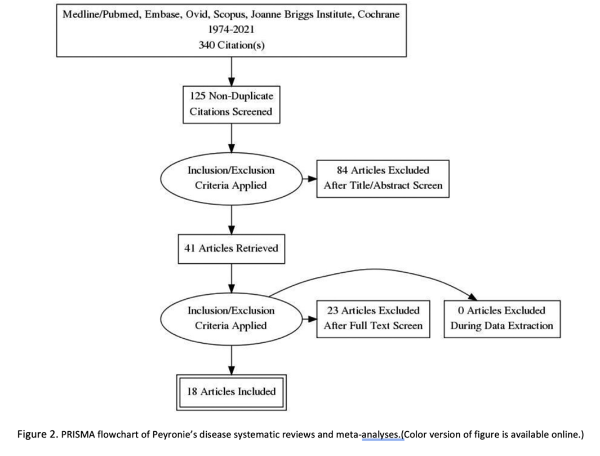
El registro en PROSPERO, el registro internacional prospectivo de revisiones sistemáticas no fue posible porque no incluye revisiones puramente metodológicas. Por lo tanto, el protocolo a priori se registró utilizando la plataforma Open Science Framework. En enero de 2021, se realizó una búsqueda electrónica sistemática de la literatura inglesa publicada desde 1974 hasta 2021 para identificar los RS y MA originales centradas en EP (Figura 2).
La fiabilidad entre revisores para la selección de estudios y la extracción de datos se evaluó mediante la estadística kappa, en la que +1 indica un acuerdo completo y -1 indica un desacuerdo completo entre revisores emparejados.
RESULTADOS
La producción inicial de artículos de la búsqueda electrónica en las bases de datos Medline/PubMed, Embase, Ovid, Scopus, Joanne Briggs Institute y Cochrane fue de 340 artículos. Tras eliminar 215 artículos duplicados, quedaron 125 artículos (Figura 2).
Inicialmente se realizó un cribado del título y del resumen. Se excluyeron 84 artículos porque no eran relevantes para la consulta. Esto dejó 41 artículos para la revisión del texto completo, de los cuales se excluyeron 23 artículos. Por lo tanto, se incluyeron en el análisis 18 artículos (Figura 2).
En cuanto al consenso, la media kappa como medida de acuerdo interobservador fue de 0,72, con un rango de 0,61 (revisión del texto completo) a 0,83 (revisión del título y el resumen).
El desglose de los artículos completos fue de 13 revisiones sistemáticas, 2 MA y 2 combinados. Quince (88%) artículos se publicaron después del año 2009, cuando se publicaron las directrices PRISMA. Doce revistas diferentes estuvieron representadas, siendo la más común Sexual Medicine Reviews (3/17). Las siguientes más comunes fueron Journal of Urology, International Journal of Impotence Research y Sexual Medicine con 2 artículos cada una.
La mediana del factor de impacto de las revistas en 2019 fue de 1,9 (IQR 1,4-3,3).
La mediana del número de autores fue de 4 (IQR 3-6). En cuanto a la autoría, un individuo fue coautor de 3 artículos, y otros 2 individuos fueron coautores de 2 artículos cada uno. Las instituciones de los autores principales representaban una variedad de países, incluyendo 4 artículos de los Estados Unidos, 2 de Italia, 2 del Reino Unido y 2 de Brasil.
En total, las fuentes bibliográficas primarias se publicaron entre un amplio rango de años, desde 1953 hasta 2020. La mediana del número de estudios primarios revisados fue de 31 (IQR 12 -52). Los temas cubiertos estaban principalmente relacionados con el tratamiento no quirúrgico de la EP (12/17, 71%) más que con el tratamiento quirúrgico (4/17, 24%).
Los 17 artículos completos tenían una media del 54% de cumplimiento de los criterios AMSTAR-2 y del 74% de cumplimiento de los criterios PRISMA. La omisión más común en los criterios AMSTAR-2 fue el ítem 10 (0/17), informando de las fuentes de financiación de los artículos incluidos en la revisión.
Los criterios AMSTAR-2 fueron críticamente bajos en 11/17 estudios. Las omisiones más comunes en los criterios PRISMA fueron el punto 5 (12/17), que indica la presencia de un protocolo de revisión y la información de registro si está disponible, y el punto 22, que presenta los resultados de la evaluación del riesgo de sesgo en los estudios. Incluyendo el resumen de una conferencia, la adhesión media a los criterios de resumen PRISMA fue del 63%.
El análisis expuso una preocupación "Alta" con respecto a los criterios de elegibilidad de los estudios en 4 de 17 (24%) trabajos y con respecto a los métodos utilizados para identificar y seleccionar los estudios en 6 de 17 trabajos (35%). Hubo una preocupación "alta" con respecto a los métodos utilizados para recopilar datos y evaluar 12 de 17 estudios (71%). Por último, hubo una preocupación "alta" con respecto a la síntesis y los resultados en 8 de 17 estudios (47%).
DISCUSIÓN
Es imperativo pensar críticamente sobre la metodología de investigación presentada en las publicaciones científicas. Aunque la presentación de esta metodología no siempre refleja la calidad del propio estudio, los revisores y los lectores no tienen un método mejor para determinar de forma independiente el valor de un estudio y sus resultados. Se han desarrollado varias directrices para garantizar que los aspectos críticos de la metodología de investigación se lleven a cabo y se comuniquen en una variedad de tipos de estudios. En consecuencia, muchos grupos han explorado el uso de estas directrices para evaluar la calidad de la evidencia en la literatura publicada en su campo.
El objetivo principal en este estudio fue evaluar la calidad de la literatura sobre EP examinando específicamente la RS y la MA. Las listas de control AMSTAR-2 y PRISMA fueron desarrolladas para ayudar a los autores y revisores para una mejor interpretación y valoración de los resultados. Sin embargo, los artículos sólo tenían un 54% y un 74% de adhesión a los criterios AMSTAR-2 y PRISMA, respectivamente. Estos hallazgos se hacen eco de los de Bhambhvani et al, que descubrieron que 0 de 27 publicaciones sobre infertilidad masculina cumplían todos los criterios de AMSTAR. Estas críticas no son exclusivas del ámbito de la andrología, ya que O'Kelly et al encontraron que la falta de adherencia a PRISMA y AMSTAR oscilaba entre el 30 y el 50% en las RS y MA realizadas en pediatría.
Algunos ítems fueron problemas recurrentes en múltiples estudios, como la falta de registro de los protocolos de estudio para permitir la comparación de los análisis a priori frente al post hoc (ítem 5 de PRISMA). El ítem 10 de AMSTAR-2 fue aún más comúnmente ignorado, ya que evaluaba la información sobre la financiación de los estudios primarios. Si no se informa de la fuente de financiación de los estudios primarios, no se puede evaluar la posible influencia de patrocinadores externos en las revisiones sistemáticas.
Aunque la adhesión a los criterios AMSTAR-2 es una forma sencilla de conceptualizar la presentación de informes, esta lista de comprobación estaba destinada a proporcionar una calificación de calidad general en lugar de una puntuación numérica. Para ello, también se evaluó la calidad general y se encontró que el 65% de los estudios en el resultado de la revisión tenían un nivel de confianza críticamente bajo en los resultados de revisión. Una calificación "críticamente baja" indica que no se debe confiar en el estudio para proporcionar un resumen preciso y completo de los estudios disponibles.
Utilizando la herramienta ROBIS, se encontró una gran preocupación en hasta el 71% (12/17) de los estudios en el ámbito de la recopilación de datos y la evaluación del estudio. Esto parece ser un problema en todas las subespecialidades de la urología; incluso entre las RS que informaron de la adhesión a los criterios PRISMA, Aro et al. encontraron que sólo el 17% buscó en registros de ensayos clínicos, lo que puede afectar al sesgo de publicación. El ámbito con menor RoB fue el de los criterios de elegibilidad del estudio, con un 24% (4/17).
También existen directrices PRISMA para la presentación de resúmenes de RS, ya que los lectores suelen basar su impresión inicial de un artículo en el resumen. Los resúmenes deben ser transparentes y suficientemente detallados en cuanto a la metodología y las conclusiones del trabajo. La mediana de adherencia en esta área fue baja. Los autores encontraron que la adherencia a los resúmenes PRISMA y las áreas más comúnmente omitidas fueron los métodos de evaluación de los resultados y la información sobre la financiación de la propia RS. Por lo tanto, concluyen que no se debe pasar por alto la presentación de resúmenes, ya que tiene un propósito importante.
El objetivo secundario era realizar un análisis bibliométrico de la autoría y el origen institucional de los estudios. Estudios anteriores han sugerido que la autoría ha ido aumentando debido a la adecuada colaboración multiinstitucional o de los estudios cada vez más complejos, así como de incentivos menos apropiados, como el de la presunción de publicación. En el análisis de la literatura de EP, la mediana del número de autores de 4 parecía totalmente razonable para las RS y Rezaee et al. también descubrieron que los artículos de revisión tenían un número medio de autores inferior al de los artículos originales (4,3 frente a 6,0) en su análisis de las tendencias de autoría.
Las conclusiones no dejan de tener en cuenta la dificultad de realizar ensayos controlados aleatorios en ciertos procesos de la enfermedad. Los ensayos en EP tienden a tener pocos pacientes y varían tanto en la metodología como en las medidas de resultado. Además, hay un bajo nivel de apoyo financiero para los estudios, ya que Christiansen et al. encontraron que solo el 15% de los artículos primarios sobre EP fueron financiados por alguna fuente. Sin embargo, se necesitan más ensayos controlados aleatorios de alta calidad en la EP, y los RS y MA deben centrarse en estos ensayos de alta calidad.
Una RS/MA de alta calidad no puede realizarse con datos limitados o de baja calidad. Con el aumento de la calidad y la homogeneidad de la literatura sobre EP, un número cada vez mayor de RS incluirá también MA y esto será lo que pueda impulsar cambios en la práctica. Esta revisión debe ser un paso hacia una mayor transparencia en la metodología de investigación. Muchas revistas, como European Urology, Journal of Urology, British Journal of Urology International, Journal of Sexual Medicine y Urology, ya respaldan el cumplimiento de las directrices de presentación de informes PRISMA.
CONCLUSIÓN
La información transparente de la metodología y los resultados en RS y MA es crucial para mantener la integridad de la investigación y permitir una interpretación precisa de los resultados. A pesar del creciente número de publicaciones en EP, muchos de estos estudios no cumplen con los criterios metodológicos aceptados para la presentación de resultados. Los autores deben tratar de realizar ensayos pro-específicos de alta calidad; idealmente ensayos controlados aleatorios con mediciones de resultados objetivas y estandarizadas cuando sea posible. Los autores, los revisores y las revistas deberían trabajar para conocer y utilizar las directrices de información estándar para mejorar la calidad de la evidencia en la RS resultante.
Journal of Sexual Medicine - Enfermedad de La Peyronie - publicaciones - artículos - ensayos clínicos - tratamientos - literatura médica - revisiones sistemáticas - metaanálisis - interpretación - métodos de búsqueda - selección de estudios - resultados - conclusión - quirónsalud - Complejo Hospitalario Ruber Juan Bravo - Dr. Francois Peinado Ibarra0 comentarios - 20228mar
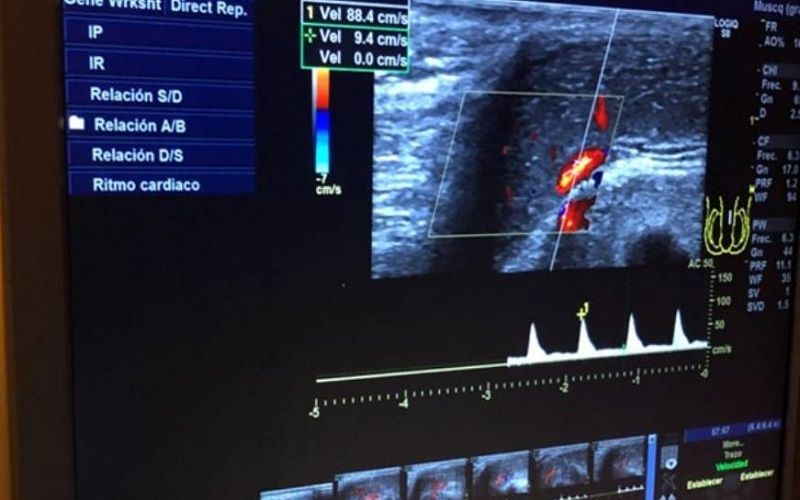
ECOGRAFÍA DOPPLER DE PENE (II)
La ecografía del pene para la evaluación de la disfunción eréctil se realiza con el paciente en posición supina y con la ayuda de medicamentos erectogénicos inyectados directamente en los cuerpos cavernosos.
En nuestra práctica inyectamos aproximadamente de 10 a 20 mcg de alprostadilo y raramente repetimos la dosis para minimizar el riesgo de priapismo, hematoma, dolor e hipotensión. Un transductor lineal de 12 MHz se utiliza entonces para evaluar la anatomía del pene y la hemodinámica tanto en las vistas longitudinales y transversales. El flujo sanguíneo de la arteria cavernosa se evalúa colocando la sonda en el área más proximal del pene, típicamente en la unión penoscrotal, con el fin de minimizar el efecto que la presión intracavernosa tiene en las velocidades sistólicas máximas y diastólicas finales. Nos aseguramos de que la sonda está inclinada en un ángulo de menos de 60 grados con respecto al pene con el fin de capturar lecturas hemodinámicas precisas. Una velocidad sistólica máxima (PSV) de >35 cm/s se considera normal, < 25 cm/s es sugerente de insuficiencia arterial, y un valor entre 25 y 35 se considera una zona gris y debe interpretarse con precaución. En los hombres más jóvenes, el tono simpático del estrés psicológico puede afectar al PSV y parece estar dentro del rango indeterminado o incluso bajo. También se mide la velocidad diastólica final de la arteria cavernosa y un valor de >5 cm/s sugiere una fuga venosa. Valores adicionales como el índice de resistencia, tiempo de subida sistólica, y tiempo de aceleración del flujo sanguíneo dentro de las arterias cavernosas puede ayudar a definir una imagen más definida de las variaciones de flujo que pueden estar presentes.

Las recomendaciones establecen que los pacientes que son jóvenes, que tienen un fuerte historial familiar de enfermedad cardíaca, una historia de trauma pélvico, una fuerte probabilidad de disfunción eréctil primaria psicogénica, una enfermedad de Peyronie (EP) concomitante o antecedente de haber tenido una DE permanente, pueden beneficiarse de esta prueba. En nuestra práctica, lo más común es emplear la ecografía Doppler de pene para guiar el tratamiento de pacientes que han fallado la terapia de disfunción eréctil y desean explorar tratamientos alternativos. Esto es especialmente cierto para aquellos que son menores de 40 años, que han sufrido un trauma pélvico previo, que han sido sometidos previamente a una cirugía prostática, vesical o rectal, o que tienen deformidades del pene como puede ser la Enfermedad de La Peyronie.
La ecografía de pene también puede tener el beneficio adicional de identificar a los hombres con un mayor riesgo de enfermedad cardiovascular, hallazgos que incluyen calcificaciones de la arteria cavernosa o engrosamiento de la íntima. Esta prueba es importante porque los resultados del examen pueden guiar subsiguientes tratamientos médicos o quirúrgicos como puede ser la colocación de una prótesis de pene o la cirugía de la Enfermedad de La Peyronie o dilucidar enfermedades cardiovasculares tempranas o silentes.
- 202231ene
ECOGRAFÍA DOPPLER DE PENE (I)
La ecografía de pene es, probablemente, la prueba diagnóstica más importante para realizar un estudio en profundidad de las diferentes patologías que afectan al mismo. Esta exploración permite el estudio de las diferentes estructuras del pene: los cuerpos cavernosos responsables de la erección, el cuerpo esponjoso que incluye la uretra y el resto de la vascularización, compuesta por un complejo entramado arterial y venoso.
Las principales patologías de estudio son: la disfunción eréctil, la Enfermedad de La Peyronie o curvatura del pene en erección, los traumatismos, la trombosis de las venas del pene o la presencia de zonas dolorosas o anómalas. Las dos enfermedades que, con diferencia, copan nuestros estudios son: los problemas de erección y el Peyronie.
La prueba se realiza con el pene en flacidez y en erección, lo que permite determinar los cambios vasculares que se producen. En la Enfermedad de La Peyronie, se pueden apreciar las placas que originan la curvatura del pene.

La erección se consigue mediante la inyección indolora de una sustancia llamada Prostaglandina E1 que actúa sin necesidad de estimulación sexual. La exploración tiene una duración de aproximadamente 1 hora, puesto que hay que hacer múltiples mediciones de los diferentes parámetros vasculares a medida que la inyección provoca la erección. En función de los resultados, se determina si un paciente tiene una insuficiencia arterial, venosa o mixta. Esta prueba también es importante en los pacientes con disfunción eréctil psicológica, puesto que ayuda a demostrar la ausencia de causas orgánicas en los problemas de erección.
La ecografía doppler ofrece una información muy precisa sobre los flujos vasculares de las arterias y venas. Esta prueba radiológica también se realiza en otras áreas del cuerpo para estudiar las alteraciones vasculares como son las afecciones de las diferentes arterias (carótida, piernas y brazos). Las ventajas que aporta son: no es invasiva, no es dolorosa y no emite radiaciones.
En los últimos decenios, la ecografía ha ganado una importancia significativa en la evaluación de los sistemas de órganos, y a menudo conduce al diagnóstico de enfermedades y condiciones sin necesidad de exposición a la radiación ionizante. El uso de la ecografía en el manejo de la disfunción eréctil (DE) está bien establecido y se remonta a principios de la década de 1990. Los avances en esta tecnología permiten ahora la evaluación submilimétrica de las estructuras anatómicas en tiempo real. Mientras que la ecografía es ahora la modalidad de imagen primaria utilizada para evaluar los cambios anatómicos y funcionales del pene en el entorno de la disfunción eréctil, su utilidad y popularidad han cambiado en los últimos 30 años.
La disfunción eréctil se define como la incapacidad para alcanzar y/ o mantener una erección suficiente para la satisfacción sexual. La DE generalmente es dividida en tipo orgánica o psicogénica, y dentro de la categoría orgánica, la DE puede ser causada por anormalidades en el flujo sanguíneo. La DE vasculogénica es la causa más común de la DE orgánica y representa aproximadamente un 30%–50% de los casos. La insuficiencia arterial del pene, fuga venosa, o la combinación de los dos define la disfunción eréctil vasculogénica y puede ser diagnosticada usando modalidades de imagen. Antes de la ecografía, la arteriografía y la cavernosometría/ cavernosografía de infusión dinámica eran el estándar en el diagnóstico de insuficiencia arterial y de enfermedad venooclusiva. El advenimiento de la ecografía doppler dúplex de color consolidó ambos estudios e hizo que el diagnóstico de la disfunción eréctil vasculogénica fuera un proceso mucho más simple y convencional, sin exposición al contraste venoso o a la radiación.
Blog especializado en el tratamiento de los problemas de próstata y salud sexual del varón.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.