Quirónsalud
Blog del Dr. Francois Peinado. Urología. Complejo hospitalario Ruber Juan Bravo
- 20175sep
Láser en la cirugía de próstata
El sistema láser utiliza un láser de última generación y alta energía en unión de una fibra óptica. El láser elimina el tejido de la próstata agrandada y además va produciendo una fotocoagulación simultánea de los vasos sanguíneos, evitando prácticamente la posibilidad de sangrado, que es siempre la gran preocupación de los urólogos en la cirugía de la próstata.
El láser verde supuso una auténtica revolución desde su aparición hace ya más de 15 años. Desde el primer láser verde de 80w de potencia, se ha ido mejorando hasta llegar a los 180w del último láser verde.
Pero actualmente, con la irrupción del nuevo láser Cyber Tulio en el mercado y el láser de Holmio, se ha avanzado de manera significativa en el tratamiento de las próstatas de gran tamaño.
VENTAJAS DEL LÁSER EN LA CIRUGÍA DE PRÓSTATA
- Puede administrarse con ingreso hospitalario de 24 horas.
- Virtualmente sin pérdida de sangre. Ideal para pacientes de alto riesgo en tratamiento anticoagulante.
- Alivio rápido de los síntomas.
- Recuperación rápida de la actividad normal del paciente.
- Sondaje vesical generalmente menor de 24-48 horas.
- Los resultados son perdurables en el tiempo.
- Ausencia de incontinencia e impotencia.
ENUCLEACIÓN DE PRÓSTATA
Esta técnica permite, a diferencia de la vaporización que convierte el tejido prostático en agua, extraer grandes tamaños de próstata que luego son sacados mediante un aparato llamado morcelador cuyo fin es triturar los lóbulos prostáticos que hemos dejado caer en la vejiga a través de la enucleación. Es la única técnica endoscópica que permite operar próstatas de tamaño considerables. Además, esta técnica facilita la obtención de tejido prostático para su estudio anatomo-patológico.
277 comentarios - 20236feb
Cirugía de la disfunción eréctil
Existen pocas opciones de tratamiento quirúrgico para la disfunción eréctil. El tratamiento de la disfunción eréctil tiene por objeto proporcionar a la persona una erección suficiente para mantener relaciones sexuales. La cirugía puede ser una opción si los medicamentos y la bomba de vacío no han funcionado. El tratamiento quirúrgico más habitual es el implante de pene.
La mayoría de los médicos inician el tratamiento de la disfunción eréctil con medicamentos. Si éstos no funcionan, se suele recomendar otras terapias, como inyecciones intracavernosas que se introducen dentro del pene para provocar una erección. Si estas terapias no dan resultados satisfactorios, se valoran las opciones quirúrgicas que son el último escalón del tratamiento.
Existen dos tipos de cirugía: los implantes de pene y la reconstrucción vascular.
La cirugía de reconstrucción vascular se realiza rara vez puesto que tiene unas indicaciones muy específicas (casos concretos de traumatismo en el pene o en la pelvis).
La intervención quirúrgica más habitual para la disfunción eréctil con muy buenos resultados es la colocación de una prótesis de pene. La mayoría de estos dispositivos están diseñados para inflarse para la erección y desinflarse para un estado flácido.
Según la Asociación Americana de Urología, las prótesis de pene presentan los mayores índices de éxito y satisfacción entre las opciones de tratamiento de la disfunción eréctil.
También debemos siempre recomendar alguna de las siguientes estrategias de cambio del estilo de vida, aparte de la medicación o la intervención quirúrgica: dejar de fumar, limitar o dejar el alcohol, aumentar la actividad física, mantener un peso corporal moderado y una alimentación saludable.
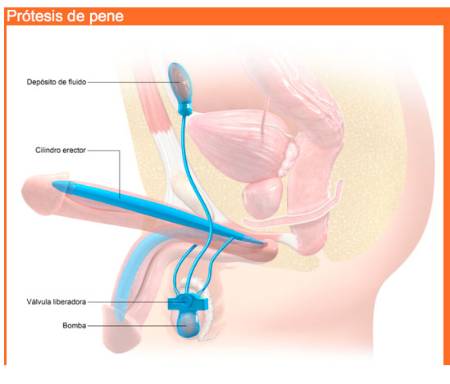
La cirugía de prótesis de pene es un procedimiento definitivo. Consiste en que un cirujano coloque dos cilindros, normalmente de silicona, dentro de los cuerpos cavernosos del pene para dar rigidez al pene. Existen básicamente dos tipos de implantes: maleables o inflables. Los implantes maleables son fáciles de implantar y utilizar. Son piezas únicas de silicona que una persona puede moldear con las manos para hacer que el pene esté más o menos erecto. Estos implantes proporcionan una semi erección, por lo que el pene no estará totalmente erecto ni flácido y suelen ser la mejor opción para las personas que desean un dispositivo fácil de usar.
Los dispositivos hinchables de tres piezas constan de dos cilindros que se colocan en el interior del pene, una bomba escrotal y un depósito con suero salino que se introduce en el abdomen. Dado que proporcionan la mejor rigidez para una erección, las prótesis inflables de tres piezas representan alrededor del 85% de los que se colocan en todo el mundo con una buena tolerancia. También tienen un alto índice de satisfacción, superior al 90%. Permiten erecciones no planificadas y repetidas, por lo que las personas pueden utilizarlas siempre que lo deseen. Además, pueden durar entre 10 y 15 años de media.
Entre los efectos secundarios de la cirugía de prótesis de pene está el riesgo de infección con tasas de infección muy bajas, inferiores al 2%. Otro es que la persona no quede satisfecha con los resultados físicos. Se pueden combinar técnicas como el alargamiento de pene durante esta cirugía. Aprender a manejar el dispositivo también lleva tiempo, por lo que hay que tener paciencia.
La otra opción de cirugía de la disfunción eréctil es la reconstrucción vascular, cuyo objetivo es restablecer el flujo sanguíneo al pene reconstruyendo los vasos sanguíneos dañados. Esta cirugía se suele recomendar sólo a varones jóvenes con lesiones en las arterias o con anomalías congénitas. Algunas enfermedades, como la hipertensión o la diabetes, pueden provocar disfunción eréctil debido a un flujo sanguíneo insuficiente hacia el pene. En estos casos, los médicos no recomendamos la cirugía de reconstrucción vascular.
La reconstrucción vascular puede afectar a las arterias, lo que se denomina reconstrucción arterial, o a las venas, lo que se denomina reconstrucción venosa.
Los cirujanos pueden optar por esta última si alguna de las venas que llevan sangre al pene está dañada. Se puede optar por la reconstrucción arterial en adultos mayores con enfermedades oclusivas arteriales, en las que las mismas se estrechan. Sin embargo, sólo se recomiendan estas cirugías en casos poco frecuentes de varones jóvenes sanos cuyo flujo sanguíneo se ve interrumpido por un traumatismo físico. Muchos de estos procedimientos son realizados por radiólogos vasculares.
Los resultados a largo plazo de este tipo de cirugía varían considerablemente. Sin embargo, puede funcionar en varones jóvenes sanos con vasos sanguíneos dañados. Además, si funciona, evita la necesidad de medicamentos, inyecciones, dispositivos o prótesis. El riesgo más importante de esta intervención es la hiperemia del glande con un aumento exagerado de aporte de sangre al glande.
Como podemos ver, hay pocas opciones en el tratamiento quirúrgico de la disfunción eréctil, siendo la prótesis de pene, con diferencia, la solución más satisfactoria con resultados garantizados. Permite que el paciente recupere su vida sexual.
- 201714nov
Eyaculación precoz (I)

Ha sido publicada en la "Revista Internacional de Andrología" una serie de recomendaciones de expertos sobre el diagnóstico, tratamiento y seguimiento de los pacientes con eyaculación precoz.
En esta primera parte, voy a resumir los datos más relevantes de este estudio. La eyaculación precoz es, junto con la disfunción eréctil, una de las patologías sexuales masculinas más comunes, con una afectación de la población masculina que puede llegar al 20-30%.
La EP repercute de manera importante la calidad de vida de los hombres que la padecen ya que reduce la autoconfianza, deteriora la relación de pareja y puede causar angustia, ansiedad y depresión; además, los pacientes suelen ser reacios a hablar de sus síntomas ocasionando serios problemas de comunicación médico-paciente. En consecuencia, la EP es una enfermedad que se diagnostica muy por debajo de los casos existentes y frecuentemente mal tratada.
La eyaculación precoz no tiene una definición totalmente establecida aunque se caracteriza por una eyaculación que siempre o casi siempre sucede antes o dentro del primer minuto tras la penetración vaginal; con incapacidad para retardar la eyaculación en todas o casi todas las penetraciones vaginales; y con consecuencias personales negativas, como angustia, preocupación, frustración y/o tendencia a evitar las relaciones sexuales.
Ante todo paciente con EP se debe investigar una serie de aspectos básicos como son el tiempo de latencia eyaculatoria intravaginal (el tiempo que transcurre desde la penetración hasta la eyaculación), el control de la eyaculación y la repercusión en el individuo y en la pareja si la hubiera.
Se desconoce el origen exacto de esta disfunción aunque se sabe que la eyaculación es un reflejo coordinado por un grupo de células de la médula espinal conocido como centro espinal de la eyaculación y hay un neurotransmisor clave en su control que se llama Serotonina. Los niveles elevados de este neurotransmisor retrasan la eyaculación y veremos, más adelante, cómo algunos tratamientos que elevan estos niveles, mejoran el tiempo de eyaculación.
En relación con el tiempo de latencia intravaginal eyaculatorio, es decir, el número de segundos o minutos entre la penetración vaginal y la eyaculación hay varios estudios que han establecido unos límites para determinar las expectativas de los pacientes. Un tiempo de eyaculación por debajo de 1 minuto se considera muy corto y ahí se sitúan el 90% de los hombres que busca tratamiento; adecuado, se considera alrededor de 5 minutos, deseable más de 8 minutos y muy largo, por encima de los 20 minutos.
- 201718dic
Eyaculación precoz (II)

En relación con esta patología se ha elaborado una lista de recomendaciones:
El diagnóstico a través de una historia clínica (médica y sexual) detallada es uno de los puntos fundamentales en el estudio de esta patología siendo el tiempo eyaculatorio intravaginal (intravaginal ejaculation latency time [IELT]) el parámetro más importante.
Otros datos de gran interés son los antecedentes clínicos del paciente, la relación con su pareja y en algunos casos, su entorno cultural/religioso. Los médicos de atención primaria son los que mejor pueden identificar esta situación por tener una relación más cercana con el paciente.
La valoración de la relación de pareja es necesaria puesto que la EP puede ser causada por parejas con déficit oculto de excitación sexual y la opinión de la pareja puede contribuir de manera significativa a la comprensión del problema.
La exploración física forma parte de la valoración inicial y debería incluir un breve examen para identificar enfermedades subyacentes relacionadas con la EP u otras disfunciones sexuales. Esta exploración es especialmente importante en la EP adquirida (aquella que aparece tras haber tenido eyaculaciones normales).
Hay diversos cuestionarios que son recomendables para ayudar al diagnóstico y caracterizar la Eyaculación Precoz. Otro test importante es la escala de satisfacción sexual de Rust y Golombock .(GRISS), que mide la calidad de las relaciones sexuales y de la función sexual.
No existen valores sanguíneos o análisis específicos para el diagnóstico de esta alteración.
TERAPIA SEXUAL
La terapia sexual y técnicas conductuales son tratamientos eficaces. La práctica frecuente de las técnicas conductuales para el control de la eyaculación por parte del varón y su pareja mejora los resultados y los mantiene a largo plazo, no es dolorosa y no tiene efectos secundarios. La terapia sexual tiene un enfoque global y se centra en la satisfacción sexual del varón y su pareja. la terapia sexual además requiere tiempo y esfuerzo del varón y la colaboración activa y positiva de la pareja (si la hubiere).
Actualmente, el tratamiento psicosexual más frecuente y eficaz de la eyaculación precoz combina una combinación de técnicas conductuales y cognitivas que incluyen el entrenamiento en relajación fisiológica, el aprendizaje del control del músculo pubocoxígeo y la autosensibilización corporal.
2 comentarios - 201824ene
Eyaculación precoz (III)

Fármacos
El uso de fármacos tópicos sobre el pene está respaldado por varias guías. Las formulaciones en crema (lidocaína-prilocaína) y en spray han mostrado aumentos significativos del tiempo de latencia intravaginal (IELT) , logrando un IELT de 8,45 min con la primera y un incremento de hasta 6,3 veces el IELT basal con el segundo. La crema debe administrarse 20 minutos antes de la actividad sexual y el spray solo 5 minutos antes.
Los efectos secundarios más frecuentes, a nivel local, son la disminución de la sensibilidad del pene, irritación local, posible pérdida de erección, adormecimiento de la vagina de la pareja, sensación de suciedad y necesidad de uso de preservativo con la crema. Se pueden recomendar como un tratamiento de primera y segunda línea en la EP primaria o como adyuvante a fármacos orales.
Los inhibidores selectivos de la recaptación de serotonina (ISRS) (son los famosos antidepresivos) administrados a diario retardan la eyaculación, y su administración a demanda (3-5 horas antes) es menos eficaz. El alargamiento del IELT que producen los ISRS oscila entre 2,6 y 13,2 veces el IELT basal.
El único fármaco con indicación para la EP es la dapoxetina, que es eficaz tanto en la EP primaria como en la adquirida. La dapoxetina ha demostrado incrementos del IELT basal de hasta 4,3 veces, administrada 30-120 minutos antes del coito, a dosis de 30-60 mg. El resto de ISRS, aunque eficaces y seguros, están fuera de indicación para la EP.
Los efectos adversos más comunes de los ISRS son disminución del deseo sexual, eyaculación retardada, aneyaculación y orgasmo ausente o retardado, y disfunción eréctil, aunque los de la dapoxetina son usualmente menores, de inicio en la primera semana y pueden desaparecer gradualmente a lo largo de la segunda o tercera semana de tratamiento.
Los inhibidores de la fosfodiesterasa tipo 5 (IPDE5) aumentan la confianza y la percepción de control sobre la eyaculación y reducen la ansiedad de ejecución y el periodo refractario hasta conseguir una segunda erección tras la eyaculación.
Tratamiento combinado psicosexual y farmacológico
Es muy usual la combinación de diferentes opciones de tratamiento en la eyaculación precoz. El tratamiento combinado con medicamentos y psicoterapia/consejo sexual es una buena opción de tratamiento y tiene mejores resultados que ambas por separado, siendo además más satisfactorio para el paciente y su pareja.
Tratamiento quirúrgico
No hay evidencias suficientes para recomendar el tratamiento quirúrgico mediante la neurotomía selectiva del nervio dorsal o la crioablación percutánea unilateral del nervio dorsal del pene aunque en algunos estudios han demostrado eficacia.
Seguimiento y evaluación de la respuesta
El seguimiento clínico de los resultados del paciente es un punto fundamental y se puede utilizar la escala de Impresión Clínica Global del Cambio (CGIC) como una medida de la respuesta al tratamiento.
Otro punto esencial es la estimación del IELT por el paciente o su pareja; este dato se correlaciona relativamente bien con la medición objetiva del mismo con cronómetro.
Para concluir, la eyaculación precoz es una disfunción sexual muy prevalente con una gran repercusión en el paciente y su pareja. Muchos hombres no buscan tratamiento médico especializado a pesar de existir varios fármacos con resultados demostrados; la combinación de estos medicamentos con la terapia psicosexual es el eje principal del tratamiento.
Si tiene cualquier duda, consúlteme: doctorpeinado@gmail.com
 Eyaculación precoz - tiempo de latencia intravagibal (IELT) - inhibidores selectivos de la recaptación de serotonina (ISRS) - dapoxetina - inhibidores de la fosfodiesterasa tipo 5 (IPDES) - Escala de Impresión Clínica Global del Cambio (CGIC) - complejo hospitalario Ruber Juan Bravo - Dr. Francois Peinado25 comentarios
Eyaculación precoz - tiempo de latencia intravagibal (IELT) - inhibidores selectivos de la recaptación de serotonina (ISRS) - dapoxetina - inhibidores de la fosfodiesterasa tipo 5 (IPDES) - Escala de Impresión Clínica Global del Cambio (CGIC) - complejo hospitalario Ruber Juan Bravo - Dr. Francois Peinado25 comentarios
Blog especializado en el tratamiento de los problemas de próstata y salud sexual del varón.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.