Quirónsalud
Blog del Dr. Francois Peinado. Urología. Complejo hospitalario Ruber Juan Bravo
- 202114sep
VIRUS DEL PAPILOMA EN HOMBRES-HPV-III
Actualmente no hay ninguna prueba aprobada para el HPV en los hombres. No se recomienda la realización de pruebas de rutina para detectar el HPV o la enfermedad relacionada con el HPV en los hombres. Se debe realizar un examen físico para identificar las lesiones del HPV.
Se puede realizar una prueba de ácido acético para diagnosticar las lesiones subclínicas del HPV. Si el diagnóstico es incierto o hay sospecha de cáncer, debe realizarse una biopsia.
Los condilomas intrauretrales son relativamente infrecuentes y suelen limitarse al meato uretral distal. La uretrocistoscopia puede utilizarse para diagnosticar la presencia de verrugas intrauretrales o vesicales; sin embargo, no hay pruebas de alto nivel para el uso de herramientas de diagnóstico invasivas para la localización de HPV intrauretrales.
TRATAMIENTO DE LAS ENFERMEDADES RELACIONADAS CON EL HPV
Aproximadamente el 90% de las infecciones por HPV no causan ningún problema y son eliminadas por el organismo en dos años.
Sin embargo, el tratamiento es necesario cuando la infección por HPV se manifiesta como verrugas anogenitales para prevenir la transmisión de la infección anogenital asociada al HPV y para minimizar las molestias causadas a los pacientes. De las opciones de tratamiento disponibles, sólo el tratamiento quirúrgico tiene una tasa de eliminación primaria cercana al 100%.
Tratamientos para la autoaplicación
Entre los tratamientos aplicados por los pacientes se encuentran la podofilotoxina, el ácido salicílico, el imiquimod, el polifenón E, el 5-fluoracilo y el hidróxido de potasio.
La crema de imiquimod al 5% mostró una eliminación total de las verrugas genitales externas o perianales en el 50% de los pacientes inmunocompetentes, así como en pacientes seropositivos tratados con éxito con terapia antirretroviral de gran actividad. Una revisión Cochrane encontró que el imiquimod es superior al placebo para lograr la eliminación completa de las verrugas. El esquema de tratamiento recomendado es la aplicación de imiquimod 5% en crema en todas las verrugas externas durante la noche, tres veces por semana durante dieciséis semanas.
En un estudio en el que participaron 502 pacientes con verrugas genitales y/o perianales, las sinecatequinas al 15% y al 10% mostraron una eliminación completa de todas las verrugas iniciales y de nueva aparición en el 57,2% y el 56,3% de los pacientes, respectivamente, frente al 33,7% del placebo. Además, se ha demostrado que la sinecatequina al 10% se asocia con menores tasas de recidiva a corto plazo cuando se utiliza como terapia secuencial después del tratamiento ablativo con láser de CO2. La sinecatequina se aplica tres veces al día hasta la eliminación completa, o hasta dieciséis semanas.
Se han notificado tasas de eliminación del 36-83% para la solución de podofilotoxina y del 43-70% para la crema de podofilotoxina. Una revisión sistemática y un metanálisis confirmaron la eficacia de la solución de podofilotoxina al 0,5% en relación con el placebo. La podofilotoxina se autoaplica en las lesiones dos veces al día durante tres días, seguidos de cuatro días de descanso, durante un máximo de cuatro o cinco semanas.
Un ensayo clínico también ha demostrado que el hidróxido de potasio al 5% es una modalidad de tratamiento eficaz, segura y de bajo coste para las verrugas genitales en los hombres.
- 20215oct
VIRUS DEL PAPILOMA EN HOMBRES-HPV-IV
Tratamiento administrado por el médico
Los tratamientos administrados por los médicos incluyen la crioterapia (79-88% de tasa de eliminación; 25-39% de tasa de recurrencia), el tratamiento quirúrgico (61-94% de tasa de eliminación), incluida la escisión, la electrocirugía, el electrocauterio y la terapia láser (75% de tasa de eliminación).
Las terapias administradas por el médico se asocian con tasas de eliminación cercanas al 100%, pero también se asocian con altas tasas de recurrencia, ya que a menudo no logran eliminar las lesiones invisibles infectadas por el HPV. No se dispone de datos sobre la superioridad de un tratamiento sobre otro. Sin embargo, entre todas las intervenciones evaluadas en una reciente revisión sistemática y metaanálisis, la escisión quirúrgica parecía ser el tratamiento más eficaz para minimizar el riesgo de recidiva.
Resumen de la evidencia y recomendaciones para el tratamiento de las verrugas anogenitales
Recomendaciones
- Utilice la crema autoadministrada de imiquimod al 5% aplicada a todas las verrugas externas durante la noche tres veces por semana durante dieciséis semanas para el tratamiento de las verrugas anogenitales.
- Utilice sinecatequinas autoadministradas al 15% o al 10% aplicadas a todas las verrugas externas tres veces al día hasta su completa desaparición, o durante un máximo de dieciséis semanas para el tratamiento de las verrugas anogenitales.
- Utilice podofilotoxina 0,5% autoaplicada en las lesiones dos veces al día durante tres días, seguidos de cuatro días de descanso, durante un máximo de cuatro o cinco semanas para el tratamiento de las verrugas anogenitales.
- Utilizar la crioterapia o el tratamiento quirúrgico (escisión, electrocirugía, electrocauterio y terapia con láser) para tratar las verrugas anogenitales sobre la base de una discusión informada con el paciente.
Circuncisión para reducir la prevalencia del HPV
La circuncisión masculina es un procedimiento quirúrgico sencillo que ha demostrado reducir la incidencia de las infecciones de transmisión sexual, incluidos el VIH, la sífilis y el virus del Herpes tipo 2 VHS-2. Dos revisiones sistemáticas y meta-análisis, mostraron una asociación inversa entre la circuncisión masculina y la prevalencia del HPV genital en los hombres. Se ha sugerido que la circuncisión masculina podría considerarse como una intervención preventiva adicional de una sola vez que probablemente reduciría la carga de enfermedades relacionadas con el HPV tanto en hombres como en mujeres, en particular entre los países en los que no se dispone de programas de vacunación contra el HPV ni de cribado cervical.
Vacunación terapéutica
Hasta la fecha se han autorizado tres vacunas diferentes contra el HPV, pero la vacunación rutinaria de los varones sólo se aplica actualmente en unos pocos países, como Australia, Canadá, EE.UU. y Austria. El objetivo de la vacunación masculina es reducir la tasa de cánceres anales y de pene, así como los de cabeza y cuello.
Una revisión sistemática que incluyó un total de 5.294 pacientes informó de una eficacia de la vacuna contra las infecciones anogenitales persistentes (al menos seis meses) por el HPV16 del 46,9% (28,6-60,8%) y contra las infecciones orales persistentes del 88% (2-98%).
Se observó una eficacia de la vacuna del 61,9% (21,4-82,8%) y del 46,8% (20-77,9%) contra las lesiones de grado 2 y 3 de la neoplasia intraepitelial anal, respectivamente. La revisión sistemática no informó de estimaciones significativas sobre la eficacia de la vacuna contra la neoplasia intraepitelial de pene de grado 2 o 3, y no se identificaron datos sobre los cánceres de células escamosas anales, de pene o de cabeza y cuello .
Recomendación
- Discutir la circuncisión masculina con los pacientes como una intervención preventiva adicional de una sola vez para las enfermedades relacionadas con el HPV.
Recomendación
- Ofrecer la vacuna contra el HPV a los varones tras la extirpación quirúrgica de una neoplasia intraepitelial anal de alto grado.
Vacunación profiláctica
Una revisión sistemática y un metaanálisis informaron de que la vacunación es moderadamente eficaz contra las enfermedades genitales relacionadas con el HPV, independientemente del estado del HPV de la persona; sin embargo, se observó una mayor eficacia de la vacuna en los varones sin HPV. El apoyo a la vacunación temprana de los varones con el objetivo de establecer un nivel óptimo de protección inducida por la vacunación antes del inicio de la actividad sexual.
Un ensayo clínico que incluyó a 1.124 pacientes demostró una alta eficacia de la vacuna tetravalente contra el HPV frente al placebo contra las infecciones persistentes relacionadas con el HPV6/11/16/18. Además, la vacuna provocó una respuesta inmunitaria robusta y fue bien tolerada con eventos adversos leves relacionados con la vacunación, por ejemplo, dolor e inflamación en el lugar de la inyección. Además, una revisión Cochrane demostró que la vacuna tetravalente contra el HPV parece ser eficaz en la prevención de las lesiones genitales externas y las verrugas genitales en los hombres.
A pesar de que las vacunas tetravalentes contra el HPV fueron aprobadas para su uso en varones adultos jóvenes en 2010, las tasas de vacunación se han mantenido bajas, entre el 10 y el 15%. Las barreras para la aceptación en este grupo de pacientes incluyen la falta de concienciación sobre las vacunas contra el HPV y las enfermedades relacionadas con el HPV, la preocupación por la seguridad y la eficacia de la vacuna, los problemas económicos/de costes relacionados con la aceptación de la vacuna, la subestimación de los riesgos de infección por el HPV y la actividad sexual.
Los profesionales de la salud deben proporcionar recursos de comunicación fácilmente comprensibles y accesibles en relación con estas cuestiones, a fin de educar a los varones adultos jóvenes y a sus familias sobre la importancia de la vacunación contra el HPV para reducir la incidencia de ciertos cánceres en etapas posteriores de la vida.
Recomendaciones
- Ofrecer la vacunación temprana contra el HPV a los varones con el objetivo de establecer una protección óptima inducida por la vacuna antes del inicio de la actividad sexual.
- Aplicar diversas estrategias de comunicación para mejorar los conocimientos sobre la vacunación contra el HPV en los varones adultos jóvenes.
18 comentarios - 202425abr
EYACULACIÓN PRECOZ: CUANDO TODO FALLA (II)
Cada vez atiendo a más pacientes que han probado todos los tratamientos descritos en el apartado anterior sin obtener resultados satisfactorios y nos planteamos la opción quirúrgica que consiste en varias opciones: la circuncisión si no lo están, la neurectomía dorsal y/o la inyección de ácido hialurónico en glande.
CIRCUNCISIÓN
La circuncisión, que implica la eliminación del prepucio del pene, es un procedimiento quirúrgico realizado por diversas razones médicas, culturales y religiosas. En el contexto de la eyaculación precoz (EP), la circuncisión ha sido objeto de estudio para determinar si puede influir en la latencia eyaculatoria, es decir, en el tiempo que tarda un hombre en eyacular después de la penetración.

El fundamento detrás de la exploración de la circuncisión como un método para mejorar la sintomatología de la EP radica en la teoría de que el prepucio es una parte del pene con una alta densidad de receptores sensoriales finos, incluidos los receptores táctiles Meissner. La eliminación del prepucio podría reducir la sensibilidad del pene, lo que potencialmente retrasaría la eyaculación en hombres con EP.
Los estudios sobre la eficacia de la circuncisión en el tratamiento de la EP han arrojado resultados mixtos. Algunas investigaciones sugieren que los hombres circuncidados pueden experimentar un ligero retraso en la eyaculación en comparación con los hombres no circuncidados. Por ejemplo, un estudio observacional sugirió que los hombres circuncidados reportaron un mayor tiempo de latencia eyaculatoria intravaginal (IELT) que aquellos no circuncidados.
Sin embargo, es importante destacar que estos estudios varían significativamente en diseño, tamaño de muestra y metodología, lo que dificulta sacar conclusiones firmes. Además, muchos de estos estudios se basan en reportes subjetivos, que pueden ser afectados por varios sesgos.
La circuncisión es un procedimiento irreversible y por tanto debe ser cuidadosamente evaluada antes de proceder exclusivamente con fines de manejar la EP.
Conclusión:
La circuncisión puede influir en la EP para algunos hombres, probablemente debido a cambios en la sensibilidad del pene. Sin embargo, dada la complejidad y multifactorialidad de la EP, es crucial una evaluación exhaustiva por parte de un especialista en salud del varón. La decisión de optar por la circuncisión como tratamiento para la EP debe basarse en una evaluación detallada de los beneficios potenciales y los riesgos, y considerarse solo cuando otros métodos menos invasivos han sido insuficientes y la circuncisión se justifica por razones médicas adicionales.
NEURECTOMÍA DORSAL
La neurectomía dorsal selectiva del pene es un procedimiento quirúrgico que se ha explorado como tratamiento para la eyaculación precoz (EP) en casos donde otras terapias no han resultado efectivas. Este enfoque se basa en la teoría de que, al disminuir la sensibilidad del glande mediante la sección selectiva de ciertas fibras nerviosas dorsales del pene, se puede retrasar la eyaculación.
Método de Realización:
La neurectomía dorsal selectiva del pene implica una cuidadosa disección y sección de los nervios dorsales del pene responsables de la sensibilidad del glande, preservando al mismo tiempo las funciones eréctiles y sensoriales esenciales. Este procedimiento requiere un alto grado de precisión para identificar y preservar los nervios necesarios para mantener una función eréctil adecuada, mientras se seccionan selectivamente aquellos que contribuyen principalmente a la sensibilidad que conduce a la EP.
Resultados:
Los resultados de este procedimiento pueden variar significativamente entre individuos. Algunos estudios han reportado mejoras en el tiempo de latencia eyaculatoria intravaginal (IELT), lo que indica un retraso en la eyaculación y, por lo tanto, una potencial mejora en la condición de EP. Sin embargo, es crucial destacar que la evidencia científica sobre la eficacia a largo plazo y la seguridad de la neurectomía dorsal selectiva del pene aún es limitada, y se requieren más investigaciones para establecer firmemente su utilidad como tratamiento estándar para la EP.
Posibles Efectos Secundarios:
Los efectos secundarios de la neurectomía dorsal selectiva del pene pueden incluir, pero no se limitan a, los siguientes:
- Pérdida de Sensibilidad: Una reducción en la sensibilidad del glande es el objetivo del procedimiento, pero en algunos casos, esta pérdida puede ser excesiva, afectando la satisfacción sexual.
- Alteraciones en la Sensación: Algunos pacientes pueden experimentar sensaciones anormales o alteradas en el pene durante el periodo de recuperación o de manera permanente.
En los pacientes "desesperados" con esta situación, los resultados que hemos obtenido son satisfactorios.
INYECCIÓN DE ÁCIDO HIALURÓNICO EN GLANDE
La inyección de ácido hialurónico en el glande es una técnica que se ha investigado y utilizado en el tratamiento de la eyaculación precoz (EP). Este procedimiento busca aumentar el umbral de sensibilidad del glande y, por lo tanto, prolongar el tiempo de latencia eyaculatoria intravaginal (IELT). A continuación, se detalla el fundamento, los resultados obtenidos con esta técnica y los posibles efectos secundarios.
Fundamento:
El fundamento de utilizar ácido hialurónico en el glande para el tratamiento de la EP se basa en su capacidad para modificar la sensibilidad del glande. El ácido hialurónico, al ser inyectado en el tejido subcutáneo del glande, actúa incrementando el volumen y la distancia entre la superficie cutánea y los receptores sensoriales. Esto reduce la sensibilidad táctil del glande sin afectar de manera significativa otras sensaciones, como el calor o el frío, con el objetivo de retrasar la eyaculación.
Resultados:
Los estudios clínicos que han evaluado el uso de inyecciones de ácido hialurónico en el glande para la EP han mostrado resultados prometedores. Algunos pacientes han experimentado un aumento significativo en el IELT, lo que indica una mejora en la duración de las relaciones sexuales antes de la eyaculación. Estos efectos, sin embargo, pueden variar de un individuo a otro, y la eficacia del tratamiento puede depender de factores como la dosis de ácido hialurónico utilizada y las características individuales del paciente.
Posibles Efectos Secundarios:
Aunque el procedimiento es generalmente seguro, algunos efectos secundarios y complicaciones pueden ocurrir, tales como:
- Dolor o incomodidad: Puede presentarse en el sitio de inyección durante y después del procedimiento.
- Hinchazón y enrojecimiento: Son reacciones locales comunes que suelen ser temporales.
- Nódulos o irregularidades: En algunos casos, pueden formarse nódulos en el sitio de inyección, los cuales generalmente son transitorios.
- Infección: como con cualquier procedimiento invasivo, existe un riesgo de infección que debe ser monitoreado.
- Hipersensibilidad o reacciones alérgicas: Aunque raras, algunas personas pueden desarrollar reacciones al ácido hialurónico.
Además, dado que el efecto del ácido hialurónico es temporal, los pacientes pueden requerir sesiones de tratamiento adicionales para mantener los resultados. La decisión de optar por este tratamiento debe basarse en una discusión detallada entre el médico y el paciente, considerando las expectativas del paciente y los posibles resultados del procedimiento.
En resumen, cuando las opciones tradicionales fallan, las opciones quirúrgicas como pueden ser la circuncisión, la neurectomía dorsal o la inyección de ácido hialurónico en el glande pueden ayudar al paciente a mejorar su eyaculación precoz.
- 20242abr
EYACULACIÓN PRECOZ (I)
La eyaculación precoz (EP) es una disfunción sexual común entre los hombres, caracterizada por una eyaculación que ocurre antes de lo deseado durante el acto sexual, ya sea poco tiempo después de la penetración o incluso antes de ella, provocando malestar o problemas en la relación de pareja. Se clasifica generalmente en dos tipos: primaria, cuando ha estado presente desde el comienzo de la actividad sexual, y secundaria, cuando se desarrolla después de haber experimentado relaciones sexuales sin problemas de eyaculación.
Causas
La EP puede ser el resultado de factores psicológicos, biológicos o una combinación de ambos. Los factores psicológicos incluyen la ansiedad, problemas de relación, estrés o depresión. Los biológicos pueden abarcar niveles hormonales anormales, inflamación y/o infección de la próstata o uretra, y factores genéticos.

Tiempo de eyaculación
El tiempo de latencia eyaculatoria intravaginal (IELT), que se refiere al tiempo que transcurre desde la penetración vaginal hasta la eyaculación, es un parámetro comúnmente utilizado para evaluar la eyaculación precoz (EP). Sin embargo, la definición de un IELT específico que se considere indicativo de EP ha variado a lo largo del tiempo y entre diferentes estudios y sociedades científicas.
La Sociedad Internacional de Medicina Sexual (ISSM) define la eyaculación precoz como una condición en la que la eyaculación ocurre "antes o dentro de aproximadamente un minuto de la penetración vaginal" en la mayoría de los encuentros sexuales, y esto causa angustia significativa al paciente. Esta definición se centra en una medición objetiva del tiempo (IELT de aproximadamente 1 minuto) pero también considera los factores subjetivos como la angustia personal o interpersonal y el control percibido sobre la eyaculación.
Es importante destacar que el criterio temporal es solo uno de los varios factores que se consideran para el diagnóstico de EP. La percepción del individuo sobre su control sobre la eyaculación y las consecuencias personales o de la relación también son aspectos cruciales para el diagnóstico.
Aunque el criterio de 1 minuto es ampliamente aceptado para la EP primaria (o de por vida), el diagnóstico de EP adquirida (que se desarrolla después de un período de funcionamiento sexual normal) puede ser más subjetivo y basarse en un cambio significativo en la duración de la eyaculación que resulta angustiante para el paciente o su pareja.
La variabilidad individual y de pareja en la percepción de lo que constituye una duración "normal" o satisfactoria del coito hace que el diagnóstico de EP sea complejo y subraya la importancia de una evaluación integral que tenga en cuenta tanto los aspectos temporales como los psicosociales de la condición.
Tratamientos de la eyaculación precoz
El tratamiento de la EP se enfoca en aliviar los síntomas y mejorar la calidad de vida. Los enfoques pueden variar según la causa subyacente y pueden incluir:
- Terapias Conductuales: Técnicas como el método de "parar y empezar" o el método del "apretón" enseñan a controlar la sensación de eyaculación. Estas técnicas suelen ser más efectivas cuando se practican con la pareja durante un periodo.
- Medicamentos: Los inhibidores selectivos de la recaptación de serotonina (ISRS), normalmente usados para tratar la depresión, pueden retrasar la eyaculación. Otros medicamentos incluyen el uso de anestésicos tópicos aplicados en el pene para reducir la sensibilidad, y en algunos casos, se pueden recetar antagonistas de la dopamina.
Haremos mención especial a un medicamento, la dapoxetina, que está aprobado específicamente para el tratamiento farmacológico de la eyaculación precoz. Es un inhibidor selectivo de la recaptación de serotonina (ISRS) de acción corta, diseñado específicamente para el tratamiento de la eyaculación precoz.
El modo de acción de este fármaco es aumentar los niveles de serotonina en el sistema nervioso, lo que ayuda a mejorar el control sobre la eyaculación y a incrementar el tiempo antes de la eyaculación. Se toma por vía oral, usualmente entre una y tres horas antes del acto sexual. No está destinado para uso diario, sino que se toma según sea necesario. La dapoxetina ha demostrado en diversos estudios clínicos aumentar significativamente el tiempo de latencia eyaculatoria intravaginal (IELT, por sus siglas en inglés), mejorando la satisfacción sexual tanto para el hombre como para su pareja. Al igual que otros ISRS, puede tener efectos secundarios, aunque generalmente son leves y temporales. Estos pueden incluir náuseas, mareos, cefalea, diarrea y somnolencia.
La dapoxetina representa un avance significativo en el tratamiento farmacológico de la eyaculación precoz, ofreciendo a los hombres afectados por esta condición una opción de tratamiento eficaz y rápida acción. Al igual que con cualquier tratamiento médico, la elección debe basarse en una evaluación detallada de los beneficios y riesgos, así como en las preferencias y necesidades individuales del paciente.
- Terapia psicológica: Para los casos en los que la EP tiene una causa psicológica profunda, la terapia con un sexólogo puede ser muy útil. La terapia de pareja también puede ser recomendada si la EP está afectando la relación.
- Cambios en el Estilo de Vida y Remedios Naturales: Ejercicios de Kegel para fortalecer el músculo pubococcígeo, técnicas de relajación para reducir la ansiedad, y el ejercicio pueden ayudar a algunos hombres.
- Dispositivos: anillos de pene y preservativos especiales que reducen la sensibilidad pueden ser útiles en algunos casos para retrasar la eyaculación.
El tratamiento debe ser personalizado, considerando las necesidades y preferencias del paciente, así como la presencia de posibles efectos secundarios de los tratamientos. La combinación de terapias conductuales y médicas suele ser más efectiva que cualquiera de ellas por separado.
La comunicación abierta con la pareja y el seguimiento médico son clave para manejar la EP. Es importante recordar que la búsqueda de ayuda profesional es un paso importante para superar esta condición.
- 202326oct
SILDENAFILO (VIAGRA) EN SPRAY ORAL PARA LA DISFUNCIÓN ERÉCTIL

Hemos publicado un estudio sobre la utilización del sildenafilo (la popular Viagra) en forma de suspensión oral (Bandol) para el tratamiento de la disfunción eréctil en la revista Archivos Españoles de Urología. La principal ventaja de esta Viagra en spray oral es la posibilidad de ajustar la dosis en función de las necesidades y circunstancias del paciente.
A continuación, expongo los datos más relevantes del estudio. Esta investigación fue observacional, descriptiva y de ámbito nacional. En el estudio participaron 30 especialistas en urología y/o andrología de 20 provincias de España, la mayoría pertenecientes a hospitales de referencia en urología y andrología.
Introducción
La disfunción eréctil (DE) afecta a 1 de cada 5 varones mayores de edad en España.
La patología orgánica, concretamente coronaria, subyace al trastorno de la DE en un 60% de los casos; de hecho, la DE se considera un factor predictor independiente de futuros eventos cardiovasculares. Otras causas de la DE son el estrés, ansiedad o conflictos de pareja, en este caso, de origen psicógeno.
El tratamiento de primera línea para la DE son los inhibidores de la fosfodiesterasa 5 (iPDE-5); el primero de ellos fue la famosa Viagra. Actualmente, el sildenafilo es el fármaco con más experiencia clínica y con una mayor y más sólida evidencia científica desde su lanzamiento en 1998. El fármaco produce una relajación del músculo liso
 del cuerpo cavernoso, provocando la vasodilatación
del cuerpo cavernoso, provocando la vasodilatación de las arterias del pene
de las arterias del pene , lo que incrementa el flujo de sangre en su interior, causando así la erección.
, lo que incrementa el flujo de sangre en su interior, causando así la erección.Los pacientes tratados con sildenafilo mejoran significativamente su autoestima, autoconfianza, y su relación según la escala SEAR (Self-Esteem And Relationship); además se ha descrito que su efectividad es independiente de la edad. El comprimido permite administraciones en dosis fijas de 25, 50 o 100 mg, sin embargo, los pacientes pueden precisar adecuar la dosis a sus necesidades, siempre bajo supervisión médica. Por ello, se ha desarrollado una presentación de sildenafilo en suspensión oral que ha demostrado bioequivalencia y biodisponibilidad con Viagra, que permite un ajuste de dosis más flexible. El nuevo sildenafilo en suspensión oral es un sistema que libera con cada pulsación 0,5 ml de suspensión que contiene 12,5 mg de sildenafilo, de forma que, en un mismo dispositivo, se tiene acceso a todos los regímenes terapéuticos. Esta formulación permite personalizar su dosificación de acuerdo con la gravedad y necesidad de los pacientes.

Administración de Bandol en la boca
No todos los problemas de erección son iguales, por lo que se aconseja que la dosificación sea personalizada. Por ello, es necesario conocer cómo se valoran las nuevas alternativas terapéuticas y describir el tipo de paciente susceptible de su uso; ello repercutirá en una mejora asistencial.
El propósito de este estudio era precisamente describir la percepción de los uro-andrólogos acerca de los pacientes con DE que están usando sildenafilo en suspensión oral suponiendo los primeros datos de la experiencia de los clínicos con esta novedosa forma farmacéutica.
Resultados
El 33,4% de los pacientes padecían DE leve, un 40,9% moderada y el 24,9% grave. El 73,6% de los pacientes eran mayores de 50 años y llevaban teniendo síntomas de DE durante casi un año (11,8 meses) antes de acudir al médico.
La etiología era principalmente orgánica, con alta prevalencia de enfermedad cardiovascular (57,4% de los pacientes; más frecuente hipertensión en el 68,9% de ellos y diabetes en el 24,1%). Por otro lado, un 16,4% de los pacientes mostraban problemas de salud mental (principalmente cuadro ansioso-depresivo).
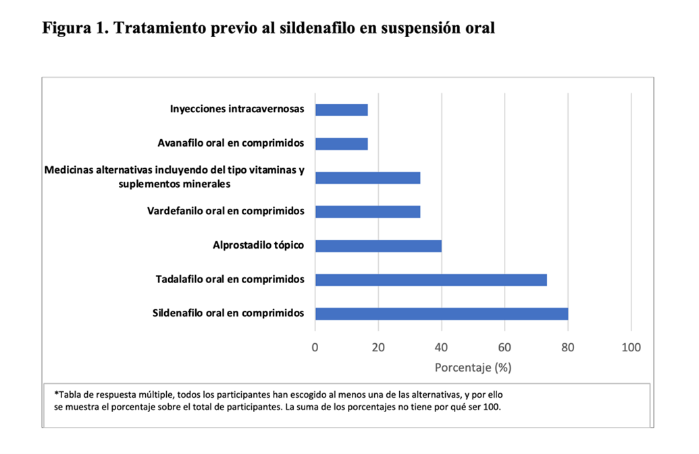
En referencia a los tratamientos previos destaca el elevado uso de las presentaciones en comprimidos de sildenafilo, tadalafilo y avanafilo (figura 1).
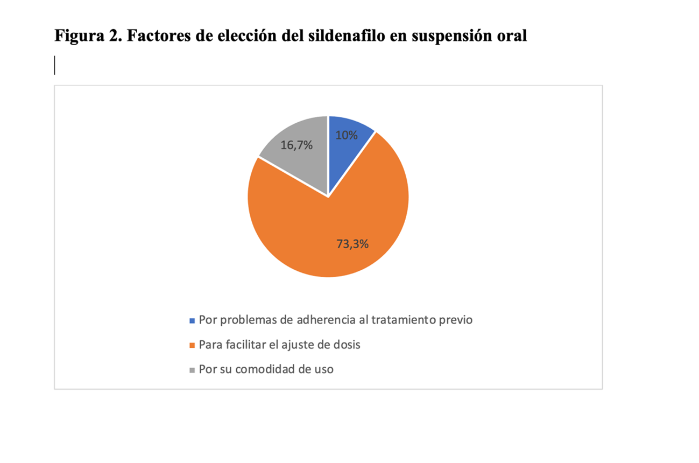
El motivo principal (73,3%) para la elección del sildenafilo en suspensión oral fue la facilidad en el ajuste de dosis (figura 2).
Los especialistas participantes del estudio consideraron que el 73,4% de los pacientes respondió satisfactoriamente. En aquellos pacientes en que los especialistas consideraron que no había una respuesta satisfactoria, los principales motivos fueron la gravedad de la DE, seguido de fallos en la administración correcta que llevó a una falta de efectividad y falta de adherencia al tratamiento en suspensión oral, por preferencia a los comprimidos.
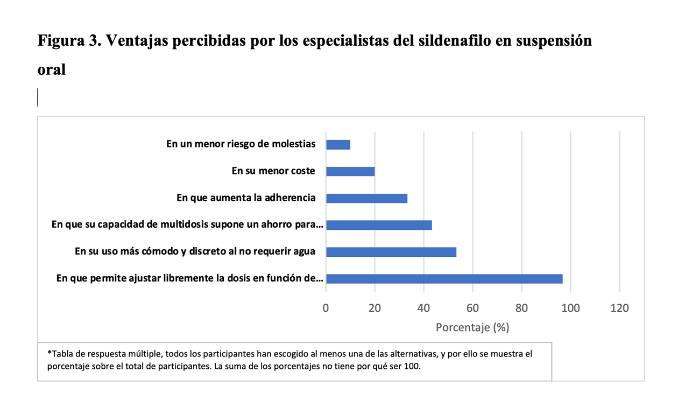
El urólogo destacó en gran medida la posibilidad de ajustar la dosis del sildenafilo en suspensión oral en función de las necesidades y circunstancias del paciente como la principal ventaja del producto, seguida de la comodidad y discreción al no requerir agua para su uso (figura 3).
Es destacable que todos los especialistas calificaron la percepción de la efectividad del tratamiento como muy buena (46,7%) o buena (53,3%) y la seguridad y tolerabilidad como muy buena (73,3%) o buena (26,7%). El urólogo describió la satisfacción de los pacientes con su relación sexual tras el uso del producto como muy buena (30%) o buena (70%) (figura 4a).
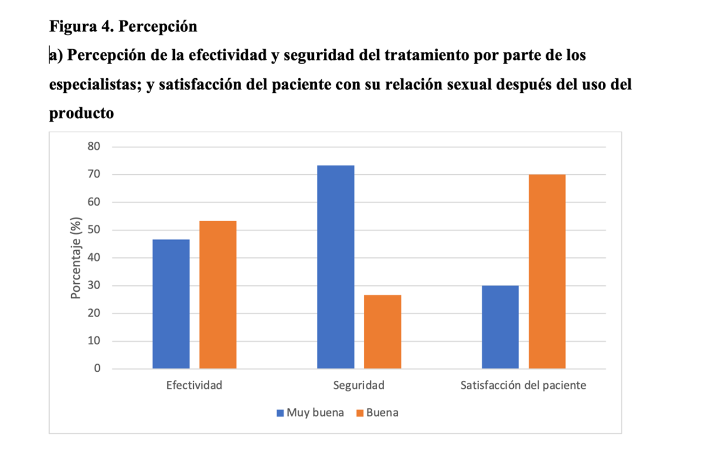
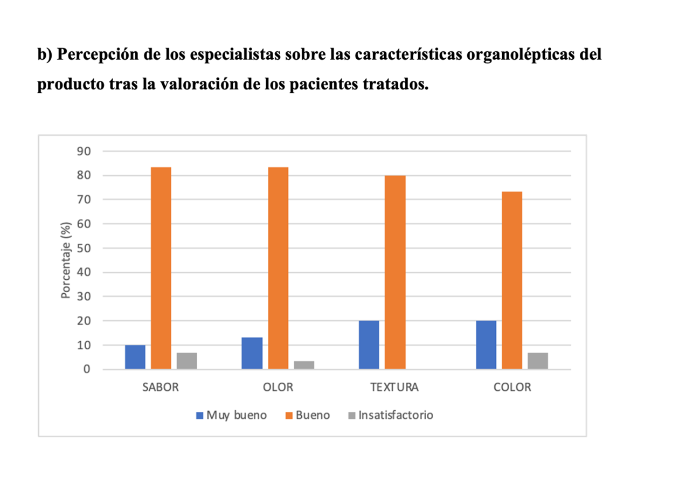
Los especialistas consideraron que la valoración de sus pacientes en cuanto al sabor (83,3%), olor (83,3%), textura (80%) y color (73,3%) del producto fue mayoritariamente buena (figura 4b) y la administración bastante fácil (60%) o fácil (40%).
Discusión
En el estudio EPIFARM se concluyó que los hombres que padecen DE tardan una media de 25 meses en consultar su problema con un profesional sanitario. El estudio EDOS muestra que se tardan de 1-5 años para el 51,1% de los pacientes y de 3 meses a 1 año para el 30,8%. En el estudio UNICO, el tiempo medio fue de aproximadamente un año. Estos datos ponen de manifiesto la necesidad de concienciación y de información sobre posibles terapias y soluciones.
En el estudio UNICO, los andrólogos percibieron que la gran mayoría de los pacientes obtuvo una respuesta favorable con sildenafilo en suspensión oral. En aquellos pacientes en que los especialistas consideraron que no respondieron favorablemente al tratamiento con sildenafilo en suspensión oral, se consideró que, entre las causas de no respuesta, la gravedad de la DE fue la causa más frecuente.
Las EAU Guidelines on Sexual-and Reproductive Health 2020 [fp1] especifican que las dos razones principales por las que los pacientes no responden a un tratamiento para la disfunción eréctil son el uso incorrecto del fármaco o la falta de efectividad del medicamento. Las causas más comunes de un uso incorrecto son: no utilizar la estimulación sexual adecuada; no utilizar la dosis adecuada; y no haber esperado el tiempo suficiente entre la toma del medicamento y el intento sexual. En cuanto a la falta de efectividad del medicamento puede ser debida a la gravedad de la DE o a su origen, que pueden necesitar una dosis superior o tratamientos más agresivos.
En referencia a la etiología de la DE, nuestros datos son comparables con los del estudio observacional EDOS, donde el porcentaje de pacientes con causa orgánica de la DE es el más elevado, seguido de la etiología mixta y en menor medida la psicógena. Por tanto, se detecta que la etiología de la DE es principalmente orgánica, hecho destacable ya que guarda relación con enfermedades concomitantes como la hipertensión arterial y la diabetes. De hecho, la DE actúa como síntoma centinela de problemas cardiovasculares. Así, en el estudio UNICO, los especialistas reportaron enfermedad cardiovascular en el 57,4% de sus pacientes.
Por otro lado, los datos de prevalencia de enfermedades concomitantes de índole psicógena en nuestro estudio (16,4%) concuerdan con la presentación de etiología psicógena.
El motivo principal de la elección de sildenafilo en suspensión oral fue su formulación, pues facilita el ajuste de dosis, ya que cuenta con todas las dosis comercializadas de sildenafilo en un mismo envase (25, 50 y 100 mg), seguido de la comodidad de uso y su discreción al no requerir agua para tomarlo. Estos factores pueden repercutir en una mejora de la adherencia terapéutica y subsecuentemente de los resultados clínicos. Prácticamente la totalidad de los especialistas reportaron que la posibilidad de ajustar la dosis en función de las necesidades y la circunstancia del paciente es la principal ventaja del tratamiento, que no requiere agua para la ingestión (permitiendo un uso más cómodo y discreto).
Entre las desventajas del fármaco señalan el tamaño del dispositivo y el hecho de que para los pacientes que requieran dosis altas de 100 mg tengan que utilizar hasta 8 pulsaciones, aunque casi un cuarto de los especialistas señaló que no encuentran ninguna desventaja a la formulación en suspensión oral.
Los especialistas participantes en el estudio UNICO muestran una percepción muy positiva de la efectividad del sildenafilo en suspensión oral en sus pacientes, calificándola como buena en más de la mitad de los casos, y el resto como muy buena.
Conclusiones
Los especialistas en urología y/o andrología consideran que la mayoría de los pacientes con DE consiguen un elevado grado de satisfacción con sildenafilo en suspensión oral (Bandol). Destacan como principal ventaja del tratamiento la posibilidad de ajustar la dosis en función de las necesidades y circunstancias del paciente.
[fp1]
 HAY NUEVAS GUÍAS ACTUALIZADAS-20222 comentarios
HAY NUEVAS GUÍAS ACTUALIZADAS-20222 comentarios
Blog especializado en el tratamiento de los problemas de próstata y salud sexual del varón.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018
 2.017
2.017
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.