Quirónsalud
Blog del Dr. Daniel Martín Fernández-Mayoralas. Neurología. Complejo Hospitalario Ruber Juan Bravo y Hospital Universitario Quirónsalud Madrid
- 201711ene
Tratamiento con estimulantes en el trastorno por déficit de atención/hiperactividad (Primera parte)

Los fármacos estimulantes del sistema nervioso central (SNC) constituyen el tratamiento más usado y eficaz para tratar los síntomas del trastorno por déficit de atención/hiperactividad (TDAH). El motivo de esta denominación se debe a su capacidad de activar el nivel de vigilancia del SNC. Aumentan la concentración fundamentalmente de dopamina en las regiones cerebrales afectadas en el TDAH como el lóbulo frontal y los ganglios basales. Son fármacos estimulantes autorizados para su uso en España en el tratamiento del TDAH el metilfenidato y la lisdexanfetamina. El metilfenidato corresponde a las marcas Concerta®, Medikinet®, Equasym®, Rubifén®, Medicebrán®. La lisdexanfetamina corresponde a la marca Elvanse®.
Fármacos psicoestimulantes
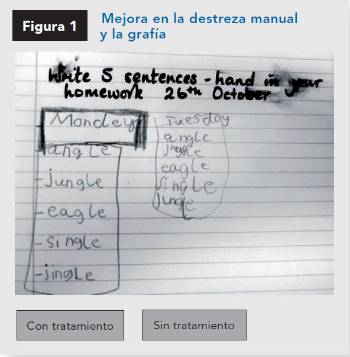
El empleo clínico de los psicoestimulantes se remonta a 1937, cuando Bradley los emplea de forma empírica para mejorar el dolor de cabeza tras neumoencefalografía (una prueba antigua en la que se metía aire en las cavidades del cerebro), y objetiva anecdóticamente que muchos de estos niños mejoran su atención y conducta. Desde entonces, se han completado más de 200 ensayos controlados con diferentes estimulantes que demuestran su eficacia sobre los síntomas cardinales del TDAH (inatención, impulsividad e hiperactividad), así como sobre las relaciones personales, la agresividad, la conducta oposicionista, los rendimientos académicos a corto y medio plazo, etcétera. De igual modo es frecuente observar a nivel curricular una mejora en la precisión lectora y matemática, así como en la destreza manual y la grafía.
Objetivos del tratamiento
Los objetivos del tratamiento son: la remisión completa de los síntomas (situación ideal) o al menos la reducción de la intensidad de los mismos, la mejora de las relaciones sociales con coetáneos, padres y profesores, la mejora en la calidad y eficiencia del trabajo académico, el aumento de la independencia y autonomía, una mayor autoestima y calidad de vida del paciente, así como una menor siniestralidad o accidentalidad de los mismos. Tras el apunte de estos propósitos, salvo excepciones, el tratamiento debe ser continuado, incluyendo los fines de semana y las vacaciones.
Tratamiento del trastorno por déficit de atención/hiperactividad
El tratamiento del TDAH debe ser por definición multimodal y englobar siempre medidas psicoeducativas individualizadas (incluyendo educación y profesionalización de padres, paciente y profesores, técnicas de modificación de conducta, mejora de las habilidades de organización, apoyos ocupacionales, etcétera). Aunque algunos pacientes con escasa repercusión pueden beneficiarse de estas medidas no farmacológicas en exclusiva, los estimulantes son la modalidad de tratamiento más útil y efectiva para el control de los síntomas propios del TDAH a corto plazo. El estudio de tratamiento multimodal (estudio MTA) demostró que los estimulantes eran más eficaces que otras medidas terapéuticas durante los primeros 14 meses de tratamiento controlado, aunque una vez que el estudio pasó a ser observacional, en las revisiones de los 24 y 36 meses, estas diferencias entre los distintos tipos de tratamiento quedaron reducidas, lo que es coherente con una ausencia de control del estudio sobre cual tipo de tratamiento hacían los pacientes (que dependía de ellos mismos). De hecho el estudio de Abikoff demostró la mejoría mantenida idéntica a los 12 y a los 24 meses de tratamiento mantiendo las características iniciales del estudio hasta el final del mismo. En resumen, la eficacia de los tratamientos con estimulantes, pese a la controversia suscitada por medios de comunicación está contratada por cientos de estudios y metaanálisis.
Para más información sobre los estimulantes, especialmente del metilfenidato, y comprobar la bibliografía pertinente al mismo recomendamos el enlace:
https://www.pediatriadelspirineus.org/files/public/docs/Revision_Actualizacion%20TADH.pdf

En la segunda parte de este post comentaremos específicamente los efectos del tratamiento del TDAH con metilfenidato.
- 201612dic
¿Trastorno del espectro autista o trastorno de la comunicación?
En colaboración con Ana Alás, especialista en Lenguaje y Coordinadora de la Unidad de Logopedia y Foniatría de Hospital Quirónsalud Madrid.
Una de las preocupaciones más frecuentes de los padres de niños pequeños que acuden a la consulta del neuropediatra por un retraso o ausencia de la comunicación o lenguaje es la posibilidad de que su hijo tenga un trastorno del espectro autista (TEA) en vez de un trastorno específico del lenguaje (TEL).

Cuando hablamos de estos dos diagnósticos nos referimos a diagnósticos de "manual", esto es, a "cajones" de síntomas que vienen incluidos en libros como el manual diagnóstico y estadístico de los trastornos mentales (DSM-5). Estos diagnósticos no son "etiológicos", es decir, de "causa" médica. Un paciente puede tener un TEL o un TEA por más de 3.000 causas médicas diferentes. Habitualmente de origen genético. ¿Para qué sirven pues? El diagnóstico de los trastornos codificados en el DSM-5 debe tener una utilidad clínica: debe ser útil para que el médico determine el pronóstico, los planes de tratamiento y los posibles resultados terapéuticos en sus pacientes. Pero no indican cuál es el motivo por el cual el niño tiene un problema en la comunicación. De hecho lo que va a diferenciar un TEL de un TEA no es la capacidad comunicativa, sino la presencia de dificultades importantes en la socialización y la presencia de rituales y estereotipias (comportamientos motores repetitivos, aparentemente guiados y sin objetivo, como agitar las manos, mecer el cuerpo, golpearse la cabeza, morderse o darse golpes).
La forma de evaluación de las capacidades para el habla, el lenguaje o la comunicación y sus conclusiones, viene condicionada por la edad del niño. El inicio de los síntomas se produce en las primeras fases del período de desarrollo y las evaluaciones precoces (por ejemplo, a los 3 años de edad), deben de ser analizadas con mucha precaución. Las capacidades de lenguaje tienen que ser evaluadas en sus modalidades expresivas y receptivas, y cada una de éstas puede tener una gravedad diferente. Si la capacidad de decodificación (de comprensión del lenguaje) está alterada la norma es que el diagnóstico diferencial, esto es, la diferenciación entre un TEA y un TEL, sea muy complicada. ¿Por qué? Porque los niños con TEL que tienen la vertiente receptiva afectada pueden tener dificultades en el contacto ocular y su modulación social, en el juego simbólico, en el desarrollo de habilidades de atención conjunta, algunas estereotipias o manías, en fin, porque pueden tener síntomas de TEA sin ser TEA.

El TEL es difícil diagnosticar en niños muy pequeños. Por ejemplo, a los 3 años es muy difícil determinar la cronicidad evolutiva de la capacidad comunicativa y su diferenciación con respecto a otros trastornos como el TEA puede ser muy difícil y a veces imposible. Para hacernos una idea: por regla general, a los 4 años ya se podría hablar de "posible" TEL, para confirmar el diagnóstico a los 5 años, donde el proceso de evaluación suele conllevar un diagnóstico firme. Por lo tanto, en muchos niños, la diferenciación entre un diagnóstico como el TEA y el TEL a edades como los dos años lleva más veces a errores diagnósticos que a otra cosa. En general se debe informar sobre las evaluaciones realizadas a niños menores de 3 o 4 años, por lo general, de "riesgos" o "posibilidades" y no de diagnósticos.
Sin embargo, a pesar de la dificultad diagnóstica, parece prudente realizar valoraciones a niños en edades tempranas, desde los dos a los cuatro años, si existen aparentes dificultades lingüístico-comunicativas, con cierta frecuencia asociadas inespecíficamente a inquietud motora. ¿Para qué, si el diagnóstico diferencial del trastorno que padecen puede ser imposible? PARA PROGRAMAR UN PROTOCOLO DIAGNÓSTICO MÉDICO Y SOBRE TODO UN TRATAMIENTO LO MÁS PRECOZMENTE POSIBLE. Y esta es la idea esencial del presente post. Divagar entre dos diagnósticos de "manual" poco diferenciables inicialmente no debe demorar el tratamiento, que en edades tempranas es básicamente, el mismo. No son afortunadas las afirmaciones tan comunes como el "ya hablará, es muy pequeño", el soporte del pediatra y el sistema educativo son trascendentes, y existen medidas de screening útiles en la detección temprana del niño en riesgo de padecer un trastorno de la comunicación para profundizar en la evaluación por el neuropediatra y logopeda de los casos que lo necesiten, aunque no en todos los casos se va a confirmar el diagnóstico. La intervención terapéutica debe contar con profesionales especializados en el tratamiento de la comunicación y el lenguaje, siendo el tratamiento más -o menos- multi e interdisciplinar en función de las dificultades del paciente. Es importante tratar precozmente y con la intensidad necesaria. Algunos niños necesitarán de tratamiento farmacológico para un TDAH (u otro trastorno) comórbido y otros niños no la necesitarán. La intervención, dada la complejidad y persistencia de las dificultades, debe ser intensa (por lo menos en las primeras edades) y de larga duración.
Una buena noticia: ¡la mayoría de los pacientes van a evolucionar positivamente!
149 comentarios - 201618nov
El ABC de los trastornos del lenguaje
En colaboración con Ana Alás, especialista en Lenguaje y Coordinadora de la Unidad de Logopedia y Foniatría de Hospital Quirónsalud Madrid.
 El trastorno del lenguaje (TEL) es un trastorno del desarrollo neurológico codificado en el manual diagnóstico y estadístico de los trastornos mentales (DSM-5) bajo el epígrafe de los trastornos de la comunicación. Éstos además incluyen el trastorno fonológico, el tartamudeo, el trastorno de la comunicación social (pragmático) y el trastorno de la comunicación no especificado. El trastorno del lenguaje se basaría en la presencia de dificultades para la adquisición y el uso del lenguaje debido a deficiencias de la compresión o la producción del vocabulario, las estructuras gramaticales y el discurso.
El trastorno del lenguaje (TEL) es un trastorno del desarrollo neurológico codificado en el manual diagnóstico y estadístico de los trastornos mentales (DSM-5) bajo el epígrafe de los trastornos de la comunicación. Éstos además incluyen el trastorno fonológico, el tartamudeo, el trastorno de la comunicación social (pragmático) y el trastorno de la comunicación no especificado. El trastorno del lenguaje se basaría en la presencia de dificultades para la adquisición y el uso del lenguaje debido a deficiencias de la compresión o la producción del vocabulario, las estructuras gramaticales y el discurso.El TEL debe diferenciarse de las variaciones normales del desarrollo. Puede ser difícil hacer esta distinción antes de los 4 años de edad. Algunos profesionales utilizan el término "retraso simple del lenguaje" (RSL), para diferenciar el diagnóstico estable (TEL) de uno "transitorio" o "madurativo" (RSL), pero éste último no se contempla actualmente en el DSM-5 como una entidad diferenciada. Como otras alteraciones del neurodesarrollo, los trastornos del lenguaje comienzan precozmente y pueden producir deficiencias funcionales durante toda la vida, aunque esto no es la norma y la mayoría de los casos pueden recuperase.
La "etiqueta" diagnóstica que se ha venido utilizando en los últimos años, "trastorno específico del lenguaje" (SLI: Specific Languaje Impairmet), ha avivado la falsa impresión de que es una afectación exclusiva ("específica") de la forma, la función y el uso de un sistema de símbolos convencional como forma reglada de comunicación (esto es, el "lenguaje") cuando es obvio que existen otros procesos neurocognitivos complejos implicados en los pacientes con TEL que modulan no sólo en la comunicación hablada, sino otras dimensiones del lenguaje como la comunicación escrita y el lenguaje de señas. Los procesos cognitivos involucrados son variados, siendo las funciones ejecutivas (capacidad de atención y concentración, inhibición de respuesta, planificación, flexibilidad cognitiva y memoria de trabajo) las más frecuentes. La presencia de un verdadero diagnóstico comórbido de trastorno por déficit de atención con/sin hiperactividad (TDAH) durante la edad escolar precoz es frecuente. El hecho de padecer un TEL no solo no exime, sino que es un factor de riesgo para desarrollar diferentes comorbilidades del neurodesarrollo.
La evaluación debe tener en cuenta el momento en que evaluamos y el diferente proceder en relación con la edad del paciente. El TEL es difícil diagnosticar en niños muy pequeños. Por ejemplo, a los 3 años es muy difícil determinar la permanencia del problema y es compleja su diferenciación con respecto a otros trastornos (por ejemplo, el "temido" trastorno del espectro autista). Muchos niños con diagnóstico de autismo no lo son evolutivamente si se hace demasiado precozmente el diagnóstico. Por regla general, a los 4 años ya se podría hablar de posible TEL, para confirmar el diagnóstico a los 5 años. Por lo tanto, mucho cuidado con diagnósticos "definitivos" a edades precoces, que condicionan a veces una gran tristeza y desesperanza en las familias. Sin embargo si es importante detectar que el niño precozmente tiene un trastorno de la comunicación, ver cuáles son los déficits más relevantes que padece el niño para empezar con el proceso diagnóstico médico y el tratamiento y la estimulación del lenguaje y la comunicación lo antes posible. Todo ellos es perfectamente compatible con poner el "apellido" definitivo (si es posible) cuando el niño tenga al menos 4 o 5 años. Como el tratamiento es muy similar a esas edades tempranas sea cual sea el futuro "apellido" definitivo del trastorno del niño, lo ideal es planificar con un especialista en lenguaje las terapias más adecuadas para el paciente y explotar su máximo potencial. Así los avances pueden ser espectaculares.
En próximas publicaciones iremos ampliando información sobre los trastornos del lenguaje y añadiremos también información sobre otros trastornos de la comunicación como los trastornos del espectro autista y el trastorno de la comunicación social.
0 comentarios - 201624oct
El papel de la genética en la práctica clínica de los trastornos del neurodesarrollo (TND)
Los trastornos del neurodesarrollo (TND) son alteraciones o retrasos en el desarrollo del sistema nervioso central, que se manifiestan por disfunciones cerebrales que afectan a la capacidad para el aprendizaje y la competencia social, entre otras aptitudes, impidiendo el normal desarrollo del niño y adolescente.
Su propia terminología describe tres características relevantes: su origen en la disfunción del sistema nervioso, el componente evolutivo o madurativo y la presencia de manifestaciones clínicas en la infancia (que no exclusiva de esta edad). Entre las características básicas de los TND debemos señalar, dada su gran heterogeneidad, la ausencia de un único biomarcador para cada uno de los trastornos, la presencia de síntomas a veces compartidos entre diferentes TND y la elevada frecuencia de trastornos comórbidos (esto es, asociados) a cualquier TND específico. Por ejemplo: un niño con trastorno por déficit de atención / hiperactividad (TDAH) que también padece un trastorno oposicionista desafiante o un trastorno de ansiedad.
Con frecuencia la disfunción que produce el TND es evidente, pero a veces el límite entre el TND y la normalidad es más complicado de determinar. Esta última circunstancia está condicionada por la presencia de los síntomas que caracterizan los diferentes TND en la población ‘normal’; son el número y la gravedad de estos síntomas, la aparición en edades inapropiadas, la presencia de comorbilidades, la persistencia en el tiempo o la pobre compensación de éstos los que van a vincularse a la discapacidad adaptativa del paciente y a su tipificación como trastorno.

El término TND aparece explícitamente en la última edición del Manual diagnóstico y estadístico de los trastornos mentales (DSM-5), publicada en 2013; se describe un grupo de condiciones -discapacidad intelectual, trastornos de la comunicación, trastornos del espectro autista (TEA), TDAH, trastorno específico del aprendizaje (como el trastorno específico de la lectura), trastornos motores u otros TND con inicio en el periodo de desarrollo, que se manifiestan de forma temprana –generalmente antes de la entrada en la escuela– y se caracterizan por déficits del desarrollo que producen alteraciones en el adecuado funcionamiento personal, social, académico u ocupacional.
La totalidad de los TND pueden tener un origen ambiental, genético o, más probablemente, multifactorial con un mayor peso de la carga genética. En el primer apartado, podemos observar por ejemplo que numerosos TND pueden vincularse a la exposición al alcohol o drogas durante la gestación. Sin embargo, tanto la estructura como el funcionamiento cerebral, asociados o no a la influencia de los factores ambientales, están codificados en la arquitectura genética del individuo: alteraciones genéticas que afecten genes necesarios para un correcto funcionamiento del sistema nervioso central pueden manifestarse a través de diferentes TND; en otras ocasiones, la suma de diferentes factores ambientales a una mutación genética patológica (habitualmente en trastornos graves) o a una combinación de variantes genéticas habituales en la población (más habitual en trastornos leves) pueden producir un TND o bien predisponer al individuo a padecer un TND.
Las evidencias científicas sobre la contribución genética en la manifestación de los TND son incuestionables. Se ha comprobado que diferentes variantes o alteraciones genéticas pueden predisponer a distintos TND; en estudios poblacionales se ha podido demostrar que diferentes regiones o 'loci' genéticos estaban relacionados con una mayor predisposición a TEA –sobre todo de alto rendimiento-, trastorno específico de la lectura o TDAH. Aunque la heredabilidad de los TND es elevada (trastorno específico de la lectura, TDAH, etcétera) la mayoría (hay excepciones) de los TND graves (autistas no verbales o discapacitados con malformaciones congénitas sin otros casos en la familia) se deben a mutaciones de novo.
Es importante comprender que el diagnóstico "sindrómico", por ejemplo: TEA no es un diagnóstico etiológico (esto es, de causa, genética en la inmensa mayoría de los casos). El diagnóstico de TEA permite indicar unas pruebas complementarias que pueden (o no) dar con el diagnóstico etiológico y por otro lado, concomitantemente, servir para que el paciente reciba los servicios que necesita, tengamos o no el resultado del diagnóstico genético exacto o no lo tengamos, sea conocido o esté pendiente.
El conocimiento de los factores genéticos en los TND es cada vez más amplio. Dada la complejidad y elevada heterogeneidad de los genes asociados a trastornos "leves" (entendidos socialmente como ‘menos graves’) como el TDAH o los trastornos del aprendizaje, la protocolización de los estudios genéticos en el abordaje diagnóstico queda relegada generalmente a los TEA (sobre todo a aquellos que NO son de alto rendimiento) y la discapacidad intelectual con / sin epilepsia asociada. En estos últimos casos las nuevas técnicas realizan el diagnóstico exacto de la alteración subyacente con una razonable frecuencia. A mayor gravedad del TND, mayor número de malformaciones o "defectos" físicos o de neuroimagen, presencia de epilepsia u otra condición neurológica, entre otros factores, los test genéticos tipifican el origen genético en más del 50% de los casos. En pacientes leves (trastornos del lenguaje expresivo, trastornos de conducta, TDAH, algunos TEA de alto rendimiento leves, entre muchos otros), sobre todo si no existen otros datos añadidos, el rendimiento diagnóstico baja a menos de un 20%. Una conversación detenida del profesional con la familia es la que nos debe aconsejar realizar estas pruebas o no, CUALES y en qué orden, pues aunque inocuas (solo requieren un análisis de sangre) son costosas y algunas de ellas no financiadas.
Podemos concluir que los análisis genéticos y el consejo adecuado en los TND van a permitir un mayor y mejor conocimiento de estos problemas, permitiendo un asesoramiento individualizado y la posible anticipación y abordaje de enfermedades multisistémicas, algunas de ellas de particular gravedad. A veces el hallazgo permite dar un consejo genético, pues con frecuencia los padres no trasmiten la enfermedad (se trata de una mutación de novo en el sujeto afectado) y los resultados de las pruebas pueden dar tranquilidad a aquellas familias que desean más descendencia. A veces el gen identificado permite un tratamiento y/o seguimiento específico. En otras ocasiones el gen identificado no permite un tratamiento o seguimiento específico, pero puede hacerlo a lo largo del tiempo una vez identificados otros pacientes. En otras ocasiones el diagnóstico genético no permite una intervención específica. Otros pacientes quedan sin diagnóstico a pesar de hacer todas las pruebas disponibles.
La formación de los especialistas que atienden estos problemas es absolutamente necesaria en este sentido. El diagnóstico etiológico genético, además de poder ofrecer explicaciones al problema del paciente y evitar teorías de pobre sustento científico, pueden aportar una información vital para el paciente y su familia. Una vez perfeccionada la fase de diagnóstico de enfermedades entendidas socialmente como ‘más graves’, se insinúa relevante para el futuro a medio plazo el abordaje genético de los TND ‘menos graves’. Y es que la genética está revolucionando el mundo de los TND y esto no ha hecho más que empezar.
Autores: Daniel Martín Fernández-Mayoralas y Alberto Fernández-Jaén.
- 201623sep
Tics y trastorno de Tourette. Perspectiva del neuropediatra (Segunda parte)
Diagnóstico y tratamiento
El diagnóstico de los tics y del ST es clínico, a través su propia definición (en negrita más arriba).
Uno de los aspectos más importantes en la evaluación y diagnóstico del ST es la detección de otros trastornos (comorbilidades) asociados. Los más frecuentes son el TDAH con o sin hiperactividad (50-80% de los casos) y el Trastorno Obsesivo Compulsivo (TOC), presente en un 20% de los casos. A veces se asocian otros problemas (ansiedad, autoestima baja, trastornos de aprendizaje, etcétera) pero suelen ser niños inteligentes y creativos, con grandes virtudes humanas.

Se debe realizar una exploración física y neurológica rutinaria en todos los casos. Con frecuencia hay un infradiagnóstico de los tics y ST en los trastornos del neurodesarrollo e incluso en lesiones cerebrales adquiridas. Ante la sospecha de trastornos de aprendizaje y/o TDAH asociado es útil conocer la capacidad intelectual y funcionamiento ejecutivo y lector mediante test neuropsicológicos.
Las causas médicas de tics y ST son raras y el especialista realizará las pruebas complementarias pertinentes cuando sea necesario para descartarlas (electroencefalograma, analítica, entre otras).
Es importante tener en cuenta los antecedentes familiares de tics, ST, Trastorno del Déficit de Atención e Hiperactividad (TDAH), TOC u otros trastornos neurológicos o psiquiátricos. También los tipos de tics, su persistencia en el tiempo, la repercusión que producen (social, funcional, etcétera).
Respecto del tratamiento, el aspecto más importante consiste en determinar qué aspectos del trastorno merecen tratarse y cuál es la prioridad. El abordaje del tratamiento puede entrañar poca o una gran dificultad en función de cada paciente. La mayor parte de los trastornos de tics y de ST son LEVES (pese a la falsa creencia popular). En bastantes casos la mejor actitud es abstenerse de instaurar un tratamiento para los tics. Sin embargo, si la cantidad de tics es importante, debe usarse algún tratamiento suave que los controle, teniendo en cuenta los trastornos asociados, casi siempre sin efectos secundarios ni otros problemas. NO es raro que la preocupación de los padres sea mayor por el TDAH que por los tics en bastantes niños con ST. La elección del fármaco teniendo en cuenta el perfil del niño es esencial para un buen resultado terapéutico.
El tratamiento cognitivo-conductual es básico en todos los casos en los que se presente trastorno de conducta y/o trastorno de ansiedad, incluyendo el TOC. Además, se están desarrollando técnicas de "entrenamiento en la reversión del hábito" como tratamiento no farmacológico de los tics, pero debe ser realizado por un experto, la familia debe estar motivada y la efectividad del tratamiento es solo moderada, por lo que el especialista debe dirimir junto a padres y niño que pacientes pueden y deben realizar este tratamiento.
Por lo que se refiere a los tratamientos farmacológicos, deben instaurarse tras un detenido balance entre los pros y contras del mismo de forma juiciosa. EN ocasiones los padres tenemos miedo a los fármacos, y más con la presión desde determinados medios de comunicación, pero un niño no debe estar "plagado" de tics, si es así contamos con tratamientos suaves y sin apenas efectos secundarios para usar: la atomoxetina, especialmente si hay TDAH asociado, es un fármaco suave y muy útil. La clonidina de corta duración es un fármaco útil aunque la guanfacina de liberación retardada (un producto que mejora a la clonidina, de inminente aparición en España) será uno de los agentes de primera línea dada la larga experiencia con ella en países anglosajones (nuestro equipo lo ha usado frecuentemente como medicación extranjera, por lo que tenemos bastante experiencia); los neurolépticos (también llamados "antipsicóticos") son fármacos muy efectivos. Los más usados son risperdal y aripiprazol seguidos por pimocide. A pesar de que pueden parecer fuertes "por su nombre" (dado que se usan a dosis ALTAS en pacientes con enfermedades graves) en tics y ST se usan a dosis muy bajas y son casi siempre excelentemente tolerados. Raras veces, en ese 10% de ST graves, debemos de combinar más de uno.
En resumen, los tics y el ST deben ser evaluados por un neuropediatra asumiendo que no se trata de un "trastorno psicológico" y que el niño "no los hace porque quiere". Una buena evaluación es esencial para determinar si es necesario o no un tratamiento adecuado al perfil del niño.
2 comentarios
Blog sobre los temas relacionados con la neuropedciatría: déficit de atención, hiperactividad, epilepsia, cefaleas, tics, encefalitis, problemas escolares, etc.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
 2.018
2.018  Diciembre
Diciembre
 Noviembre
Noviembre
 Octubre
Octubre
 Julio
Julio
 Mayo
Mayo
 Abril
Abril
 Febrero
Febrero - Recomendaciones generales y específicas para el trastorno por déficit de atención/hiperactividad -TDAH- (III). Recomendaciones específicas.
- El Dr. Daniel Martín Fernández-Mayoralas ganador del “Concurso de Casos Clínicos sobre el abordaje farmacológico de pacientes con TDAH" organizado por el Grupo Saned
 Enero
Enero
 2.017
2.017
 2.016
2.016
- Síndrome cognitivo afectivo del cerebelo: Un diagnóstico a tener en cuenta.
- Síndrome de Pitt-Hopkins
- Tratamiento Cognitivo Conductual en adolescentes con Trastorno por Déficit de Atención con/sin Hiperactividad (TDAH)
- Ejercicio y TDAH
- Empoderando a los Docentes: Estrategias para detectar y abordar dificultades en el aula. (III)
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.


















