Quirónsalud
Blog de Cardiología de los Hospitales Quirónsalud Alicante, Murcia, Torrevieja y Valencia
- 202217may
Día Mundial de la Hipertensión, conoce sus síntomas
Con motivo del día Mundial de la Hipertensión Arterial, el Doctor Rafael Florenciano, jefe de la Unidad de Cardiología de Torrevieja te cuenta sobre esta patología, sus síntomas y riesgos para tu salud.
La hipertensión arterial es una patología crónica en la que los vasos sanguíneos tienen una tensión persistentemente alta. La tensión arterial es la fuerza que ejerce la sangre contra las paredes de los vasos (arterias) al ser bombeada por el corazón. Cuanto más alta es la tensión, más esfuerzo tiene que realizar el corazón para bombear.
La relación entre tensión arterial y problemas cardiovasculares es continua: a mayor tensión arterial más probabilidad de eventos cardiovasculares. Sin embargo, desde un punto de vista práctico, para simplificar se emplea el valor de corte 140 mmHg para la tensión sistólica y 90 mmHg para la diastólica, de modo que consideramos valores normales cifras por debajo de esos niveles. Además, los estudios ha mostrado que tener cifras por debajo de esos niveles suponen un beneficio en términos de salud cardiovascular.
Una de las características de esta enfermedad es que no presenta unos síntomas claros y estos pueden tardar mucho tiempo en manifestarse. Sin embargo, constituye el factor de riesgo cardiovascular más prevalente.
En la actualidad, las enfermedades cardiovasculares son la primera causa de mortalidad en España. La hipertensión es una patología tratable, pero su falta de control puede desencadenar complicaciones graves, como infarto de miocardio, insuficiencia cardiaca o ictus.
Las primeras consecuencias de la hipertensión las sufren las arterias, que se endurecen a medida que soportan la presión arterial alta de forma continua, se hacen más gruesas y puede verse dificultado al paso de sangre a través de ellas. Este daño en las paredes de los vasos sanguíneos favorece que se depositen colesterol y triglicéridos en ellas, por eso lo que hace que la hipertensió sea un de riesgo muy importante para el desarrollo de arterioesclerosis.
Causas de la hipertensión
Las causas de la hipertensión son desconocidas, salvo en un pequeño porcentaje de casos, donde podemos encontrar causas hormonales o vasculares.
Es verdad que existe un componente genético importante ya que: "de padres hipertensos, hijos hipertensos". La heredabilidad estimada es del 35-50%.
Como curiosidad podemos decir que existen unos 120 lugares del genoma relacionados con la regulación de la tensión arterial, lo que indica su complejidad.
Aunque todavía no se conocen las causas específicas, sí se ha relacionado con una serie de factores que suelen estar presentes en la mayoría de las personas que la sufren.
Conviene separar aquellos relacionados con la herencia genética, el sexo, la edad y la raza, y por tanto poco modificables, de aquellos otros que se podrían cambiar al variar los hábitos y el ambiente en el que viven las personas, como la obesidad, la sensibilidad al sodio, el consumo excesivo de alcohol, el uso de ciertos fármacos y un estilo de vida muy sedentario.
Causas modificables de la hipertensión arterial
Sobrepeso y obesidad:
Los individuos con sobrepeso están más expuestos a tener más alta la presión arterial que los que presentan peso normal.
A medida que se aumenta de peso se eleva la tensión arterial y esto es mucho más evidente en los menores de 40 años y en las mujeres. La frecuencia de la hipertensión arterial entre los obesos, independientemente de la edad, es entre dos y tres veces superior a la de los individuos con un peso normal.
No se sabe con claridad si es la obesidad por sí misma la causa de la hipertensión o si hay un factor asociado que aumente la presión en personas con sobrepeso. Al parecer, a la obesidad se asocian otra serie de alteraciones que serían en parte responsables del aumento de presión arterial. También es cierto que la reducción de peso hace que desaparezcan estas alteraciones.
Síntomas de la hipertensión arterial
No hay síntomas relacionados estritamente con la hipertensión. Algunos pacientes pueden quejarse de cefalea o nucalgia... Estos síntomas ayudan a detectarla porque ponen en alerta al paciente que decide ir al médico o acudir a la farmacia a que les tomen la tensión.
Un paciente hipertenso mal controlado puede padecer un infarto de miocardio y este causar un dolor en el pecho.
Incidencia de la hipertensión en la población
En 2015, la prevalencia global de la hipertensión en adultos fue del 30-45%, siendo más frecuente en hombres.
Además, la edad también influye, de modo que en mayores de 60 años la prevalencia puede llegar al 60%.
Conforme la población envejece más, se adoptan estilos de vida sedentarios y aumenta el peso corporal, su prevalencia aumentará, de modo que para 2025 se espera un aumento del 15-20%.
Perfil de paciente propenso a padecer hipertensión
Como indicabamos, los hijos de pacientes hipertensos tiene más riesgo de hipertensión, pero también aquellos que no tienen hábitos de vida saludables.
La obesidad, tabaco, edad mayor de 60 años, sedentarismo y diabetes aumentan la propesión a padecer hipertensión.
¿A qué edad deberíamos comenzar controlarla y cada cuánto debemos repetir estos controles?
Si existe historia familiar de hipertensión hay que empezar a medirse la tensión a edad más temprana, por ejemplo, a los 40 años. En otro caso, a partir de los 50 años.
Si las tensiones son normales, se pueden medir una vez al año, pero si no, habrá que realizar mediciones semanales para comprobar que el aumento no es algo aislado.
Consecuencias de una hipertensión mal controlada
Mantener una tensión elevada afecta a todos los órganos y sistemas, si bien a unos más que a otros. Es especialmente dañina para el corazón y riñones. Además a través de su afectación a las arterias puede provocar lesiones oculares y cerebrales.
Tratamiento de la hipertensión arterial
Tenemos una amplia gama de tratamientos farmacológicos, pero también son importantes la dieta baja en sal (3 gr al día) y el ejercicio físico.
Prevención de la hipertensión
Los Cardiólogos de Quirónsalud, siempre comentamos a los pacientes que se puede prevenir la hipertensión con: una baja ingesta de sal, evitar el sobrepeso y la obesidad, no ingesta de alcohol, dejar de fumar y hacer ejercicio físico.
Si tienes antecedentes en tu familia o síntomas como los mencionados recuerda hacerte una revisión médica con un profesional. En Quirónsalud contamos con un equipo de cardiólogos especializados en el diagnóstico y tratamiento de la hipertensión arterial.
Si quieres más información contacta con la Unidad de Cardiología de Quirónsalud Torrevieja
ETIQUETAS Quirónsalud - Quirónsalud Murcia - Quirónsalud Alicante - Quirónsalud Valencia - Quirónsalud Torrevieja - Corazón - salud - problema de corazón - cardiología - cardiólogo - cardiología Quirónsalud - cardiológo Quirónsalud - cardiaco - hipertensión - hipertensión arterial - tomar tensión - presión arterial - tensión alta - vasos sanguíneos - hipertensión arterial síntomas - hipertensión arterial tratamiento - hipertensión arterial normal - hipertensión arterial causas - hipertensión arterial consecuencias0 comentarios - 202212abr
La cirugía que da vida a tu corazón, el bypass coronario
Texto elaborado por la Unidad de Cirugía Cardíaca de Quirónsalud Torrevieja.

La Unidad de Cirugía Cardiaca del Hospital Quirónsalud Torrevieja ofrece asistencia sanitaria a cualquier tipo de cirugía cardiaca del adulto.
ofrece asistencia sanitaria a cualquier tipo de cirugía cardiaca del adulto.
El equipo de Cirugía Cardiaca de hospital Quirónsalud Torrevieja tiene un porcentaje de éxito superior al 97%, a nivel de los mejores centros europeos. Los datos de mortalidad son inferiores los esperados según el score de riesgo europeo Euroscore II.
La cirugía coronaria
La falta de riego en las coronarias se puede mejorar llevando sangre a las arterias más allá de las obstrucciones mediante conductos llamados puentes, "bypass" o injertos coronarios.
La cirugía coronaria es el tratamiento de elección en anatomías coronarias complejas especialmente en pacientes diabéticos.
Estudios como SINTAX y FREEDOM han demostrado que la cirugía de bypass coronario es superior al tratamiento percutáneo en la enfermedad coronaria del tronco y/o de los 3 vasos en términos de muerte, infarto y necesidad de nueva revascularización.
Mediante la cirugía coronaria mejoramos la capacidad funcional para realizar esfuerzos y una vida normal, así como aumentamos la supervivencia
Ingreso para la operación de Bypass coronario
Para una cirugía coronaria la estancia habitual en el hospital es de 7 días, pudiendo el paciente volver a su país de origen a los 15 días de la cirugía, o a su casa pasada una semana.
Una vez operado el paciente seguirá controles anuales por su cardiólogo habitual.
Preoperatorio del bypass coronario
La evaluación preoperatoria se puede realizar online mediante el envío de un informe médico, un listado de su medicación habitual y las imágenes del cateterismo cardiaco realizado. Con esta información podemos establecer cuál es el riesgo individual de cada paciente y planificar el número de bypasses que le vamos a realizar.
El día previo a la cirugía, ingresará en el hospital y será evaluado por un anestesista y su cirujano cardiaco.
Cómo es la cirugía de Bypass coronario
Los pacientes que se operan de cirugía cardiaca lo hacen con anestesia general. Utilizamos anestésicos de corta duración para que usted despierte lo antes posible y así comenzar con una rehabilitación precoz.
Realizamos de forma estándar cirugía coronaria con injertos arteriales a corazón latiendo. La razón para el uso de injertos arteriales es su mejor permeabilidad a largo plazo. El equipo de Cardiología de Quirónsalud tiene una gran experiencia en el empleo de injertos de doble mamaria, por lo que hemos sido el primer centro español seleccionado para participar en uno de los estudios de cirugía coronaria más importantes, el estudio ROMA (Randomized comparison of the clinical outcome of single versus multiple arterial grafts).
tiene una gran experiencia en el empleo de injertos de doble mamaria, por lo que hemos sido el primer centro español seleccionado para participar en uno de los estudios de cirugía coronaria más importantes, el estudio ROMA (Randomized comparison of the clinical outcome of single versus multiple arterial grafts).
Ventajas de la cirugía coronaria
La principal ventaja de la cirugía coronaria sin bomba a corazón latiendo es la no utilización de la bomba de circulación extracorpórea, evitándose las complicaciones a nivel pulmonar, renal, cerebral, etc., derivadas de la utilización de la misma permitiendo una recuperación precoz.
sin bomba a corazón latiendo es la no utilización de la bomba de circulación extracorpórea, evitándose las complicaciones a nivel pulmonar, renal, cerebral, etc., derivadas de la utilización de la misma permitiendo una recuperación precoz.
La cirugía coronaria sin bomba puede disminuir la mortalidad y morbilidad sobre todo en los pacientes de alto riesgo.
La cirugía tiene una duración de unas 5 horas, entre el tiempo de preparación anestésica y el procedimiento quirúrgico.
Las primeras 24-72 horas tras la cirugía el paciente permanece en la UCI para mayor vigilancia. A las 48 horas se retiran los drenajes quirúrgicos y el paciente comienza una recuperación activa deambulando y realizando ejercicios de fisioterapia respiratoria.
Para su recuperación es imprescindible que se movilice pronto e inicie la deambulación por la habitación y el pasillo. La deambulación precoz fomenta la desaparición del dolor, la respiración adecuada con expulsión de secreciones bronquiales, la deposición normal, la normalización de glucemias en pacientes diabéticos, etc. Por este motivo, desde la retirada de los drenajes se le ayudará a sentarse en el sillón y comenzará a realizar paseos cortos.
A los 7 días se suele dar el alta hospitalaria. A las 2 semanas de la cirugía se realiza una revisión de las heridas quirúrgicas y del estado clínico del paciente, pudiendo retornar a su país de origen en un vuelo regular.
El periodo de recuperación para realizar una actividad normal es de 4-6 semanas.
Vida del paciente tras la cirugía coronaria
Durante el primer mes es normal notar debilidad, cansancio generalizado y ciertos dolores. Ello es debido a la propia intervención y a cierto grado de anemia que se corregirá con el paso de las primeras semanas.
Es normal presentar cansancio (diferente de la falta de aire), insomnio, falta de apetito o ánimo depresivo durante las primeras semanas tras la intervención.
También es normal encontrarse muy bien un día y algo peor al día siguiente, de forma fluctuante, así como tener las piernas un poco hinchadas. No debe preocuparse, lo importante es que estos síntomas vayan mejorando a lo largo de las semanas. Piense que la recuperación completa puede llevar entre 1 o 3 meses.
Deporte tras la cirugía de corazón
La actividad física debe incrementarse de una manera suave y progresiva.
Durante el primer mes deberá limitarse a aquellas actividades que pueda hacer confortablemente.
Tras el alta debe ir recuperando de forma paulatina su actividad normal. Se recomienda dar paseos y mantener una actividad física similar a la que mantenía al alta, incrementándola poco a poco.
Solicita más información en el servicio de cirugía cardíaca de Quirónsalud Torrevieja Quirónsalud - Quirónsalud Murcia - Quirónsalud Alicante - Quirónsalud Valencia - Quirónsalud Torrevieja - Corazón - salud - problema de corazón - cardiología - cardiólogo - cardiología Quirónsalud - cardiológo Quirónsalud - cardiaco - bypass coronario - cirugia bypass coronario - corazon - salud corazon1 comentario
Quirónsalud - Quirónsalud Murcia - Quirónsalud Alicante - Quirónsalud Valencia - Quirónsalud Torrevieja - Corazón - salud - problema de corazón - cardiología - cardiólogo - cardiología Quirónsalud - cardiológo Quirónsalud - cardiaco - bypass coronario - cirugia bypass coronario - corazon - salud corazon1 comentario - 202212abr
¿Qué es la muerte súbita? Te lo contamos
Texto elaborado por la Unidad de Cardiología de Quirónsalud Alicante
 .
.
Se define como el fallecimiento natural e inesperado que sucede en un corto espacio de tiempo desde el inicio de los síntomas.
Se habla de muerte súbita cardiaca cuando el origen de la muerte es cardiaco y su incidencia anual en el mundo oscila entre los 4-5 millones de casos representando aproximadamente el 50% de la mortalidad cardiaca global en los países desarrollados.
Pronóstico de muerte súbita
Si no se trata a tiempo y se recupera es letal. Alrededor del 80% ocurren en los domicilios y una alta proporción no son presenciadas lo que hace que la probabilidad de supervivencia sea muy baja.
Síntomas de la muerte súbita
Entre los síntomas que suelen presentar los pacientes suelen destacar la pérdida de conocimiento acompañada de pérdida de pulso y de signos vitales que requiere del inicio de maniobras de reanimación cardiopulmonar.
suelen destacar la pérdida de conocimiento acompañada de pérdida de pulso y de signos vitales que requiere del inicio de maniobras de reanimación cardiopulmonar.
Causas de la muerte súbita
El ritmo responsable en la mayoría de los casos es una arritmia ventricular maligna , en el 80-90% de los episodios de muerte súbita cardiaca.
, en el 80-90% de los episodios de muerte súbita cardiaca.
El 10-15% restante son de origen bradiarrítmico, es decir de una asistolia o bloqueo aurículoventricular avanzado.
La causa más común en la población adulta es la cardiopatía isquémica, es decir, padecer una enfermedad coronaria.
Como prevenir la muerte súbita
Sí, a día de hoy existen estrategias de prevención que se centran en la detección precoz y tratamiento de los factores de riesgo cardiovascular.
La finalidad es la de frenar la progresión de la enfermedad coronaria, así como el reconocimiento precoz y el tratamiento de las cardiopatías predisponente con especial atención en la identificación por parte de los cardiólogos de los individuos de mayor riesgo de muerte súbita cardiaca.
Por ello son de vital importancia las revisiones periódicas en los adultos.
¿Hay tratamiento ante síntomas de muerte súbita?
Depende del ritmo que ha originado la muerte súbita y de la causa de dicho ritmo cardiaco.
Normalmente los pacientes que sobreviven a una muerte súbita cardiaca requieren del implante de un desfibrilador automático implantable en prevención secundaria para que no vuelva a ocurrir de nuevo el evento.
para que no vuelva a ocurrir de nuevo el evento.
Diferencias entre muerte súbita e infarto
No todas las muertes súbitas son causadas por un infarto de miocardio (por ejemplo, en los futbolistas y otros deportistas la muerte súbita suele estar ocasionada por una cardiopatía hereditaria subyacente) ni todos los infartos de miocardio acaban degenerando en muerte súbita (incluso hay infartos que ocurren de forma silente).
acaban degenerando en muerte súbita (incluso hay infartos que ocurren de forma silente).
Sin embargo, se sabe que en las primeras 24-48h desde que ocurre el infarto de miocardio los pacientes puede desarrollar arritmias ventriculares malignas que pueden derivar en muerte súbita cardiaca. Es por ello que se crearon las unidades coronarias para la monitorización y vigilancia estrecha de los pacientes con infarto de miocardio y se desarrollaron las diferentes técnicas de hemodinámica para realizar la angioplastia coronaria y poder abrir así el vaso obstruido causante del infarto cuanto antes para evitar consecuencias mayores.
En Quirónsalud contamos con un equipo de médicos especializados en Cardiología. 0 comentarios
0 comentarios - 202222mar
Las posibles secuelas del Covid en tu corazón
Texto elaborado por el doctor Jose Nieto, cardiólogo de Quirónsalud Murcia.

¿Qué efecto tiene el Covid para nuestro corazón?
Se ha propuesto que el virus SARS-CoV2 puede afectar al corazón a través de múltiples mecanismos. Entre ellos se incluyen desde la infección directa de las células musculares cardiacas o de las células del endotelio, afectando así al aporte sanguíneo del miocardio, hasta mecanismos indirectos, como la formación de microtrombos en los capilares que riegan el músculo cardíaco, o la inflamación producida por la liberación masiva de citoquinas inflamatorias.
Además del daño vascular, la existencia de un estado protrombótico favorece la formación de trombos en los vasos (trombosis venosas, infarto de miocardio o ictus) y de embolia pulmonar.
La afectación pulmonar puede suponer una disminución marcada del oxígeno en sangre (hipoxemia), lo cual acentuará el daño miocárdico.
La existencia de daño miocárdico, detectado por métodos analíticos (aumento de troponinas en sangre), es frecuente en pacientes con COVID-19 que precisan ingreso, en un 7-36% de los casos.
En algunos casos se refleja la presencia de inflamación del músculo cardíaco (miocarditis) o de miocardiopatía por estrés, o menos frecuentemente, la presencia de un infarto de miocardio.
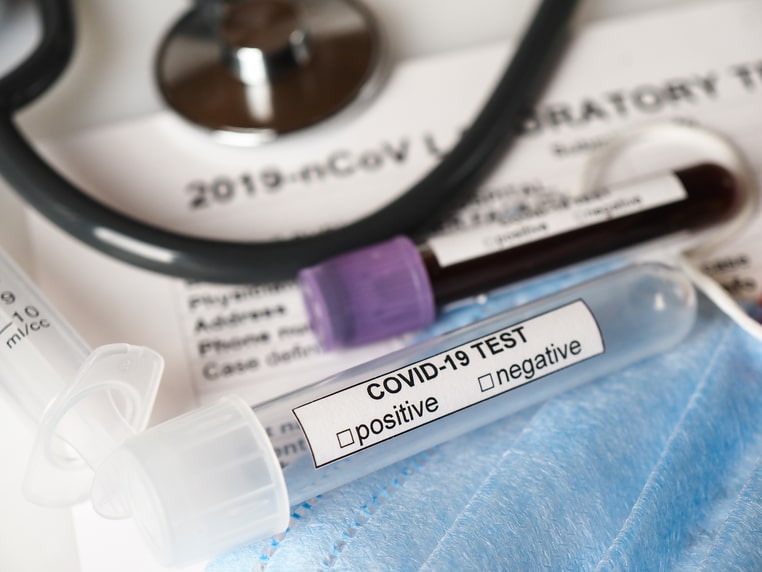
Consecuencias a largo plazo del covid en el corazónLo más habitual es que los pacientes con COVID-19 se recuperen sin secuelas cardiacas.
En los casos más graves, con más evidencia de daño miocárdico, la mayoría de las ocasiones únicamente evidenciado por el aumento de marcadores analíticos, se está documentando mediante el empleo de técnicas de imagen avanzadas (resonancia cardiaca) la presencia de afectación cardiaca (edema o fibrosis).
El miocardio es la pared muscular del corazón o músculo cardíaco. Se contrae para bombear la sangre fuera del corazón y luego se relaja a medida que el corazón se llena con la sangre que regresa. La membrana serosa exterior del miocardio se denomina «epicardio». La membrana que recubre su interior se denomina «endocardio».
La miocarditis es una inflamación del miocardio. Cuando el corazón se inflama, no puede bombear tan eficazmente debido a la hinchazón (edema) y al daño sufrido por sus células. El músculo cardíaco puede dañarse aún más si el sistema inmunitario envía anticuerpos para tratar de combatir la causa de la inflamación.
En los casos más severos que presentaron una miocarditis en los que se reduce la función cardiaca, pueden mantener un deterioro residual de la misma.
Además de esto, se ha documentado la aparición de arritmias, especialmente de fibrilación auricular, en el seguimiento de pacientes recuperados de COVID-19, pero su incidencia es baja.
especialmente de fibrilación auricular, en el seguimiento de pacientes recuperados de COVID-19, pero su incidencia es baja.
A día de hoy están en marcha numerosos estudios para tratar de aclarar las consecuencias cardiacas a largo plazo de la COVID-19.
Riesgos del COVID para pacientes con patologías cardíacas
El impacto clínico de la infección por Covid-19 es mayor a mayor edad. Esta es más peligrosa aquellos pacientes que presenten factores de riesgo cardiovascular, como hipertensión
 o diabetes. Además de esto, en pacientes con enfermedades cardiovasculares establecidas
o diabetes. Además de esto, en pacientes con enfermedades cardiovasculares establecidas , especialmente los que presentan antecedentes de enfermedad coronaria, insuficiencia cardiaca o valvulopatías significativas previas.
, especialmente los que presentan antecedentes de enfermedad coronaria, insuficiencia cardiaca o valvulopatías significativas previas.
Cómo evitar el COVID
No existen medidas de prevención más allá de evitar la exposición, y hemos de resaltar la importancia de la vacunación.
Es habitual escuchar en la consulta de Quirónsalud el temor a los efectos secundarios de la misma, especialmente el riesgo de pericarditis o miocarditis, pero está documentado que el riesgo de estas
complicaciones es muy bajo, mucho menor que en caso de infección por Covid 19, y su pronóstico es excelente.
La Unidad de Cardiología de Quirónsalud c uenta con un servicio de cardiología integral, que ofrece una atención completa para la prevención de los factores de riesgo, el diagnóstico y el tratamiento de las enfermedades cardiovasculares, antes de la aparición de sus síntomas.
uenta con un servicio de cardiología integral, que ofrece una atención completa para la prevención de los factores de riesgo, el diagnóstico y el tratamiento de las enfermedades cardiovasculares, antes de la aparición de sus síntomas.
Solicita más información en la Unidad de Cardiología de Quirónsalud Murcia Quirónsalud - Quirónsalud Murcia - Quirónsalud Alicante - Quirónsalud Valencia - Quirónsalud Torrevieja - Corazón - salud - problema de corazón - cardiología - cardiólogo - cardiología Quirónsalud - cardiológo Quirónsalud - cardiaco Covid y corazón - Covid 19 - efectos secundarios covid - efectos del covid en corazón0 comentarios
Quirónsalud - Quirónsalud Murcia - Quirónsalud Alicante - Quirónsalud Valencia - Quirónsalud Torrevieja - Corazón - salud - problema de corazón - cardiología - cardiólogo - cardiología Quirónsalud - cardiológo Quirónsalud - cardiaco Covid y corazón - Covid 19 - efectos secundarios covid - efectos del covid en corazón0 comentarios - 202211mar
Control de tu corazón con la monitorización cardíaca estés donde estés
Texto elaborado por el doctor la Unidad de Cardiología de Quirónsalud Alicante

La monitorización domiciliaria
 o remota es la aplicación de la tecnología de transmisión de datos desde un dispositivo implantado en un paciente hasta la consulta del especialista.
o remota es la aplicación de la tecnología de transmisión de datos desde un dispositivo implantado en un paciente hasta la consulta del especialista.La monitorización electrocardiográfica es una técnica para la medición del ritmo cardiaco y de la Frecuencia Cardiaca, empleada para la detección de arritmias
 e isquemia del miocardio y para la evaluación de la función del marcapasos.
e isquemia del miocardio y para la evaluación de la función del marcapasos.Cómo se realiza
Se trata de tecnología digital de fácil manejo para el paciente que consigue abrir un nuevo canal de comunicación con el centro médico y proporciona una mejor calidad asistencial para los pacientes y sus familiares.
En un futuro cercano el seguimiento de las alteraciones cardiacas será posible a través del smartphone gracias al dispositivo implantado en el paciente.
En qué pacientes se realiza
Actualmente la monitorización incluye marcapasos, desfibriladores implantables (DAIs), holter subcutáneos y dispositivos de resincronización cardiaca (CRT).
Cuáles son los beneficios para el paciente
Permite la revisión telemáticas de los dispositivos (marcapasos, desfibriladores y holter subcutáneos) desde el domicilio de los pacientes, pero además permite la detección precoz de problemas técnicos en dichos dispositivos así como en parámetros clínicos recopilados en relación a los problemas cardiológicos específicos de cada paciente.
Qué se detecta con la monitorización cardíaca
La monitorización no solo facilita el seguimiento de los parámetros técnicos (batería, estado de electrodos, etc) de los dispositivos (marcapasos, desfibriladores y holter subcutáneos) sino que aporta mucha información clínica útil (detección de arritmias, datos de descompensación de insuficiencia cardiaca, frecuencia cardiaca y respiratoria, etc) que puede servir para optimizar el manejo cardiológico de dichos pacientes.
Tipos de monitores
Monitores con pala.
Estos monitores requieren transmisiones manuales que normalmente se hacen mensualmente o en caso de síntomas.
Monitores con tecnología.
Los monitores que incluyen tecnología inalámbrica realizan las transmisiones cada noche o cuando el paciente ha tenido una alerta y se acerca al monitor.
Aplicaciones de Smartphone.
Existen aplicaciones en los teléfonos inteligentes que permiten utilizar el teléfono móvil del paciente como monitor.
El centro médico Quirónsalud Alicante
 ofrece la monitorización domiciliaria a los pacientes con dispositivos cardiacos. Un servicio pionero con cobertura 24 horas los 7 días de la semana que garantiza un correcto seguimiento y garantiza la seguridad del paciente atendiendo todas las alertas que puedan presentar estos dispositivos.
ofrece la monitorización domiciliaria a los pacientes con dispositivos cardiacos. Un servicio pionero con cobertura 24 horas los 7 días de la semana que garantiza un correcto seguimiento y garantiza la seguridad del paciente atendiendo todas las alertas que puedan presentar estos dispositivos.
El servicio de Cardiología de Quirónsalud Alicante
 ofrece el seguimiento remoto y la monitorización domiciliaria de todos los pacientes con dispositivo cardíaco implantado, compatible con todos los fabricantes.
ofrece el seguimiento remoto y la monitorización domiciliaria de todos los pacientes con dispositivo cardíaco implantado, compatible con todos los fabricantes.
Solicita aquí más información acerca de la monitorización cardiaca
 Quirónsalud - Quirónsalud Murcia - Quirónsalud Alicante - Quirónsalud Valencia - Quirónsalud Torrevieja - Corazón - salud - problema de corazón - cardiología - cardiólogo - cardiología Quirónsalud - cardiológo Quirónsalud - cardiaco - monitorización cardiáca - control de corazón - monitorización domiciliaria0 comentarios
Quirónsalud - Quirónsalud Murcia - Quirónsalud Alicante - Quirónsalud Valencia - Quirónsalud Torrevieja - Corazón - salud - problema de corazón - cardiología - cardiólogo - cardiología Quirónsalud - cardiológo Quirónsalud - cardiaco - monitorización cardiáca - control de corazón - monitorización domiciliaria0 comentarios
Bienvenido al Blog de Cardiología de los Hospitales Quirónsalud Alicante, Murcia Torrevieja y Valencia en el que encontrarás toda la información que necesitas sobre cómo tratar las enfermedades cardiovasculares, cuáles son los tratamientos más efectivos así como todas los avances en técnicas quirúrgicas y diagnósticas.
- Los síntomas de la insuficiencia mitral que podría poner en riesgo tu salud
- Cafeína y Taquicardias: conoce la relación y mitos comunes
- ¿Cuándo es recomendable realizar una prueba de esfuerzo?
- Conoce las primeras señales del ictus y cómo actuar
- Conoce los principales síntomas de la cardiopatía en mujeres y sus causas
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.

















