Quirónsalud
Blog de la Dra. María Luisa de Mingo. Endocrinología y Nutrición del Hospital La Luz
- 20201jun
Ejercicio físico y diabetes
La práctica de ejercicio físico consume energía y requiere, por tanto, el aporte de oxígeno y nutrientes a los tejidos. Constituye un pilar básico en el tratamiento de la diabetes, por ello, debe ser regular, progresivo y adecuado a las características de cada persona.
Los pacientes con diabetes que estén en tratamiento con insulina, se deben monitorizar las glucemias antes, durante y después del ejercicio. Es muy recomendable planificar un programa de ejercicio físico adaptado y que sea de fácil ejecución (3-5 veces por semana).
¿En qué casos tenemos que tener precaución a la hora de realizar ejercicio físico?
- Infecciones virales o resfriados.
- Dolores torácicos.
- Asma inducida por el esfuerzo.
- Actividad física prolongada a la que no se está acostumbrado.
- Problemas cardiacos.
- Enfermedad infecciosa crónica (hepatitis, sida, etc.).
- Afección neuromuscular, musculo-esquelética o reumatoidea que se exacerbe con el ejercicio.
- Gestación avanzada o complicada.
Será el propio médico el que se encargue de prescribir el ejercicio físico (tipo, duración, frecuencia e intensidad) en función de los antecedentes médicos, forma física y estado de salud del paciente, así como en función del grado de control glucémico.
¿Cuáles son los síntomas de alarma durante la práctica del ejercicio físico?
- Acortamiento de la respiración durante el ejercicio.
- Náuseas o vómitos.
- Dolor en el tórax, brazo, cuello, mandíbula.
- Desfallecimientos o desmayos.
- Debilidad o movimientos descoordinados.
- Cambios inexplicables en la tolerancia al ejercicio.
En estos casos, debe interrumpir inmediatamente el ejercicio, y, según su posible resolución, solicitar atención médica con mayor o menor urgencia.
Ejercicio aeróbico y anaeróbico
En ausencia de contraindicaciones, se recomienda realizar ejercicios de resistencia, por lo menos dos veces por semana y realizar al menos 150 minutos a la semana de actividad física aérobica de intensidad moderada, repartida en 3 días a la semana.
Los programas de ejercicios de intensidad aeróbicos y anaeróbicos son eficaces en la mejora del control glucémico y producen un mayor incremento en la sensibilidad a la insulina y un mejor aprovechamiento de las grasas.
Consejos generales antes de realizar ejercicio físico
Es recomendable siempre practicar ejercicio en grupo y alguno de los integrantes debe conocer posibles eventualidades y sus soluciones. Así mismo es importante:
- Inspeccionar los pies y calzado antes y después del ejercicio.
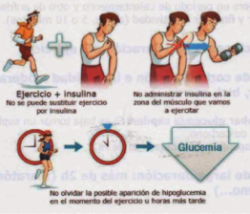
- Administrar la insulina en un lugar diferente al que se va a ejercitar.
- Evitar que coincida la práctica del ejercicio con el periodo de máxima acción de la insulina.
- Comenzar el ejercicio lentamente y aumentarlo de forma gradual.
- Disponer de equipo adecuado: calzado cómodo, calcetines de lana o algodón, ropa holgada, suplementos de agua e hidratos de carbono.
- No establecer objetivos demasiado ambiciosos y poco reales.
Ajustes del tratamiento para prevenir la hipoglucemia durante el ejercicio
Los pacientes en tratamiento con insulina basal (lenta) deberán ajustarse la insulina si el ejercicio va a ser de larga duración, y aquellos que estén en tratamiento con múltiples dosis de insulina (insulina rápida y lenta) deberán además, ajustar la insulina rápida (bolus) si se va a realizar ejercicio después de las comidas.
Los pacientes que estén en tratamiento con fármacos orales que pertenezcan al grupo de las sulfonilureas o glinidas, deberán comunicárselo a su médico antes de realizar ejercicio, para que éste les indique cómo reducir la dosis del fármaco en esas situaciones.
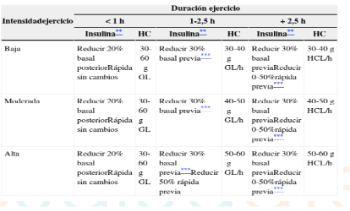
Estas son unas recomendaciones generales de reducción de dosis de insulina según la intensidad y duración del ejercicio físico:
Suplementación con hidratos de carbono (según intensidad y duración del ejercicio)
En pacientes diabéticos tratados con insulina o estimulantes de la secreción de insulina, existe riesgo de hipoglucemia, por lo que será necesario suplementar con carbohidratos previo al ejercicio.
En el caso de ejercicios de intensidad baja, por cada hora de ejercicio será necesario 0,2-0,3g de hidratos de carbono por kg de peso corporal. Si el ejercicio es de intensidad media 0,4g hidratos de carbono por kg de peso corporal y si es de intensidad alta 0,7g hidratos de carbono por kg de peso corporal.
Por ejemplo, un deportista de 50 kg de peso corporal necesitará 0,4g x 50kg = 20g de hidratos de carbono por cada hora de ejercicio a intensidad media.
Dra. Beatriz Torres
Especialista en Endocrinología y Nutrición
Hospital La Luz
0 comentarios - 20191ago
Síndrome del pie diabético
¿Tiene diabetes?, ¿Sus niveles de azúcar en la sangre son demasiado elevados?
Sepa que la interacción compleja de diferentes factores inducidos por una hiperglucemia (glucosa elevada en la sangre) mantenida en el tiempo, dan como resultado la presencia de neuropatía diabética (daño de los nervios), produciendo perdida de sensibilidad en sus pies.
La enfermedad vascular periférica o enfermedad arterial periférica (daño u obstrucción en los vasos sanguíneo más alejados) está comúnmente asociada en la diabetes, con un desarrollo rápido de la propia afección, y con peores pronósticos en pacientes con diabetes.
¿Qué riesgos conlleva?
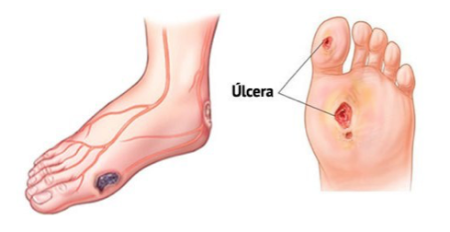
La neuropatía conduce a un pie insensible y, a veces, deformado, que a menudo provoca una carga anormal del pie. Es posible que no sienta una ampolla o pequeña herida. Estas lesiones en el pie pueden causar úlceras e infecciones. Los casos graves pueden inclusive causar una amputación, debido a que es más difícil que su pie pueda curarse.
Las úlceras de pie diabético están reconocidas como la complicación más frecuente de la diabetes.
De acuerdo al último informe publicado por la International Diabetes Federation, se estima que hasta 26 millones de personas en el mundo sufren anualmente una úlcera de pie diabético.
Así, las personas con diabetes tienen entre un 19 y un 35% de probabilidades de sufrir una úlcera a lo largo de su vida, de las cuales, se calcula que el 20% desarrollan una infección moderada o grave, dando lugar a algún nivel de amputación del miembro inferior.
La enfermedad vascular periférica es también un factor de importante influencia en cuanto a las amputaciones de la extremidad inferior.
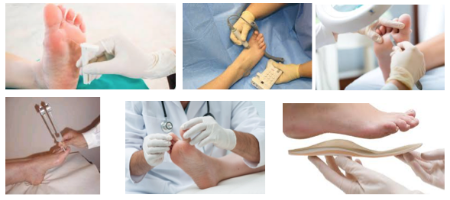
¿Cómo puede ayudarme mi podólogo?
Evitando, detectando y tratando las complicaciones del pie diabético, realizando labores tanto de prevención como terapéuticas. Las cuales consisten más concretamente en:
- Evaluar el pie de riesgo del paciente, valorando diferentes comorbilidades como el estado de evolución de la alteración neuropática y la enfermedad vascular periférica en los miembros inferiores.
- Establecer revisiones según el pie de riesgo del paciente con diabetes.
- Realizar estudios biomecánicos tanto para la disminución de los picos de presión plantar máxima como para la distribución de los mismos mediante plantillas.
- Calzadoterapia según el pie de riesgo del paciente.
- Pautas de curas locales variables, tanto para el tratamiento de infecciones como para promover la cicatrización según el tipo de ulceración.
- Derivación de los pacientes cuando sea necesario, tanto para un control metabólico como para el tratamiento de comorbilidades.
¿Cómo debo cuidar mis pies?
- Diariamente observe sus pies, en la búsqueda de cualquier pequeña rozadura o ampolla.
- Utilice tijeras de punta roma para el cuidado de sus uñas.
- Cuidado con el agua o arena de la playa caliente, recuerde que sus nervios pueden estar dañados, y puede no advertir que están demasiado calientes.
- No fume. El tabaco estrecha las arterias y no facilita un adecuado aporte de oxígeno a sus pies.
- Acuda periódicamente a su médico para asegurar un buen control de su diabetes y otros factores de riesgo.
- Mantenga sus pies hidratados, sin humedades ni callosidades.
- El calzado es necesario que sea de piel, cómodos y amplios. Revise periódicamente su interior, en busca de cualquier piedrecita que pudiera producir alguna lesión.
- Ante cualquier mínima lesión, acuda a su médico.
Fausto Jiménez
Podólogo
Servicio Endocrinología y Nutrición
- 20198abr
Diabetes en adultos
 Todos los años la asociación de diabetes americana (ADA) publica sus recomendaciones para el diagnóstico y manejo de la diabetes.
Todos los años la asociación de diabetes americana (ADA) publica sus recomendaciones para el diagnóstico y manejo de la diabetes.Vamos a repasar algunos puntos de la guía.
Aunque hay más tipos de diabetes las más frecuentes son la tipo 1 (DM1) y la tipo 2 (DM2).
La DM1 (típica en infancia) se produce por destrucción de células beta pancreáticas generando una deficiencia absoluta de insulina
La DM2 se produce por un déficit progresivo de la secreción de insulina generalmente partiendo de una resistencia a la insulina (típica de adultos con exceso de peso).
¿Cómo se diagnostica una diabetes?
 Glucemia en ayunas ≥ 126 mg/dl en al menos dos analíticas
Glucemia en ayunas ≥ 126 mg/dl en al menos dos analíticas- HbA1c ≥ 6.5% en al menos dos analíticas
- Sobrecarga oral de glucosa con 75 gr (SOG) con valor ≥ 200 mg/dl a las 2 horas en al menos dos ocasiones
- Glucemia al azar ≥ 200 mg con síntomas de diabetes diagnostica directamente
- Si en la misma analítica hay dos valores (glucemia, HbA1c o SOG) compatibles con diabetes podemos diagnosticar la diabetes sin necesidad de repetir ninguna prueba.
¿Cómo se diagnostica una prediabetes?
- Glucemia en ayunas entre 100 y 125 mg/dl
- HbA1c entre 5.7-6.4%
- SOG con 75 gr con valor 140-199 mg/dl a las 2 horas
¿Cuántas horas de ayuno necesito para hacerme las pruebas?
Al menos 8 horas
¿A qué adultos asintomáticos aconsejamos pruebas para descartar prediabetes o DM2?
- A personas con exceso de peso (IMC>25) con 1 o más de estos factores:
- Familiar de primer grado con DM2
- Hipertensión
- Colesterol HDL < 35 mg/dl y/o triglicéridos > 250 mg/dl
- Mujeres con ovario poliquístico
- Enfermedad cardiovascular
- Sedentarismo
- Raza/etnia de riesgo: latinos o afroamericanos
- Resistencia a insulina
- A cualquier persona mayor de 45 años
- Mujeres que hayan tenido diabetes gestacional (deberían chequearse cada 3 años durante toda la vida)
Si las pruebas son normales en general se aconseja repetirlas cada 3 años.
Si somos prediabéticos nos chequearemos anualmente.
¿Si tenemos prediabetes qué podemos hacer para prevenir o retrasar la aparición de la DM2?
- Si hay exceso de peso reducirlo un 7%
- Dejar de fumar
- Realizar actividad física moderada al menos 150 minutos semanales (caminar ligero)
- Iniciar tratamiento con metfomina es una opción a valorar en prediabetes en:
-
- IMC ≥ 35
- Edad < 60 años
- Mujeres que tuvieron diabetes gestacional
- Controlar otros factores como hipercolesterolemia o hipertensión

¿Si ya soy diabético cuáles son los objetivos de control?
HbA1c (hemoglobina glicada o glicosilada)
- En general el objetivo es mantener una HbA1c < 7%
- Un objetivo de HbA1c < 6.5% se buscará en:
- Diabetes de reciente aparición (corta duración)
- Diabetes tratadas con cambios en estilo de vida o sólo con metformina
- Ausencia de enfermedad cardiovascular asociada
- Un objetivo menos estricto (HbA1c < 8%) es aconsejable en pacientes con:
- Hipoglucemias severas
- Complicaciones micro o macrovasculares avanzadas
- Edad muy avanzada
Glucemia
- Objetivo precomidas (preprandial): glucosa 80-130 mg/dl
- Objetivo 2h postcomida (postprandrial): glucosa < 180 mg/dl
¿Y si tengo una hipoglucemia qué debo hacer?
- Definición de hipoglucemia: glucemia ≤ 70 mg/dl
- Síntomas de hipoglucemia:
- Confusión
- Taquicardia
- Irritabilidad
- Sensación de hambre
- Actitud ante la hipoglucemia consciente: regla del 15
Toma 15 gr de hidratos de absorción rápida (2 sobres de azúcar o 1 vaso de zumo/refresco o gel/comprimido comercial) y mide tu glucemia en 15 minutos. Repite el proceso hasta recuperarte y después toma hidratos de absorción lenta (2-4 galletas o 20-40 gr de pan)

- Por seguridad, especialmente si tienes tratamiento con insulina, ten en tu casa glucagón para que en caso de hipoglucemia con pérdida de conocimiento puedan inyectártela.
Puntos que no debes olvidar:
- Salvo que tu médico te indique una frecuencia diferente recuerda hacerte una vez al año un fondo de ojo y una microalbuminuria.
- Si estás en tratamiento con metformina deberemos retirarla 48-72 horas antes y después de una cirugía o de pruebas radiológicas con contraste intravenoso (consulta con tu médico). Además, habrá que chequear tu vitamina B12 ya que su absorción puede verse afectada.
Dra. María Luisa de Mingo
Jefe Servicio Endocrinología y Nutrición
Hospital La Luz
0 comentarios
Sitio web de contenido científico y divulgativo con objetivo didáctico, preventivo y promotor de la salud en el ámbito de la Endocrinología. Fomentando el conocimiento sobre el diagnostico y tratamiento de las enfermedades de origen endocrino. Igualmente promoverá las pautas de alimentación saludable en población general (adulta e infantil) , específica según patología y en el ámbito deportivo.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.