Quirónsalud
Blog de la Dra. María Luisa de Mingo. Endocrinología y Nutrición del Hospital La Luz
- 20241abr
Enfermedad de Cushing
El 8 de Abril se celebra el día Mundial de la Enfermedad de Cushing
Es una enfermedad rara que aparece generalmente entre los 20-40 años más frecuentemente en mujeres e incrementa la morbi-mortalidad.
En la mayoría de los casos la enfermedad se presenta de forma aislada y en menos del 5% aparece formando parte de síndromes genéticos familiares.
¿Qué es la enfermedad de Cushing?
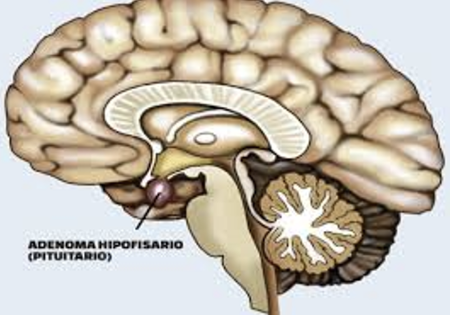
La enfermedad de Cushing de debe a la producción excesiva por parte de un tumor hipofisario (benigno en su mayoría, un adenoma) de ACTH ,cuya función es la estimulación de la producción de cortisol en las glándulas suprarrenales
En un 80% de los casos el adenoma mide menos de 1 cm.
El exceso de cortisol circulante plasmático inhibe la producción de ACTH en las células hipofisarias sanas para mantener un equilibrio pero no puede inhibir la producción en las células del adenoma. Debido a este fallo en el mecanismo compensatorio a pesar del exceso de cortisol se sigue generando más ACTH y, por tanto, más cortisol por parte de las glándulas adrenales.
¿Cuándo debemos sospechar la existencia de una enfermedad de Cushing?
No existen unos síntomas ni signos específicos pero debe sospecharse si aparecen las siguientes condiciones:
Síntomas
Signos
Astenia
Depresión
Aumento de peso
Insomnio
Irrritabilidad
Disminución de líbido
Alteraciones menstruales
Más sugestivos de enfermedad:
Estrías cutáneas rojizas > 1 cm
Plétora facial (cara de luna llena)
Fragilidad capilares sanguíneos
Debilidad muscular proximal (hombros y caderas)
Menos sugestivos pero más frecuentes:
Obesidad
Giba dorsal (giba de búfalo)
Grasa en hueco supraclavicular
Acné
Hirsutismo o alopecia androgenética
Piel fina
Mala cicatrización de heridas
Edemas
También puede sospecharse si en un contexto sugestivo se diagnostica una diabetes, hipertensión u osteoporosis o se produce un empeoramiento marcado de las mismas si ya existían en el paciente.
Es importante tener en cuenta que existen situaciones que pueden cursar con hipercortisolemia sin que exista un síndrome de Cushing como , por ejemplo: estrés físico, malnutrición, anorexia nerviosa o el ejercicio físico crónico intenso.
En ocasiones, pueden existir signos o síntomas sugestivos de Cushing con hipercortisolemia sin que realmente haya enfermedad (los llamamos pseudoCushing) como, por ejemplo, en casos de: embarazo, obesidad mórbida, depresión, alcoholismo o una diabetes mal controlada.
¿Cómo se trata?
El tratamiento de elección de primera línea es la cirugía transesfenoidal (a través de la nariz o del labio superior) para extraer el adenoma intentando conservar la mayor parte de glándula sana posible para minimizar el riesgo de déficit postquirúrgico de otras hormonas secretadas por la hipófisis. Esta cirugía debe ser realizada por un neurocirujano experto en cuyas manos puede tener de un 70-90% de éxito (mejor porcentaje a menor tamaño del adenoma).
El seguimiento debemos realizar de por vida pues puede reaparecer la enfermedad en aproximadamente un 15% de casos.
En casos en los que la cirugía no es posible o no ha sido exitosa según la situación de cada paciente podemos recurrir a radioterapia, fármacos o la adrenalectomía bilateral (extirpación de las dos glándulas adrenales).
Por la doctora María Luisa de Mingo especialista en endocrinología y nutrición
0 comentarios - 20244mar
Todo lo que tienes que saber sobre el ayuno intermitente
Todos alguna vez hemos hecho ayuno por distintos motivos, como analíticas, antes de una cirugía, en algunas pruebas médicas, en algunas enfermedades gastrointestinales, etc.
Cuando los ayunos son de 12 horas o más, estaríamos hablando de ayuno intermitente.
Pero realmente, ¿sabes qué es? Te lo cuento:
¿Qué es y en qué consiste el ayuno intermitente?
Aunque la mayoría de la población piensa que es un tipo de dieta para perder peso, el ayuno intermitente, no es un tipo de dieta.
Podemos decir que es un protocolo que utilizamos como herramienta y cuya principal función es la autolimpieza del aparato digestivo. En consecuencia de esto, nuestro cuerpo se autorrepara, produciendo múltiples beneficios como son bajar los niveles de dislipemia (colesterol y triglicéridos), bajar la presión arterial (en casos de hipertensión), controlar los niveles de glucosa, reducción del número de células cancerígenas (dependiendo del caso) y mejorar síntomas gastrointestinales. Otro beneficio es que el individuo experimenta una sensación de hambre y saciedad real, porque se regulan la leptina y grelina que son las principales hormonas encargadas de regular estas sensaciones y de este modo se puede controlar el impulso de comer sin necesidad.
Esta herramienta en sí no es peligrosa, siempre que ingieras los alimentos con todos los macronutrientes y micronutrientes que tu cuerpo necesita. También es importante saber que en algunos casos está contraindicado. Por ello no deberíamos tomarlo a la ligera escuchando a intrusos del sector nutricional, que divulgan erróneamente sus beneficios, por muy famosos que sean.
El ayuno consiste en no ingerir alimentos sólidos que nos aporten nutrientes durante un largo periodo de tiempo, y sí en consumir alimentos líquidos que no nos nutran y sí nos sacien. Un ejemplo de ayuno de 6h, en este caso no intermitente (ayuno diurno), sería desayunar a las 8 horas un desayuno completo, que incluya proteína y grasa saludable, en la media mañana podemos ingerir, un café solo o un té cuya base sea agua, y después comer a las 14h. Lo que hemos hecho en la media mañana, lo aplicamos en la merienda. La cena sería a las 20h. A partir de esa última ingesta, podríamos beber agua, caldos, café, té e infusiones cuya base sea el agua, y sin azúcar ni edulcorantes, hasta las 8h del día siguiente, haciendo así un ayuno de 12 horas, y que sí podemos considerar intermitente.
Tipos de ayuno intermitente y cómo emplearlos
Los ayunos los clasificamos según su duración: de 12h, 16h, 18h, 24h, 36h, 48h y máximo de 72 horas.
- El de 12h, cenaremos pronto y desayunar pronto, procurando que transcurran 12 horas entre cena y desayuno.
- Los de 16h y 18h, tendremos que suprimir el desayuno o la cena.
- En el de 24h, no puedes ingerir nada durante un día completo, salvo agua, caldos, etc. Este tipo de ayuno generalmente es necesario para la realización de pruebas médicas.
- En los ayunos de 36, 48 y 72h, no puedes ingerir nada sólido pero sí alimentos líquidos como agua, caldos, tés, infusiones, etc. Estos tipos de ayuno son necesarios para la realización de pruebas médicas y en caso de cirugías mayores.
Para quiénes está indicado
- No está indicado en caso deestarembarazada y/o durante la lactancia, en recién nacidos, niños pequeños, ancianos, personas con trastornos de la conducta alimentaria (TCAs, principalmente anorexia nerviosa y bulimia nerviosa) y también en casos de sufrir estrés o ansiedad
- Puede hacerlo el resto de la población siempre que estén dirigidos por un profesional de la nutrición.
Por la dietista Laura Sánchez Anguita
0 comentarios - 20242feb
Tengo Helicobacter pylori. ¿Qué dieta me conviene?
La infección por Helicobacter pylori es una infección bacteriana muy común que se localiza en el estómago y puede provocar gastritis , úlcera gastrodeudenal y ciertos tipos de cánceres a largo plazo.
Suele transmitirse de persona a persona por el contacto de las heces o saliva y tmbien a través de agua y alimentos contaminados.
En la mayoría de los casos no provoca ningún síntoma pero en otros puede aparecer:
-Saciedad y falta de apetito .
-Hinchazón abdominal.
-Dolor abdominal.
-Náuseas y vómitos
Para su diagnóstico se usan diversas pruebas y procedimientos como, por ejemplo:
1)Pruebas en heces ( prueba de antígenos de heces y prueba de reacción en cadena de la polimerasa o PCR);
2)Prueba del aliento con urea. Se traga una pastilla o un líquido que contiene moléculas de carbono cargadas. Si la bacteria se encuentra presente, el carbono se libera cuando la solución entra en contacto con el Helicobacter pylori en el estómago.
3) Endoscopia
Si te han diagnosticado una infección por Helicobacter pylori debes cuidar tu alimentación y realizar una dieta específica siempre y cuando tengas sintomas digestivos. La dieta puede mejorar los síntomas pero no eliminará la bacteria por sí misma.
No todos los pacientes que tienen la infección por Helicobacter pylori necesitan algún tipo de restricción dietética
Es importante contar con la ayuda de un dietista nutricionista para evitar déficits nutricionales y valorar la suplementación ,en caso de comprobar que la bacteria no se ha eliminado y el tratamiento se alarga en el tiempo. Es necesario reintroducir alimentos cuando los síntomas mejoren segun tolerancia individual para llevar una dieta variada y equilibrada.
Recomendaciones generales:
-Masticar bien los alimentos.Comer despacio.
-Evitar comidas abundantes
-Beber suficiente cantidad de agua, en pequeñas cantidades
-No tumbarse despues de las comidas.
-Realizar cocinados sencillos :hervidos, plancha, vapor, evitar los fritos, rebozados.
ALIMENTOS A EVITAR :
-Alimentos estimulantes : café ,té
-Alimentos picantes
-Bebidas carbonatadas, como refrescos y zumo de naranja,tomate.
-Embutidos grasos.
-Quesos curados.
-Alcohol
-Chocolate.
-Alimentos y bebidas muy calientes o muy fríos, que pueden irritar la mucosa
-Ultraprocesados.
Por la nutricionista Ana Isabel Ramos
0 comentarios - 20243ene
Nutrición en el adulto mayor
El envejecimiento es un proceso gradual de disminución de las funciones biológicas y de la adaptación al estrés metabólico con la predominancia de un balance catabólico con cambios importantes digestivos que afectan a la esfera nutricional.
¿Qué cambios fisiológicos digestivos aparecen con el envejecimiento?
- Pérdida de dentición
- Disminución de la salivación
- Atrofia de las mucosas
- Menor secreción gástrica
- Menor peristaltismo (movimientos musculares de esófago, estómago y colon)
- Acortamiento de vellosidades intestinales (que se encargan de la absorción de nutrientes)
¿Qué cambios en la composición corporal aparecen con el envejecimiento?
- Aumenta la masa grasa
- Disminuye el agua corporal
- Disminuye la masa muscular
Todo ello provoca una disminución del gasto energético y una menor ingesta por lo que pueden no llegar a consumir los nutrientes recomendados diarios acabando en una situación de desnutrición.
Recomendaciones dietéticas para mayores de 60 años
- Consumir 30 kcal/kilo/día
- El 50-60% de la energía debe venir de los hidratos de carbono
- Ingesta de proteínas de 1-1,2 gr/kilo/día (depende de actividad física, estado nutricional y estado de salud)
- Realizar 5 comidas al día (desayuno, media mañana, comida, merienda y cena)
- Al menos 8 vasos de agua al día
- Incrementar el consumo de fruta, verdura y legumbres
- 3 raciones de verduras al día
- Al menos 2 raciones de fruta al día
- 3 raciones diarias de lácteos
- Ingerir más pescado que carne
- Evitar alcohol y bebidas carbonatadas
- Evitar dulces
Por la doctora María Luisa de Mingo
Especialsita en Endocrinología y Nutrición
0 comentarios - 20231dic
Nutrición en la menopausia
¿Qué es la menopausia?
Hablamos de menopausia cuando la mujer está en amenorrea (falta de periodo menstrual) durante al menos 1 año que supone la pérdida de la función ovárica y, por tanto, de los estrógenos.
¿Qué efectos tiene la menopausia en nuestro organismo?
La pérdida de los estrógenos conlleva cambios como la pérdida de la masa ósea, cambios en la composición corporal (se incrementa la masa grasa y disminuye la masa magra provocando debilidad muscular) y el aumento de riesgo cardiovascular, entre otras cosas. Además, hay un impacto psicológico (ansiedad, depresión…) que pueden generar cambios en los hábitos de alimentación y actividad física favoreciendo la ganancia ponderal.
Para conseguir que el impacto sobre la masa ósea, la masa magra, el peso y el riesgo cardiovascular en general, es importante tener una alimentación adecuada.
¿Qué beneficios tiene la dieta mediterránea en la mujer menopáusica?
La dieta mediterránea disminuye el estrés oxidativo, la inflamación, la tensión arterial, la pérdida muscular además de mejorar los perfiles glucémico y lipídico.
También puede mejorar la densidad ósea en mujeres con osteoporosis, reducir el riesgo de deterioro cognitivo, reducir el riesgo de padecer cáncer de mama y reducir el riesgo de mortalidad.
¿Qué consejos de alimentación podemos dar a una mujer con menopausia?
- Ingerir grasas beneficiosas (aceite de oliva virgen extra, pescado azul, frutos secos) que son cardioprotectoras.
- Ingerir pescado azul al menos 1-2 veces por semana
- Consumir hidratos de carbono (pan, legumbres, pasta, arroz…) procurando comer productos integrales. El consumo será diario.
- Consumir diariamente verduras y hortalizas variadas, al menos una ración en crudo.
- Consumir diariamente lácteos (leche, yogur o quesos). Se aconseja ingerir diariamente 1200 mg de calcio y 800 UI de vitamina D.
- El Consenso Canadiense de Nutrición en la menopausia aconseja consumir alimentos suplementados con vitamina B12 ya que su absorción empeora en esta etapa de la vida.
- Evitar alcohol y bebidas azucaradas
Por la doctora María Luisa de Mingo
Especialsita en Endocrinología y Nutrición
0 comentarios
Sitio web de contenido científico y divulgativo con objetivo didáctico, preventivo y promotor de la salud en el ámbito de la Endocrinología. Fomentando el conocimiento sobre el diagnostico y tratamiento de las enfermedades de origen endocrino. Igualmente promoverá las pautas de alimentación saludable en población general (adulta e infantil) , específica según patología y en el ámbito deportivo.
 2.024
2.024
 2.023
2.023
 2.022
2.022
 2.021
2.021
 2.020
2.020
 2.019
2.019
La finalidad de este blog es proporcionar información de salud que, en ningún caso sustituye la consulta con su médico. Este blog está sujeto a moderación, de manera que se excluyen de él los comentarios ofensivos, publicitarios, o que no se consideren oportunos en relación con el tema que trata cada uno de los artículos.
Quirónsalud no se hace responsable de los contenidos, opiniones e imágenes que aparezcan en los "blogs". En cualquier caso, si Quirónsalud es informado de que existe cualquier contenido inapropiado o ilícito, procederá a su eliminación de forma inmediata.
Los textos, artículos y contenidos de este BLOG están sujetos y protegidos por derechos de propiedad intelectual e industrial, disponiendo Quirónsalud de los permisos necesarios para la utilización de las imágenes, fotografías, textos, diseños, animaciones y demás contenido o elementos del blog. El acceso y utilización de este Blog no confiere al Visitante ningún tipo de licencia o derecho de uso o explotación alguno, por lo que el uso, reproducción, distribución, comunicación pública, transformación o cualquier otra actividad similar o análoga, queda totalmente prohibida salvo que medie expresa autorización por escrito de Quirónsalud.
Quirónsalud se reserva la facultad de retirar o suspender temporal o definitivamente, en cualquier momento y sin necesidad de aviso previo, el acceso al Blog y/o a los contenidos del mismo a aquellos Visitantes, internautas o usuarios de internet que incumplan lo establecido en el presente Aviso, todo ello sin perjuicio del ejercicio de las acciones contra los mismos que procedan conforme a la Ley y al Derecho.